非结核分枝杆菌病
概述
英文名:nontuberculoausmycobacteriosis,非结核分枝杆菌(nontuberculoaus mycobacteria,NTM)是指人型结核、牛型结核、麻风杆菌意外的分支杆菌。非结核分枝杆菌广泛存在于自然界的土壤,尘埃,水,鱼类和家禽中,传播途径主要从环境中获得感染,例如污水,而人与人之间的传染极少见。
非结核分枝杆菌曾有许多命名,如非典型分枝杆菌(atypcalmycobacteria)非分类分枝杆菌(anonymousunclassifiedmycobacteria)等但均不够确切,目前普遍采用美国微生物学和疾病控制中心的命名,即非结核分枝杆菌其中以鸟复合分枝杆菌(M.aviumcomplex)堪萨斯分枝杆菌(M.Kartsasii)和蟾蜍分枝杆菌(M.xenopi)为引起肺部病变的最常见致病菌。
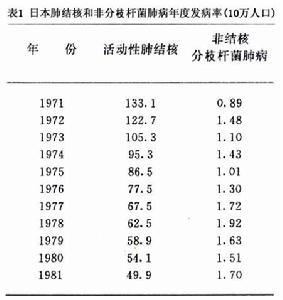
 国外NTM感染率健康搜索在1.6%~7.3%之间,我国1979年全国结核病流调52万人群中检查痰标本681份,分离出NTM29株,分离率为4.3%我国常见的NTM感染有8种即堪萨斯分枝杆菌(M.kanssasii)、瘰疬分枝杆菌(M.scrofulaceum)胞内分枝杆菌(M.intracellulare)偶发分枝杆菌(M.fortuitum)、戈登分枝杆菌(M.gordonae)草分枝杆菌(M.phliei)、转黄分枝杆菌(M.flavescens)、未分类分枝杆菌,其中前4种被认为有致病性国际公认为:结核病倾向于减少,非结核分枝杆菌病则有增多趋势,如日本连续观察1971年肺结核发病率为133.0/10万(表1)。
国外NTM感染率健康搜索在1.6%~7.3%之间,我国1979年全国结核病流调52万人群中检查痰标本681份,分离出NTM29株,分离率为4.3%我国常见的NTM感染有8种即堪萨斯分枝杆菌(M.kanssasii)、瘰疬分枝杆菌(M.scrofulaceum)胞内分枝杆菌(M.intracellulare)偶发分枝杆菌(M.fortuitum)、戈登分枝杆菌(M.gordonae)草分枝杆菌(M.phliei)、转黄分枝杆菌(M.flavescens)、未分类分枝杆菌,其中前4种被认为有致病性国际公认为:结核病倾向于减少,非结核分枝杆菌病则有增多趋势,如日本连续观察1971年肺结核发病率为133.0/10万(表1)。
且12年中NTM病人数增加10倍左右这是1985年以前的看法,1986年以后全球包括绝大多数发达国家的结核病呈上升趋势(WHO宣布),与此同时则未见非结核分枝杆菌病流行资料的动态调查报告1992年前文献报道经菌型鉴定而确诊的非结核分枝杆菌病例数国外仅有1500多例我国约有150多例,由于菌型鉴定技术没有普遍开展,有不少非结核分枝杆菌病被漏诊或误诊为结核病,实际上本病比较常见我国报告29例经菌型鉴定证实:鸟胞内分枝杆菌病14例,占48.3%偶发及?分枝杆菌(M.cheIonei)病12例,占41.4%,堪萨斯分枝杆菌病3例,占10.3%这是引起我国非结核分枝杆菌病的常见致病菌。多数报告NTM的感染与发病都有明显的地区差异,一般是南方高,北方低,温暖潮湿地区高寒冷干燥地区低沿海高,内陆低,农村高,城市低但编者单位1990~1991年调查18省市入伍新兵14834人胞内分枝杆菌(PPD-B皮试)感染率为10.5%。
病因
非结核分枝杆菌广泛存在于自然界的土壤,尘埃水,鱼类和家禽中传播途径主要从环境中获得感染例如污水而人与人之间的传染极少见通常此类分枝杆菌对人类致病性较结核分枝杆菌低,但如果存在易感因素,使宿主局部或全身免疫功能发生障碍则可导致病变。
较常见的病原菌包括鸟复合分枝杆菌(M.avumcomplex),堪萨斯分枝杆菌(M.kansasii),蟾蜍分枝杆菌(M.xenopi)瘰疠分枝杆菌(M.scrofulaceum)苏尔加分枝杆菌(M.szulgai)猿分枝杆菌(M.simine),随遇分枝杆菌(M.fortuifumcompeex)海鱼分枝杆菌(M.malmoense),M.asiaticum施氏分枝杆菌(M.shimodii),M.celatum.海氏分枝杆菌(M.marinum),亦偶见土分枝杆菌(M.terraccomplex),戈登分枝杆菌(M.gordonae)和胃氏分枝杆菌(M.gastri)等
发病机制:1.感染途径
(1)环境感染人:是主要的公认的感染途径NTM广泛存在水、土壤与灰尘中水发生的气雾颗粒,土壤与灰尘颗粒,都可能形成带菌颗粒被健康人群吸入,进入人体的门户是上呼吸道从咽淋巴组织中NTM的分离发现而得到证实且在水池海洋和自来水中也已分离出胞内戈登蟾型和堪萨斯分枝杆菌的存在,所以NTM又曾命名为环境分枝杆菌(environmentalmycobacteria,EM)
(2)动物感染人:从巴斯德法消毒的奶中分离出堪萨斯鸟胞内、戈登和淋巴结分枝杆菌,从感染鸟分枝杆菌的母鸡所生的蛋中分离出鸟分枝杆菌,从动物的肉或体内如牛猪鸡、马、鼠类人猿等能培养出鸟胞内分枝杆菌,家禽饲养者患鸟型分枝杆菌病较多。但也有人持不同意见
(3)人感染人:有报告感染堪萨斯分枝杆菌而发病的患者,其接触者对堪萨斯菌素(PPD-Y)反应的阳性率升高。也有指出在同一家属中有相互传染的病例。有的认为不存在人与人之间感染的更多确切证据。
另外饮用污染NTM的水,也可侵入扁桃体、咽淋巴结及颈淋巴结,引起非结核分枝杆菌扁桃体炎咽淋巴结炎及颈淋巴结炎海分枝杆菌侵入皮肤的小伤口也可引起皮肤非结核分枝杆菌病。
2.致病性NTM中有致病性与非致性两大类其中2/3无致病性仅1/3有致病性,有致病性NTM其致病性有如下特点:
(1)对人的致病力比结核分枝杆菌低。
(2)引起人的非结核分枝杆菌病少部分是独立的原发病,大部分是继发的是其他的疾病的继发病或伴随病。
(3)致病有很强的机会性是一个显著的特点,所以把NTM又称为条件或机会
分枝杆菌(opportunisticmycobacterium)。人体存在NTM致病的很多机会或条件如老年、慢性支气管炎慢性阻塞性肺病支气管扩张恶性肿瘤血液透析器官移植、使用皮质激素、免疫抑制剂等使免疫功能降低的机会,均可继发非结核分枝杆菌肺病
(4)AIDS患者并发卡氏肺孢子虫肺炎占第1位其次为巨细胞病毒肺炎,第3位则是非结核分枝杆菌肺病,除这些机会性肺炎外AIDS患者对结核的感染或并发结核病也比健康人群明显增高如欧美AIDS病人50%感染NTM,其中10%~15%为鸟胞内复合体播散非洲90%新发病结核病人HIV抗体阳性。
(5)NTM对一般抗结核药物多数耐药使病程迁延多年成为慢性排菌者或难治病例。
总之,NTM对人致病,90%以上发生非结核分枝杆菌肺病,引起肺外疾病较少见.如颈淋巴结炎、骨髓炎、皮肤溃疡与脓肿、脑膜炎心内膜炎、角膜溃疡泪囊炎、肠、心肌口腔黏膜与颜面神经等病变日本报道1224例非结核分枝杆菌病中,非结核分枝杆菌肺病为1188例占97%另外鸟复合型分枝杆菌(MAC)在人体免疫功能缺陷时可引起鸟复合分枝杆菌血行播散(DMAC)如美国CDC报道AIDS病人并发播散型非结核分枝杆菌感染(DNTM)占5.5%其中DMAC感染占96.1%,AIDS患者尸检DMAC发生率高达50%。对免疫功能减退的患者应注意这种机会性败血症的发生。
非结核分枝杆菌病与结核病的病理改变相似两者病变性质相同只是非结核分枝杆菌病变较轻以类上皮细胞结节多见很少干酪坏死胶原纤维增生并呈玻璃样变,这是与结核病变区别的主要特点病变中可以找到抗酸杆菌,病变组织送细菌培养与菌型鉴定或病变作TBPCR可以确定诊断。
临床表现
NTM主要侵袭肺部。不同菌种的好发部位不尽相同,临床表现亦异。
1.NTM肺病
主要菌种为鸟胞内复合体分枝杆菌、堪萨斯分枝杆菌、脓肿分枝杆菌,蟾蜍分枝杆菌;以中老年男性多见。临床表现类似非结核病,咯血甚常见,患者常有慢性阻塞性肺疾病、支气管扩张症或其他慢性肺部疾病。胸片显示炎性病灶及单发和多发薄壁空洞,纤维硬结灶、球形病灶及胸膜渗出相对少见。病变多累及肺上叶尖段或前段。
2.NTM淋巴结炎
主要菌种有鸟胞内复合体分枝杆菌、瘰疬分枝杆菌;以颈部淋巴结最常见,亦可累及耳部、腹股沟、腋下淋巴结。多为单侧无痛性淋巴结肿大,常有瘘管形成。
3.NTM皮肤软组织病
主要菌种有海分枝杆菌、偶然分枝杆菌、龟分枝杆菌、脓肿分枝杆菌、溃疡分枝杆菌。局部脓肿多由偶然分枝杆菌、龟分枝杆菌、脓肿分枝杆菌引起。海分枝杆菌可引起游泳池肉芽肿和类孢子丝菌病。溃疡分枝杆菌可引起Bairnsdale溃疡。堪萨斯、苏加、嗜血分枝杆菌可引起皮肤散播性和多中心结节病灶。
4.NTM骨病
堪萨斯和鸟胞内复合体分枝杆菌可引起滑膜、滑囊、腱鞘、关节、手深部和腰椎病变和骨髓炎;土地分枝杆菌可引起滑膜炎和骨髓炎;次要分枝杆菌可致化脓性关节炎,而偶然分枝杆菌和龟分枝杆菌常致牙齿感染。
5.散播性NTM病
主要菌种为鸟胞内复合体分枝杆菌、堪萨斯分枝杆菌、脓肿分枝杆菌和嗜血分枝杆菌;多见于AIDS和其他原因的严重免疫抑制患者。临床表现为散播性骨病、肝病、心内膜炎、心包炎和脑膜炎等。
6.其他NTM病
如鸟胞内复合体分枝杆菌引起泌尿生殖系统疾病、偶然分枝杆菌因为眼部、人工瓣膜和手术部位感染;脓肿分枝杆菌、海分枝杆菌、鸟胞内复合体分枝杆菌、龟分枝杆菌等所致中耳炎;偶然分枝杆菌、脓肿分枝杆菌和龟分枝杆菌导致相关性感染亦有报道。
检查
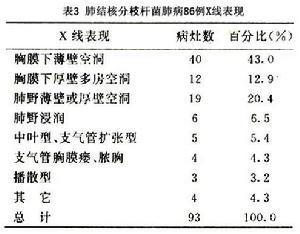
1.细菌学检查
痰和支气管肺泡灌洗液涂片和培养为最常见的检查方法,涂片抗酸染色(Ziehl-Neelsen)阳性,但检出率低,且不能与结核分枝杆菌作鉴别。需作培养和生化检查如烟酸试验,过氧化氢酶试验和芳香硫酸酯酶活性等。
但检验时,不能及早得到检验结果,近年有一些快速培养和菌型鉴定方法已有临床应用。
2.胸部X线检查
常显示单、双侧上肺野纤维结节状阴影,当病情进展时病灶扩大融合,且边界模糊,并出现薄壁空洞,空洞周围浸润及播散病灶较少,慢性空洞呈厚壁和蜂窝状影,两肺下叶尖段病灶亦常见。糖尿病及其他免疫抑制者常表现为中、下野小结节状病灶,较少见胸腔积液。高分辨度胸部CT扫描能更清晰显示肺部病灶,以及伴随的多发性支气管扩张。
诊断
1.病原学诊断
结核菌培养时应常规进行NTM筛选。标本同时接种罗氏培养基和含对硝基苯甲酸(PNB)或噻吩-2-羧酸肼(TCH)的培养基。若仅罗氏培养基生长,为结核分枝杆菌,若仅PNB或TCH培养基生长,则提示NTM,需进一步鉴定。在Bactec460系统培养基中加入NAP(5μg/ml),可抑制结核分枝杆菌生长而不抑制NTM,其结果可资区别。
2.诊断标准
(1)NTM感染人体感染NTM后,只有极少数人发病。同时具备以下两项条件者可诊断为NTM感染:①NTM皮肤试验阳性;②尚无组织、器官受到非结核分枝杆菌侵犯的证据。
(2)NTM病可疑者重点是那些经正规抗结核治疗无效的结核病患者。①痰抗酸杆菌检查阳性而临床表现与肺结核不相符者。②痰液显微镜检查发现菌体异常的分枝杆菌。③标本分枝杆菌培养阳性,但其菌落形态和生长情况与结核分枝杆菌复合菌有异。④初治结核病患者首次分离出的分枝杆菌对抗结核药物耐药。⑤接受正规抗结核治疗无效而反复排菌的患者。⑥经支气管卫生净化处理后痰分枝杆菌不能阴转者。⑦有免疫缺陷但已除外肺结核的肺病患者。⑧医源性或非医源性软组织损伤或外科手术后伤口长期不愈找不到原因者。具备以上条件之一,即为NTM病可疑者。
(3)NTM病NTM肺病,具有呼吸系统和(或)全身性症状,经放射影像学检查发现有肺内病变,已排除其他疾病,在确保标本无外源性污染的前提下,符合以下条件之一者,结合放射影像学和临床作出NTM肺病的诊断:①痰NTM培养3次均为同一致病菌。②痰NTM培养2次均为同一致病菌,1次抗酸杆菌(AFB)涂片阳性。③支气管灌洗液NTM培养1次阳性,AFB涂片阳性度(++)以上。⑤支气管肺组织活检物NTM培养阳性。⑥肺活检见与NTM改变相似的肉芽肿、痰或支气管灌洗液NTM培养阳性。肺外NTM病,具有局部和(或)全身性症状,经相关检查发现有肺外组织、器官病变,已排除其他疾病,在确保标本无外源性污染的前提下,病变部位组织NTM培养阳性,即可作出肺外NTM病的诊断。
并发症
治疗
(1)免疫健全者①小结节状/支气管扩张性病变:克拉霉素或阿奇霉素+EMB+RFP。②空洞性病变:克拉霉素或阿奇霉素+EMB+RFP±链霉素或阿米卡星。③晚期(重症)或原先治疗过敏患者:同空洞性病变的治疗,但去除RFP。
(2)免疫抑制者(HIV/AIDS)①最初预防:适用于CD4+计数小于50~100μL的患者。②治疗:克拉霉素+EMB+RFP,口服;另选阿奇霉素+EMB±RFP,口服。③二次预防:预防是必要的。选择克拉霉素或阿奇霉素+EMB;另选克拉霉素或阿奇霉素或RFP。
2.堪萨斯分枝杆菌
INH+RFP+EMB。如果RFP耐药,可选INH+维生素B6+EMB,再联合SMZ-TMP,直至培养阴性。
方案未定。可试用大环内酯类+RFP/RFB+EMB±SM,或RFP+INH+EMB,最近有研究提示大多数伴HIV感染患者不需要治疗。
4.玛尔摩分枝杆菌
外科切除,偶尔有化疗指征,方案未定。
方案未定。RFP+AMK或FMB+SMZ-TMP。外科切除最重要。
6.戈登分枝杆菌
方案未定。可以考虑RFP+EMB+KM或环丙沙星。
方案未定。外科剥离术可能需要。
8.海分枝杆菌
9.猿猴分枝杆菌克拉霉素或米诺环素或多西环素,或SMZ-TMP,或RFP+EMB,外科切除。
应用≥2种药联合,如EMB、RFP、RFB、氯法齐明、克拉霉素。环丙沙星无效。
11.隐秘分枝杆菌
皮下脓肿切除联合化疗,可选克拉霉素口服。阿奇霉素亦有效。在严重播散性病例最初2~6周联合AMK+亚胺培南或头孢西丁。
13.偶然分枝杆菌
理想方案未定。感染灶外科切除。化疗可用(AMK+头孢西丁+丙磺舒)。口服两种敏感药物6~12个月通常有效。美甲沙龙获得性感染米诺环素、多西环素或环丙沙星4~6个月有效。
预后
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。

 非结核
非结核