远端肾小管性酸中毒
概述
 远端肾小管性酸中毒(distal renal tubular acidosis),亦称经典型RTA(DRTA,ⅠType RTA),是由于远端肾小管泌氢障碍,尿NH4+及可滴定酸排出减少所致的疾病。其临床特征是高氯性代谢性酸中毒、低钾血症、低钙血症、低钠血症、尿液不能酸化(尿pH>6)等[肾小管性酸中毒(RTA)是一个综合征,临床上较常见。由于肾小管功能障碍,肾排酸大大减少,导致代谢性酸中毒。但本病与肾衰时的酸中毒有所不同,其不同在于血中的硫酸根和磷酸根等阴离子可正常地排泄。因为RTA 时,肾小球功能正常或损害较轻,为了维持体液中的阳离子和阴离子的对等,肾脏会代偿性大量地重吸收氯,导致血清氯浓度升高,形成高血氯性酸中毒,而阴离子间隙是正常的。一般认为RTA 最少有4 个类型,1 和2 型常为遗传性;3 型罕见,是1 型和2 型的混合型。4 型为获得性,多伴有低肾素血症性醛固酮降低症或肾小管对盐类皮质激素反应力降低。
远端肾小管性酸中毒(distal renal tubular acidosis),亦称经典型RTA(DRTA,ⅠType RTA),是由于远端肾小管泌氢障碍,尿NH4+及可滴定酸排出减少所致的疾病。其临床特征是高氯性代谢性酸中毒、低钾血症、低钙血症、低钠血症、尿液不能酸化(尿pH>6)等[肾小管性酸中毒(RTA)是一个综合征,临床上较常见。由于肾小管功能障碍,肾排酸大大减少,导致代谢性酸中毒。但本病与肾衰时的酸中毒有所不同,其不同在于血中的硫酸根和磷酸根等阴离子可正常地排泄。因为RTA 时,肾小球功能正常或损害较轻,为了维持体液中的阳离子和阴离子的对等,肾脏会代偿性大量地重吸收氯,导致血清氯浓度升高,形成高血氯性酸中毒,而阴离子间隙是正常的。一般认为RTA 最少有4 个类型,1 和2 型常为遗传性;3 型罕见,是1 型和2 型的混合型。4 型为获得性,多伴有低肾素血症性醛固酮降低症或肾小管对盐类皮质激素反应力降低。
疾病病因
发病原因
远端型RTA的病因可分原发性与继发性两类。
原发性者与遗传有关,为常染色体显性遗传,有家族史,但多呈散发性。继发性可由多种疾病引起,其最常见的疾病是慢性肾小管、间质性肾炎。其中以慢性肾盂肾炎多见。此外,其他先天性遗传性肾脏疾病如海绵肾、Fabry病、特发性高钙尿症等均可引起。在我国,继发于舍格伦综合征、系统性红斑狼疮等自身免疫性疾病的远端型RTA有较高发生率。在棉产区因食用生棉籽油引起棉酚中毒所致DRTA也有报道。
发病机制
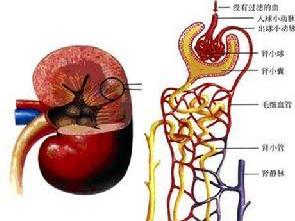
1.远端肾小管酸化尿液作用 远端肾小管与近端肾小管不同,对HCO3-再吸收作用不同,在酸化过程中仅再吸收剩下的HCO3-形成1/3的可滴酸。其主要形式是泌H+,使NH4+形成增多,最终将体内产生的酸排出体外。
(1)主细胞:与泌K+和再吸收Na+有关,对酸化过程不起直接作用。
(2)α细胞(间界细胞,intercalated cell):与泌H有关,直接参与酸化过程。该细胞泌H+依赖于H+-ATP酶(即氢泵)与Na+无直接关系。细胞内有大量Ⅱ型CA,将泌H+后产生的OH-与CO2结合生成HCO3-,通过管周Cl-、HCO3-交换系统使HCO3-再吸收。
远端肾小管泌氢大部分通过与氨形成NH4+主要在近端肾小管内由谷氨酸脱氨后生成。再与H+结合形成NH4+而泌入小管腔。在髓襻升支粗段可主动再吸收NH4+。远端肾小管主要通过H+泵进主动泌H+及管腔中NH3的跨膜浓度差被动弥散而使NH3浓度升高。NH3与H结合形成NH4+,再与管腔中的强酸盐(如NaCl、Na2SO4等)所解离的Na+交换,并结合为NH4Cl、(NH4)2SO4等从尿中排出;Na+进入细胞内,回收至血。从而达到泌H+、酸化尿及生成碳酸氢钠,使尿pH下降到4.5~5.5,比血pH低2~3个pH单位。
皮质集合管是Na+与H+、K+交换的部位,其H+泵分泌速率受管腔中电位的影响。在醛固酮的作用下,小管液中Na被再吸收,腔内形成负电位促使H+、K+沿电位差向管腔中分泌。髓质集合管无Na+再吸收,H+分泌是对抗电梯度进行的腔内呈正电位,其净HCO3-再吸收速率比皮质集合管大10倍。正常时,远端肾小管上皮细胞间紧密连接,分泌至管腔中的H+不易反漏。因而能维持肾小管腔与血液间陡峭的H+浓度梯度,使该部尿液pH降至6.0以下。
2.远端肾小管泌H+功能障碍 由于各种内因、能量、代谢等因素使远端肾单位髓质部集合管的间介细胞和少数皮质部分集合管的主细胞的功能障碍,从而导致肾小管泌H+功能障碍。Joo等通过对1例舍格伦综合征及1例特发性远端肾小管酸中毒的组织化学检查发现,2例的远端肾小管的间介细胞上抗- H+ATP酶免疫组化染色较正常对照呈明显淡染。证明是H+ATP酶泵的缺陷而不是间介细胞的选择性丧失。目前认为,远端肾小管性酸中毒的发病机制如下:
(1)H ATP酶泵衰竭:当某些疾病破坏了远端肾单位的H+泵(如肾间质疾病)或某些毒素抑制了H+泵的功能,以及H+泵的遗传性缺陷(遗传性d-RTA)均可导致集合管H泵功能衰竭而使H+分泌障碍,小管上皮不能分泌H+。尿pH不能适当降低,这是d-RTA最常见的原因。此型为分泌型(secretory defect)。
(2)梯度缺陷:某些因素(如两性霉素B)可使远端肾单位上皮细胞“紧密连接部”的通透性异常,H+反漏增多(细胞膜缺陷使H+通透性增高,H+反流入小管,管腔中不能维持陡峭的H+浓度梯度而致净酸排泄减少。此型也称反漏型(gradient defect)。
(3)H泵分泌速率降低:质子泵泌H+速率下降,多见于锂治疗的患者H+分泌速率降低。可能是DRTA的早期表现。此型是速率低赖型(rate-dependent defect)。
症状体征
DRTA 为肾小管性酸中毒最常见的临床类型。可发生于任何年龄,较多见于20~40 岁,尤以女性多见。本病轻者可无症状,典型者有:
1.高氯性酸中毒 由于排H+障碍尿可滴定酸及NH4+排出减少,尿不能酸化,故尿pH 常>6。此外,由于近端肾小管功能尚好,能再吸收HCO3-,尿HCO3-排量并不很多,由于持续性丢Na+,引起细胞外液容量收缩,醛固酮分泌增加,回吸收氯增加,形成高氯血症。另有人认为高氯血症与某种未明原因使肾单位对氯通透性增加引起的“肾性氯化物分流(renal chloride shunt)”所致。
2.电解质紊乱 由于由远端肾单位的H+泵及皮质集合管的H+-K+泵功能减退,肾脏不能保持钾和浓缩尿液,故发生多尿症、低钾血症及酸中毒。低钾又致多尿,多尿又加重低血钾,如果发生加杂病的额外负荷,酸中毒和低钾血症加重可致死亡;酸中毒抑制肾小管对Ca2+的再吸收以及维生素D 的活性,引起高钙尿与低钙血症,形成低血钾、低血钠、低血钙和高血氯的“叁低一高”电解质紊乱。另外,低血钾还可引起肌无力和肌麻痹。由于小管液中H+-Na+交换减少,亦可引起尿中大量丢失钠。病人偶可出现神经性耳聋。
3.骨病 由于低血钙而引起的甲状旁腺功能亢进,出现骨痛,骨折等骨质脱钙现象进一步发展为软骨病(成人)或维生素C 缺乏病(儿童)。
4.肾钙化与肾结石 由于大量排钙,尿枸橼酸盐减少而尿偏碱,极易使钙盐沉着形成肾钙化、肾结石,进一步出现肾绞痛,血尿与尿路感染。
5.肾功能损害 早期由于肾小管浓缩功能受损可出现多尿,晚期肾小球受累可出现尿毒症。本病临床分以下4 型:①肌病型:肌无力瘫痪,甚至发生呼吸肌麻痹,呼吸困难。血钾降低,尿钾增多,心电图呈现低钾表现,可伴有房室传导阻滞、心律失常等,可因低钾麻痹而急诊,应予以警惕。②骨病型:主要为骨痛及病理性骨折,患者可因骨痛而活动减少,甚至卧床不起。X 线检查可见骨质疏松,多发性、对称性、假性骨折等。有表现牙齿松动易脱落,幼儿不出牙。③尿路结石型:尿砂、尿石、血尿、肾绞痛、尿路梗阻及反复发生尿路感染等。④不完全型:少数病人无全身酸中毒表现,只呈现肾小管不产生酸性尿,称为不完全型远端肾小管性酸中毒。氯化铵负荷试验尿pH 不降低。不完全型远端肾小管性酸中毒可进展为完全型。
并发症
疾病诊断
诊断:佝偻维生素D 缺乏病、软骨病、磷酸钙结石或肾钙化症,均提供诊断的线索。特别是高血氯性代谢性酸中毒,而尿pH 不能降至<6.0,有特征性的诊断意义。若发现高氯低钾血症性代谢性酸中毒,并有不适当的高尿pH(>5.5),则可以确诊远端肾小管性酸中毒。有些轻症病人可无全身性代谢性酸中毒的表现,而肾小管酸化尿的功能却有障碍,这就是所谓“不完全1 型RTA”,故临床上有原因不明的低钾血症、肾结石或肾钙化症,应想到“1 型RTA”的可能。在纠正低钾血症后,可作氯化铵负荷试验以助诊断,方法为停用碱性药物2 天后,每天口服氯化铵1.9mmol(0.1g)/kg(体重),分3~4 次服,连服3 天。试验后,存在代谢性酸中毒,pH<7.34,CO2CP≤20mmol/L(在无呼吸性因素的情况下,二氧化碳结合力降低,可代表代谢性酸中毒),而尿pH 不能降至≤5.4,则提示远曲小管酸化尿液功能障碍,有助于确诊。如酸血症是轻微的,则要作简化氯化铵试验;即氯化铵1.9mmol(0.1g)/kg(体重)30~40min 服完,此量一般会使血清HCO3-下降4~6mmol/L(正常18~20mmol/L),在服后6~8h 收集尿标本,其判断结果同上。具有尿素分解酶的细菌性尿路感染病人,可产生碱性尿,可使本试验呈假阴性应与注意。有严重高血氯性酸中毒和尿已明显碱性者,无必要作此试验。
检查鉴别
检查
1.尿pH测定尿pH反映尿中H量,DRTA时,尽管血pH<7.35,但尿pH仍≥6.0,并且还可高达6.5、7.0以上。测定尿pH必须采用pH计。只测定尿pH有一定局限性,尿pH<5.5并不能说明尿酸化功能一定完好,如患者有泌NH4+障碍,由于少量H+不能与NH3结合成NH4+,尿pH仍可<5.5,因此应同时测定尿pH与尿NH 4,以综合分析、判断。
2.尿可滴定酸及尿NH4+的测定 远端肾小管分泌的H+大部分与NH3结合成NH 4排出,另一部分以可滴定酸的形式排出。因此,尿可滴定酸与NH4+之和代表肾脏净酸排泄量。在体内酸性物质增多时,正常人尿pH可<5.5,尿中可滴定酸及NH4+排出率可分别达25µmol/min及39µmol/min,在远端肾小管酸中毒时,两者均明显降低。
 3.尿电解质及尿阴离子间隙测定DRTA大多有尿钠排泄增多以及尿钙增高,尿Ca2+/Cr>0.21,24h尿钙>4mg/(kg·d)。尿阴离子间隙=Na + K+- Cl--可反映尿NH4+水平,为正值时提示尿NH4+排泄减少。尿pH>6.0,HCO-排泄分数多<5%,尿NH4+<500mmol/d,24h尿Na+、K+、Ca2+排出增多。
3.尿电解质及尿阴离子间隙测定DRTA大多有尿钠排泄增多以及尿钙增高,尿Ca2+/Cr>0.21,24h尿钙>4mg/(kg·d)。尿阴离子间隙=Na + K+- Cl--可反映尿NH4+水平,为正值时提示尿NH4+排泄减少。尿pH>6.0,HCO-排泄分数多<5%,尿NH4+<500mmol/d,24h尿Na+、K+、Ca2+排出增多。
4.血气分析及电解质测定DRTA的典型改变为高氯血症性阴离子间隙正常的代谢性酸中毒。不完全性DRTA可表现为代偿性代谢性酸中毒或正常。血阴离子间隙(anion gap,AG)=Na + K+-( Cl-+ HCO3-),正常为8~16mmol/L,增高表明体内无机酸根(如硝酸根、硫酸根)和(或)有机酸根离子等酸性产物滞积,RTA时Cl-代偿了HCO3-的减低,因而AG正常。血钾降低也是DRTA的重要表现,甚至为不完全性DRTA的唯一表现。血钠及血钙可正常或降低。
5.尿二氧化碳分压检测 正常人给予碳酸氢钠或中性磷酸盐后,到达远端小管的HCO3-或HPO24-增多,前者与H+结合生成HCO3-;后者与H+结合生成HPO24-,再与HCO3-生成HCO3-,进而生成CO2,使尿CO2分压增高。DRTA时由于泌氢障碍,尿CO2不升高,尿CO2分压与血CO2分压差值<20mmHg,正常人>30mmHg。
6.24h尿枸橼酸DRTA时常减低。
7.血液检查 主要表现血K+、Ca2+、Na+、PO43-偏低,血Cl-增高,血浆HCO3-减少,CO2结合力降低。
鉴别
远端肾小管性酸中毒有时可与尿毒症酸中毒相混淆,但尿毒症的代谢性酸中毒有氮质血症和血磷增高,鉴别不难。
由于遗传性特发性高钙尿症所致的肾钙化症,可引起远端肾小管性酸中毒,亦需与原发性者鉴别。此时的结石可为磷酸钙结石,但无低钾血症和代谢性酸中毒。不完全性RTA,最易和特发性高钙血症分不清,此时,可作氯化铵负荷试验。其他疾病引起的继发性远端肾小管性酸中毒则各有其临床特点。
DRTA临床上还应与肾小球性酸中毒、各种佝偻维生素D缺乏病、家族性周期性麻痹相鉴别。
1、肾小球性酸中毒 既往有肾脏疾病史,有明显尿异常,常伴贫血与高血压,血Cr-多正常或增高,血与尿pH一致性降低。
治疗方案
1.纠正代谢性酸中毒 这是治疗的关键,补碱治疗非常有效。常用的有碳酸氢钠、枸橼酸钠、枸橼酸钾。据病情轻重可服用碳酸氢钠4~10g/d,分4 次服,(1g NaHCO3-约等于12mmol HCO3-)。也可按每天1.0~1.5mmol/kg(84~126mg/kg),儿童需碱量要大[2.5~7.0mmol/(kg?d)],重症酸中毒碳酸氢钠可静注。或用复方枸橼酸钠合剂(亦称Shohl’s 溶液,配方是枸橼酸钠98g,枸橼酸140g 加水溶解至1000ml,每毫升含钠1mmol)口服,15~20ml/次,4 次/d。随着酸中毒的纠正,体钠消耗与尿钙、钾排量均减少。枸橼酸在肝内代谢转化成HCO3-,既能纠正酸中毒,又利于肠道钙的吸收,尿中排出溶解度大的枸橼酸钙,使肾结石肾钙化的危险减少,因此枸橼酸优于碳酸氢钠。碱性药物剂量需个体化,根据血pH 值、C02CP 及尿钙排量加以调整,其中24h 时尿钙排量(<2mg/kg)是指导治疗的敏感指标。纠正酸中毒治疗中注意减少食物中固定酸(SO42-、Cl-等)入量,低硫蛋白质饮食,低盐饮食减少氯离子。
2.补钾 纠酸开始即予补钾,特别重症低血钾者应在纠正酸中毒前即开始补钾,避免诱发低钾危象。原则上无论血钾低否均要补钾,同时也应补钠。可选用枸橼酸钾合剂(Albright’s 溶液,由枸橼酸钾98g,枸橼酸140g 加水溶解至1O00ml配成,10~15ml/次,3 次/d)。或用枸橼酸合剂,由枸橼酸钠和枸橼酸钾各100g加水溶解至1000ml,每毫升含钠、钾各1mmol,HCO3-2mmol,10~15ml 3~4 次/d。一般低血钾时口服10%枸橼酸钾10ml,3 次/d。忌用氯化钾,否则会加重高氯血症,只有严重低钾(<2.5mmol/L)危及生命时方可静脉缓慢滴入氯化钾,用10%葡萄糖溶液稀释氯化钾成1%溶液,每小时输入1g,同时作心电监护。补钾时宜从小剂量开始,逐渐增加,因肾小管功能调节差,大量补钾使H+-Na+交换减少,酸中毒加剧,还使尿钠、钙排出增多,产生低钠、低钙血症而发生手足搐搦症,故纠酸补钾时也宜补钙。
3.补充钙剂与维生素D 的预防和治疗骨病 RTA 合并骨软化症、佝偻病等骨病或缺钙严重时可给予补充钙剂与维生素D,常用剂量为5 万~10 万U/d,需要时选用维生素1,25(OH)2D3。随着临床生化好转,当血磷升高,碱性磷酸酶(AKP)降至正常时可减量或停用(血钙I≥2.5mmol/L)。以免发生高钙血症与维生素D中毒,因维生素D2 易使尿钙增加,故应要慎用,以防维生素D 中毒和肾钙化。同时补充高磷饮食、蛋白合成剂等,尤其对生长发育期的病儿更应注意。但并发肾钙化、肾结石者则不能使用钙剂和维生素D。另外,还可给苯丙酸诺龙治疗骨质疏松,促进骨质生长。
4.不完全性RTA 可用氢氯噻嗪(双氢克尿噻)治疗,与治疗特发性高钙尿症一样。
5.病因治疗 积极治疗原发病及并发病,对继发RTA 应治疗其根底疾病,要控制和去除病因。如治疗肾盂肾炎,解除尿路梗阻等。目前尚无法根治病因的患者,要终身服药治疗,不仅纠正酸中毒,也可延缓骨病和其他并发症,使肾功能长期维持稳定。
6.定期随访 在治疗过程中,要经常复查各项生化指标,以免矫枉过正。当高血氯性酸中毒、高钙尿症尿pH 等正常后,病人应追踪观察,每年复查上述项目至少2 次。
预后及预防
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。