肥胖性心肌病
病因
发病原因
当体内摄入超过消耗的热量时,多余的热量可以以脂肪的形式储存于体内,在达到相当的储量时遂演变为肥胖,过度肥胖可造成心功能紊乱,发展为肥胖型心肌病。
发病机制
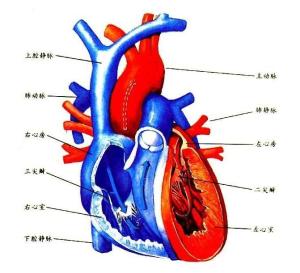
 1、肥胖性心肌病的发病机制尚不十分清楚,可能与患者的高血容量,心脏负荷增大等有关,超声心动图研究证实心脏室壁张力(可用以下比率表示:室壁厚度/心室舒张其内径)与心脏收缩功能高度相关,如心室缩短分数,心肌纤维缩短速度及射血分数等,心肌收缩功能受损时,此比率也低,说明心脏室壁张力高,据此,可将肥胖患者分为2组,一组患者心功能正常,其心室壁增厚,心室腔半径增大,而心室壁张力正常;另一部分患者心脏收缩功能降低,室壁增厚不如心脏内径增大明显,心室壁张力高,对于有循环充血的肥胖患者,要鉴别其是否有心衰,必须进行超声心动图,心肌核素或心脏造影检查,以测定其心脏收缩功能。
1、肥胖性心肌病的发病机制尚不十分清楚,可能与患者的高血容量,心脏负荷增大等有关,超声心动图研究证实心脏室壁张力(可用以下比率表示:室壁厚度/心室舒张其内径)与心脏收缩功能高度相关,如心室缩短分数,心肌纤维缩短速度及射血分数等,心肌收缩功能受损时,此比率也低,说明心脏室壁张力高,据此,可将肥胖患者分为2组,一组患者心功能正常,其心室壁增厚,心室腔半径增大,而心室壁张力正常;另一部分患者心脏收缩功能降低,室壁增厚不如心脏内径增大明显,心室壁张力高,对于有循环充血的肥胖患者,要鉴别其是否有心衰,必须进行超声心动图,心肌核素或心脏造影检查,以测定其心脏收缩功能。
2、病理解剖 过度肥胖患者心脏重量比理想体重者显著增加,个别是等身高非肥胖者的2~3倍,有报道一名肥胖患者的心脏重达1100g,综合报道,患者左心室肥厚6%~56%,离心性肥厚为其特点,左室径扩大8%~40%,左房扩大10%~40%,部分病例(32%)伴有右心室扩大,8%~33%患者右室肥厚,部分患者(25%~50%)心底部,房室沟及心室表面有大量脂肪,但这并非心脏增重的原因,有报道心肌活检发现,少数患者(3%)心肌细胞,心脏纤维支架及血管周围有脂肪浸润,右心系统易被累及,认为其可导致心室功能损伤,传导系统受累而并发心律失常,左室很少有脂肪浸润,有研究报道,右心内膜活检发现多数肥胖患者有心肌细胞肥大。
3.病理生理 血流动力学方面的改变在过度肥胖者明显,尚无充分资料表明在中度肥胖患者也有如下各方面的改变,患者整体血容量及心排出量增加,并与体重的增加呈正相关,这主要是血管床增加所致,据测算,在静息状态下脂肪组织血流量每分钟平均为2~3ml/100g,患者中枢神经系统及肾脏的血流量无明显增加,由于脂肪组织代谢活跃,肥胖者耗氧量增加,患者心率及动-静脉氧分压差较非肥胖者无差异,全身耗氧量的增加主要依赖心脏每搏量的增加。
过度肥胖者中5%~10%有严重高血压,50%伴轻度,中度高血压,无论伴或不伴有高血压,过度肥胖者静息或活动时左心室舒张压和肺血管楔压均增高,又由于患者高血容量及高心排血量造成肺高血流状态,使左室前,后负荷加重,导致左心室肥厚以及体循环淤血。
约5%过度肥胖患者有呼吸暂停/通气不足综合征,患者长期低氧,高碳酸血症,导致肺血管收缩以及肺小动脉管壁的增厚,又由于肥胖者肺高血流状态,造成肺动脉高压,肥胖患者右室充盈压升高,与体重指数呈正比,导致右心室肥厚以及肺循环淤血,单独的右心肥厚和右心衰竭很少出现,但亦会出现以右心室肥厚为主的心脏损害。
循环充血状态:过度肥胖者由于循环血量和细胞外液的增加,心脏高排血状态往往容易发生严重的肺循环及体循环的淤血,而这些体征并非心功能不全,其心排出量较高,射血分数正常,这种循环充血的状态所发生的确切机制尚不清楚。
临床表现
症状
轻、中度肥胖患者虽可出现心室肥厚,但一般不出现循环淤血的症状。肥胖性心肌病患者可有较长的无症状期,最早、最常见的症状是运动后呼吸困难,端坐呼吸。这些症状呈发作性,系由于舒张功能受损所致,患者的心排出量增高,心脏收缩功能正常,近期体重增加可导致症状的加重。如果首次发作时心脏收缩功能正常,这些症状可在10~15年内反复发作、加重,其心脏收缩功能可一直长期保持相对良好。反之,如出现心功能减低,一般来说其预后差,但其病程尚不十分清楚。部分患者有呼吸暂停/换气不足综合征,这部分患者中,除体循环和肺循环充血的症状外,尚可伴有嗜睡、精神萎靡及定向障碍等,系由于中枢神经水肿引起。昏迷罕见,而猝死常见。在有右心功能不全时,可出现上腹不适、腹胀等。
体征
心功能衰竭患者心脏听诊有时可闻及收缩期第四心音、第三心音以及肺动脉瓣第二心音亢进。颈静脉虽充盈,但常难以观察到。肺部常闻及捻发样细湿啰音。几乎每个过度肥胖者均可出现肝大、腹水以及双下肢非凹陷性水肿。那些有呼吸暂停/换气不足综合征的患者,可有发绀,常见发作性呼吸困难,也可有结膜充血、视网膜充血及视盘水肿等。
检查
实验室检查
化验检查低氧血症,常伴有呼吸性酸中毒,但随着循环淤血的改善,可有一定程度的好转。
辅助检查
(1)心电图有电轴左偏,或右偏伴肺型P波,低电压。尽管解剖学证实左心室肥厚,但在心电图上并不显示,可能是由于左、右心室同时增大所致。循环充血反复发作的患者,可出现心房颤动、心房扑动及各种传导阻滞,传导系统的脂肪浸润及左房扩大为其病理基础。那些有呼吸暂停/换气不足综合征的患者,可有窦房结病变,如窦性停搏、窦房结传出阻滞,可有临床症状,心脏猝死概率较高,原因尚不十分清楚。
(2)X线胸片肥胖性心肌病的胸片可以正常,最多的表现是心脏扩大,肺部淤血。
(3)超声心动图80%~98%肥胖性心肌病患者,可以用经胸彩色多普勒超声心动图(TTE)观察其主要结构,70%的患者可进行完整的TTE检查。由于心脏在胸腔内的位置与正常人有差异,有些“向上翘”,所以TTE检查的声窗较正常有所不同、不理想,剑下超声图像亦不理想。约半数患者,不能观察到理想的心内膜面或测量射血分数。经食管超声心动图(TEE)应该能弥补TTE的不足,但尚无在过度肥胖患者应用TEE的报道。患者左室充盈压增高。有人用多普勒超声研究,血压正常的肥胖患者的过二尖瓣血流压力减半时间较非肥胖的高血压患者或正常人均延长,左室充盈峰值速度较对照组高。部分患者右室扩大、肥厚,右室收缩功能的研究较少,曾有报道肥胖患者右室功能降低,射血分数8%~22%。
并发症
1.心力衰竭体重指数增加与心力衰竭危险相关,研究发现,在对已知危险因素校正后,体重指数每增加1,男性心力衰竭危险增加5%,女性增加7%,与体重正常女性相比,超重女性的心衰危险高50%,肥胖女性的心衰高1倍。
诊断
鉴别诊断
治疗
1.降低体重
是治疗肥胖性心肌病最有效的长期治疗方案。有效的减肥,许多心脏结构异常和血流动力学可以得到明显的改善,血压可降至较低水平,如果能维持1~3年,所有肥胖患者收缩压和舒张压似乎都会降低。随着体重降低,患者血容量、心排血量及身体氧耗量降低,运动时心排血量及身体氧耗量也较减肥前降低。然而减肥后静息及运动时心率、左室舒张末压、肺血管楔压、体循环血管阻力及肺动脉压不降低。已经报道证实,降低体重可以使肥胖性心肌病的充血性心衰症状逆转,那些有睡眠呼吸暂停/换气不足综合征的肥胖患者也如此。
尚无研究证明减肥后左心室肥厚能逆转,也说明左室舒张顺应性的降低伴随着左室肥厚。曾有报道肥胖通气不足者,随着体重的减低,心电图的肺性P波、V1-V3导联的T波倒置及心脏电轴右偏可恢复正常。
应采取低热量、低盐限制饮食,以及适当的运动等措施,长期坚持可使体重逐渐降低。饥饿性限食一样有效,但危险性大,一般不采用,因为它可引起心肌的钾浓度降低,在那些心电图QT间期延长、乳酸中毒及心功能失常患者,易引起心室颤动,致使患者猝死。严重的低热量低钠限制饮食和饥饿性限食可造成排钠利尿及血容量减少,引起交感神经活性的降低,可导致那些血压原本正常的患者发生体位性低血压、头晕、甚至晕厥。
2.对症治疗
(1)肥胖性心肌病患者出现急性充血性心衰,或严重的肺循环和体循环淤血时,应用利尿药和给氧是紧急的处理方法。同时应进行超声心动图检查以判断心功能状态。患者出现收缩功能受损时,可用洋地黄制剂。应用血管扩张药的经验有限。急性处理还应该包括低盐限制饮食。
作为长期治疗方案,低盐限制饮食、应用利尿药和控制高血压、对于预防充血性心衰的复发是必要的。在某些患者,洋地黄类和血管扩张药有效。
(2)如出现快速心房颤动、心房扑动可用洋地黄制剂控制心室率。应该强调患者血清洋地黄水平与患者肌肉有关,而非过度肥胖患者的体重。应注意监测血钾水平,以防洋地黄类药物中毒。根据左心功能状态,考虑是否加用β受体阻滞药或维拉帕米。
(3)控制严重的高血压对改善高血压肥胖患者的左室功能受损有益。
(4)抗凝治疗静脉血栓和肺栓塞有一定的发病率,对于那些无禁忌证的患者,预防性应用肝素治疗似乎有道理,但尚无研究证实其疗效。
护理
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。
上一篇 非甲状腺性的病态综合征
下一篇 乳核