地方性克汀病
概述
地方性克汀病(endemic cretinism)包括地方性亚临床克汀病是由碘缺乏所造成的,以智力障碍为主要特征的神经-精神综合征;当该地区碘缺乏被充分纠正后,地克病或亚克汀可被防止。典型的地克病一般发生在有地甲肿流行的严重缺碘地区,当地儿童尿碘低于20µg/L则几乎肯定会出现地克病;当地方性甲状腺肿的肿大率大于30%时通常会有地克病的流行;地方性亚临床克汀病在所有缺碘地区都会发生,但更常见于中度或重度缺碘地区。
发病原因

地方性克汀病的病因已比较明确,是胚胎期和新生儿期严重缺碘的结果,除缺碘学说外,还有人提出遗传问题,自身免疫问题和致甲状腺肿问题。
碘缺乏(35%):
由于缺碘使母体与胎儿的甲状腺竞争摄取有限的碘化物,结果同时影响母体与胎儿的甲状腺激素合成。以神经型为主者是由于胚胎早期宫内严重碘缺乏,损害神经的生长发育所致,而以后胎儿甲状腺能正常地合成甲状腺激素,可防止生后出现甲低。黏液水肿型则是至早期宫内缺碘的基础上同时有胎儿甲状腺激素合成能力的降低。
遗传因素(25%):
近年来,国内对地克病的遗传做了多方面研究,多数学者认为该病不符合单基因显性或隐性的遗传规律,也没有发现染色体数目或形态的异常,总之,这一问题有待进一步研究。
致甲状腺肿物质(20%):
发病机制
地克病的发病机制可能与两个因素有关:甲状腺激素合成不足和碘离子缺乏的直接独立作用。
甲状腺激素对体格发育(包括骨发育,性发育)的作用已被公认,然而甲状腺激素与脑发育的关系一直是地克病发病机制讨论的热点。
Dobbing指出人脑的生长突发期有两个主要时期:第1期为神经细胞的增殖期,约开始于妊娠12~18周,于妊娠中期完成,该期对外环境因素如:放射性照射,母亲感染等极为敏感,第2期是脑发育最主要时期,表现为脑细胞分化,迁移,髓化,树突发育,突触发育,神经联系的建立及胶质细胞的增殖,这一时期开始于妊娠中期,出生前后其发育达到高峰,并持续到出生后的一段时间,这一时期可能持续到生后2岁,其中生后的前6个月为生后脑发育的最关键时刻,大约5/6的脑发育是在生后完成的,第2期对营养因素及激素的缺乏(包括甲减)极为敏感,大量的动物实验证实,甲状腺激素对脑发育的影响有一定的时间性,在这个时间段内,甲减会造成脑发育落后,一旦过了这个时间段再补充甲状腺激素,脑发育障碍也不能纠正(不可逆),故这个限定的时间段又叫脑发育的临界期(critical period),脑发育是严格按一定的顺序协调不紊地进行,甲状腺激素被认为是终止神经细胞增殖和刺激分化的“计时钟”,在临界期内,甲状腺激素对于促进神经细胞的分化和迁移,神经元微管的发育,轴突的延伸,树突的分支和树突棘的发育,突触的发育及神经联系的建立,轴突的髓鞘化,神经介质的合成(可能影响神经介质合成酶的合成,酶活性,介质受体的代谢),一些特定神经元的发育(胆碱能,肾上腺素能和GABA能神经系统)等都是必需的激素。
Nunez注意到,甲减时由于突触形成减少而使脑细胞死亡增加,脑细胞数目和体积均减少,Patel认为甲状腺激素对神经细胞发育的关键作用在于促进其迁移和分化,而以神经元的增殖影响较小,在临界期内,对甲状腺激素敏感的神经细胞迁移时表面识别因子的表达,因甲状腺素不足而受影响,各种细胞成熟不同步,以及神经元之间的时空关系发生异常,导致异常神经通路或神经细胞的旷置,神经细胞因失去相互营养支配作用而死亡,因此脑细胞构成异常和错误通路是临界期甲状腺激素不足造成脑不可逆损伤的机制之一,中枢神经系统最引人入胜的特征就是各种神经元之间复杂而又精确的网络联系,它是完成各种行为的结构基础,现代心理学认为智力活动的物质基础是与脑组织中树突,树突棘,突触及神经联系的发育水平有关。
Oppenheimer首先证实T3与核受体结合后才发挥激素的作用,T3是甲状腺激素的主要活性形式,周围组织细胞核受体上的T3,主要来自血浆中T3,Larson则发现,脑细胞与周围组织有区别,其核受体结合的T3主要来自血浆T4,T4进入脑细胞,经脱碘酶(Ⅱ型)转变为T3后再与T3受体(T3R)结合而发挥作用,缺碘时甲状腺轴系最先受累的就是T4下降,但T3正常,因此T3正常则周围组织受影响不大,T4下降将直接影响脑发育和脑功能,尽管缺碘时,Ⅱ型脱碘酶的活性会代偿性提高,但长期甲减,Ⅱ型脱碘酶代偿衰竭,酶活性下降,甚至脑细胞T3R也减少,因此低T4与脑发育落后有直接关系,目前认为甲状腺激素的作用是通过T3R介导的,T3与T3R结合形成复合体,T3R被活化,由非DNA结合型转变为DNA结合型,尔后再与某些特定的基因相互作用或相互影响,从而对特定基因的转录或相应蛋白质的合成发挥调节作用,T4下降,影响基因的转录和翻译两个水平,T3R是细胞核内的非组蛋白,不同神经细胞的含量不一,大脑皮质,海马,杏仁核含量最丰富;下丘脑,丘脑,纹状体,嗅球次之;小脑和脑干含量最少;而神经细胞中T3R的含量比胶质细胞高2~3倍,因此甲状腺激素对神经细胞的作用是通过特异性的核内受体T3R而发挥其生物学效应的。
碘缺乏所导致的甲减是地克病的基本发病机制,胚胎发育及婴幼儿发育的不同时期的甲减均可能与地克病的发病有关。
(1)胎儿甲减:胎儿甲减是地克病脑发育落后的主要机制,目前我们尚无法从人胚发育过程中获得直接证据,验证因碘缺乏而造成的胎儿甲减,有两个证据可以间接提示胎儿甲减的存在:一个是在重度缺碘地区的流产胎儿中发现,胎儿甲减可最早发生于妊娠的第4个月,激素性甲减比甲状腺肿出现要早;另一个证据是重病区胎儿出生时甲减的发生率相当高,有的高达10%~30%,这在扎伊尔,印度,坦桑尼亚等病区获得了证实,迄今为止我们还不知道新生儿甲减究竟在多大程度上真实地反映了胎儿甲减的存在,羊水穿刺可能是发现胎儿甲减的另一个途径,动物实验证实了缺碘所致的胎儿甲减是脑发育落后的主要原因,Potter在羊的不同妊娠时间,切除胎羊甲状腺,其新生羊则呈克汀病样改变,其中切除甲状腺的时间愈早,其脑发育落后愈严重,Potter又用低碘饲料喂养母羊,孕56天时,T4下降,70天时出现甲状腺肿,出生的仔羊所表现的脑发育落后与手术切除甲状腺的仔羊十分相近,即脑湿重下降;脑DNA和蛋白质含量减少;大脑运动区,视区和海马细胞密度增加,小脑外颗粒层增厚,提示细胞迁移障碍;浦肯野细胞树突发育障碍,作者曾在低碘大鼠模型中也发现胎鼠甲减是脑发育落后的主要机制,在临界期内补碘或补充甲状腺激素可预防其发生,这都证明了胎儿甲减是脑发育障碍的主要机制。
(2)母亲甲减:母亲甲减在缺碘地区(特别是黏肿型克汀病占优势的地区)是常见的,在扎伊尔,母亲甲减与黏肿型克汀病存在着独特的特异性,故Delange认为母亲甲减与胎儿神经智力发育障碍有关,也有人证实低T4的母亲所生儿童的智商要比正常儿童低,母亲甲减在多大程度上影响胎儿的脑发育,目前尚不清楚,Potter对母羊切除甲状腺后令其交配,怀孕后对胎羊的检查发现,妊娠早,中期一时性脑发育落后,但妊娠后期和出生时,仔羊的脑发育与对照组无差异,这一结果提示,母亲的甲状腺功能对维持胎儿脑发育是必要的,在妊娠早期明显,在妊娠晚期则影响不大,他还发现,母羊和胎羊同时切除甲状腺,仔羊的脑发育落后程度比单纯低碘出生的仔羊还要严重,这也说明母亲甲减对胎儿的影响,Mano进一步证实,对低碘母羊模型在妊娠中期注射一种不含碘但具有甲状腺激素作用的DIMIT(3,5-二甲基-异丙基-L-甲腺原氨酸),结果母羊的甲减得到了纠正,但分娩的仔羊仍呈现同低碘组相同的严重脑发育落后(DIMIT不能通过胎盘),这说明母亲甲减对胎儿影响不大,以上实验结果提示,母亲甲减只在妊娠早期对胎儿脑发育有一定影响,其机制可能是妊娠早期母亲的T3,T4可以通过胎盘,而中,晚期则不能,此时的脑发育主要依赖于胎儿本身的甲状腺功能,实际上正如Escobar所提出的,在胎儿甲状腺具备功能之前,胎儿脑中就已存在T3R,因此母亲的甲状腺激素可能会影响胎儿脑发育,就发病机制而言,与胎儿甲减的重要性相比,母亲甲减不大可能是地克病发病的最重要机制,母亲甲减可能在以下方面发挥作用:
 ①在胎儿甲状腺功能形成前,由于母亲甲减,母亲T3,T4进入胎儿体内的量不足。
①在胎儿甲状腺功能形成前,由于母亲甲减,母亲T3,T4进入胎儿体内的量不足。
②当严重缺碘时,母亲甲状腺仍具有良好的摄碘能力,处于发育状态的胎儿甲状腺,在与母亲竞争摄取母亲血浆的无机碘时处于劣势,因此会加剧胎儿甲减和缺碘。
③妊娠妇女由于雌激素水平增高,肝脏甲状腺激素结合球蛋白增多,使血浆中总T3,总T4增多,而FT3,FT4下降,缺碘时,这种改变会更突出。
④Coutras证实,正常妇女妊娠期间,肾脏碘清除率增高而使血碘下降,这种生理条件下的内源性碘丢失,如同时伴有碘摄入不足,则会加剧胎儿的碘缺乏。
⑤哺乳期时,乳腺具有浓集碘的能力以保证婴幼儿的碘供应,哺乳期母亲甲减,必然会影响通过乳汁向婴儿的供碘,在扎伊尔病区发现婴儿断奶后出现甲减。
(3)新生儿甲减:在碘供应正常地区,新生儿甲减发病率低于0.02%,多为散发性克汀病,在低碘地区新生儿甲减的发病率大大升高,在印度达4%~15%,扎伊尔10%~30%,近年来,我国在碘盐中碘浓度不合格的病区发现新生儿TSH高值的数目大大高于非病区,新生儿甲减无疑会影响脑发育,生后2岁以内,仍然是脑发育的临界期,此时主要是小脑的发育,髓鞘化,胶质细胞增殖及神经元联系的建立。
(4)一过性甲减或亚临床甲减:这两种甲减在低碘病区均有发现,特别是TSH轻度升高,也会影响脑组织而出现器官甲减,也可能会在一定程度上影响脑发育或脑功能。
2.碘元素的独立作用
这是一个有争论的观点,持这种观点的人认为,胎儿的脑发育主要依赖于胎儿本身的甲状腺功能,胎儿的甲状腺功能形成是在妊娠12周以后,因此胎儿前3个月的脑发育可能与碘元素有关,其根据为:
①非缺碘因素造成胎儿先天性甲减,如散发性克汀病,其临床表现与地克病明显不同,地克病的聋哑和上运动神经元损伤症状在散发性克汀病并不显著;
②母亲整个妊娠期甲减(非缺碘原因),其出生的婴儿不出现典型克汀病,甚至完全正常;
③Corti器的发育是在妊娠10~18周,恰好在胎儿甲状腺形成之前;
④Firro和Pharoach都发现孕前注射碘油比妊娠中期注射更能有效地防止地克病的发生。
近年来的研究,特别是Escobar证实,胎儿甲状腺形成之前,母亲T3,T4可以通过胎盘进入胎儿,这一发现改变了传统的看法,即母亲T3,T4不能通过胎盘;但在胎儿形成甲状腺后,这种通透性下降了,据最新研究表明,受精卵在植入后第3天就开始接受母亲的甲状腺激素的供应,因此胎儿在甲状腺功能形成之前,主要依赖于母亲的T3和T4,即使胎儿甲状腺功能形成后,仍接受母亲的T3和T4,有人发现出生时胎儿体内的甲状腺激素有10%来自母亲,动物实验还证实内耳的发育也依赖于甲状腺激素而不是碘元素,因此,Hetzel指出:“没有证据表明碘元素对脑发育有直接作用”。
临床表现
1.神经型
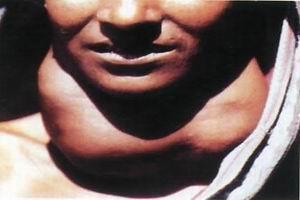
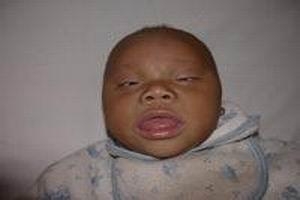
身高低于正常,甲状腺肿大者占15.3%,多数为轻度肿大,智力呈中至重度减退。表情淡漠、聋哑、精神缺陷、痉挛性瘫痪、眼斜视、膝关节屈曲、膝反射亢进,可出现病理反射,如巴宾斯基征阳性。无明显甲状腺功能减退(以下简称甲低)表现。
2.黏液水肿型
有严重甲低表现,可具有典型的克汀病面容,便秘、黏液水肿明显,智力减低较轻,有的能说话,生长迟缓,甲状腺肿大占28%,性发育显著迟缓,腱反射松弛时间延长,某些患者呈家族性发病。
检查
1.尿碘一般很低,地克病一般发现在严重缺碘地区,居民尿碘水平常为20µg/g肌酐以下,甲状腺患病率在30%以上,这种地区常常伴有地克病的流行。
2.激素检查:黏肿型病人呈典型甲减改变,即TT4,FT4,FT4I下降;TSH升高;T3,FT3下降,少数病人正常,神经型患者变化不一,总的讲比黏肿型要轻,TT4,FT4多数降低,少数正常;TSH有的升高,有的正常;FT3,TT3多正常,有的呈代偿性升高。
3.吸碘率:神经型克汀病呈碘饥饿曲线;而黏肿型吸碘率增高不明显,有的甚至降低,这不意味着碘营养良好,而是由于甲状腺萎缩所致。
4.抗甲状腺抗体:血清抗微粒体抗体(TMAb),抗甲状腺球蛋白抗体(TGAb),抗第2胶质抗体(TC2-Ab)均呈阴性,但黏肿型克汀病的甲状腺生长抑制免疫球蛋白(TGII)升高,汤特对新疆黏肿型克汀病的检查证实,66.7%的黏肿型病人存在TGII,55.6%的病人还存在抑制IGF-1的免疫球蛋白(IGF-1胰岛素样生长因子),Boyages还用B超发现,TGII阳性的病人都有甲状腺萎缩。
5.X线检查:骨发育迟滞是其重要表现,多表现为骨龄落后,骨骺发育不全及骨化中心出现延迟,这些变化与血清T4下降,TSH升高呈相关,黏肿型病人表现尤著,往往还伴有蝶鞍扩大或变形。
6.听力和前庭功能检查:听力和前庭功能的损伤以神经型为最严重,放射性核素脑血流显像检查表明,凡听力有损伤的病人,多有颞叶局部脑血流降低。
7.脑电图检查:多数病人不正常,以δ波,θ波增多,脑电波节律变慢及电位低为主要特点,反映脑发育落后。
8.脑CT检查:国内报道较多,但缺乏具有诊断性意义的特征改变,主要改变包括脑室扩张;脑萎缩(皮质沟回增宽等);大脑,小脑发育不良;颅内钙化增多,以基底节,尾状核,豆状核为常见,有的钙化还出现在皮质和小脑,脑CT的改变往往与神经系统的损害和体征呈正相关。
诊断
1.患儿出生、居住在低碘地方性甲状腺地区,有精神发育不全及不同程度的智力障碍。有不同程度的神经系统症状,如听力障碍、语言障碍、运动神经障碍。
2.甲状腺功能低下症状:不同程度的生长发育障碍,克汀病的面容。
3.脐血T4降低、促甲状腺激素增高、T3可增高。适用于黏液水肿型。
4.X线检查股骨远端骨骺:胚胎平均38周时应出现,克汀病及早产儿可以不出现。骨盆股骨头骨骺:点彩样及畸形,多在生后半年内出现。
鉴别诊断
在地甲肿流行区,对聋,哑,痴呆,神经运动障碍,体格发育落后的患者诊断为地克病并不困难,在鉴别上的难点主要是既无甲肿也无甲减的地克病病人,如何与其他智力落后及聋哑病人(非缺碘原因所致)区别开来。
1.散发性克汀病:这类病人黏液性水肿及其他甲减症状十分突出,智力落后,骨化中心出现延迟,但是一般没有明显聋哑,甲状腺吸碘率几乎为零,几乎没有明显的肌肉运动障碍,甲状腺核素象显示甲状腺缺如或异位,一般也没有锥体束受损的症状,这些可以鉴别出来。
2.后天因素所致的脑损害后遗症:如产伤,脑炎,脑膜炎,脑外伤,中毒因素等,对它们的鉴别主要靠详细询问病史,有明确病史者可除外地克病的诊断。
3.先天愚型(Down综合征):这种病人没有聋哑,也无甲减,常有小耳畸形,小指畸形和通贯手,染色体检查可明确诊断,即21三体性,因此,容易鉴别。
4.Pendred综合征:该综合征有明显的甲状腺肿和先天性耳聋,但没有甲减症状,无智力障碍,体格发育也正常。
5.垂体性侏儒:该病人表现为对称性,成比例的身体矮小,智力正常,听力及语言无障碍,甲功正常,这些可与地克病鉴别。
6.Laruence-Moon-Biedl综合征:为罕见的常染色体隐性遗传,病人智力低下,性 器官发育不良,但以下3个症状为该综合征所特有,可与地克病相区别:肥胖,多指(趾)或并指(趾)畸形及色素性视网膜炎。
7.苯丙酮尿症:是一种常见的常染色体隐性遗传病,出生后4~6个月内出现症状,有黄(黄色头发),白(皮肤白),傻(智力低下),臭(汗尿有臭味)等4大特点,尿三氧化铁试验阳性,血苯丙氨酸浓度升高。
8.黏多糖病(承溜病):属常染色体隐性遗传,身材矮小,发育迟滞,智力,听力和语言均有障碍,鉴别点在于,本病肝脾肿大,手指弯曲呈“爪状”,特殊面容如:貌丑,鼻翘起,鼻孔上翻,两耳下缘低于双目水平,舌大而厚,颈短,肋骨X线片呈飘带状,脊柱呈舌状,尿黏多糖阳性,患儿多在10岁左右死亡。
预防及治疗
预防为主。应由政府大力推行碘化食盐消灭地方性甲状腺肿,地方性克汀病亦随之消灭。孕妇妊娠末3~4个月可加服碘化钾,或肌注碘油。多吃含碘食物。对地方性克汀病应早期诊治,有甲低表现者应自生后3个月内开始补充甲状腺激素。聋哑者应受专门训练。
并发症
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。
上一篇 小儿黏多糖贮积病Ⅳ型
下一篇 小儿雅克什综合征