小儿结核病
概述
由于推广了卡介苗接种及应用抗结核药物治疗,结核病流行情况大为好转,但由于、人口众多结核病仍为目前我国常见病。目前,世界结核病流行的两个问题是:爱滋病与结核病在感染及发病上相互间的不良影响和多种耐药结核菌感染,值得注意。
病因
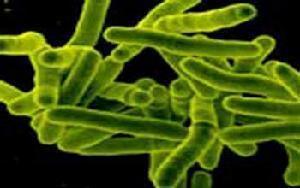
结核病的病原菌由科赫(koch)在1882年从患者的痰中发现,形如杆状,故称结核杆菌。因属于分枝杆菌属,又称结核分枝杆菌。
1.结核杆菌的形态
结核杆菌细长,微弯,两端钝圆,常呈分枝状排列,其长2~5微米,宽约0.2~0.5微米;在电子显微镜下可以见到菌体的最外层为细胞膜,内为细胞质膜,其中含有细胞质,内有许多颗粒,可能是线粒体类物质。结核杆菌用苯胺类染色后,不易为酸性脱色剂脱色,故又称抗酸杆菌。
2.结核杆菌的生长特点
结核杆菌生长缓慢,其分裂繁殖周期为14~22小时,主要营养要求是甘油、天门冬氨酸或谷氨酸,以及无机盐类如磷、钾、硫、镁和少量的铁等,为需氧菌,最适合生长环境为pH7.4,氧分压(PO2)13.3~18.7kPa(100~140mmHg),当pH不适宜及PO2较低时,如闭合病灶及巨噬细胞内结核杆菌代谢不活跃,生长繁殖缓慢或停滞,但同时不易为抗痨药所杀灭而成为日后复发之根源。
3.结核杆菌的分型
结核杆菌可分为4型:人型、牛型、鸟型和鼠型,对人有致病力者主要为人型,其次为牛型,感染鸟型者甚少,国内尚未见报道。牛型结核杆菌感染主要是因牛乳管理及消毒不善,饮用病牛的乳品而得,目前已少见。
4.结核杆菌的抵抗力
结核杆菌抵抗力较强,在室内阴暗潮湿处能存活6个月,结核杆菌在阳光直接照射下2小时死亡,紫外线照射只需10~20分钟即可死亡。使用紫外线时,应注意照射范围大小及照射距离远近而决定照射时间,如距离1米,范围1.2米,照射时间20分钟,即可杀死结核杆菌。结核杆菌对酸、碱和酒精等有较强的抵抗力,湿热对其杀菌力较强,在65℃30分钟、70℃10分钟、80℃5分钟,煮沸1分钟即可杀死,干热100℃需20分钟以上才能杀死,因此干热灭菌时温度要高,时间要长。一般来说,痰内结核杆菌消毒时间要长,因痰内黏蛋白在菌体周围形成保护层,射线和消毒剂较难穿透,因此消毒痰须用5%石炭酸或20%漂白粉,消毒须经24小时处理才较为安全。5%~12%来苏水接触2~12小时,70%酒精接触2分钟均可杀死结核杆菌。
5.结核杆菌的耐药性
抗结核药物需长期使用,当不规则使用或药物单用及剂量不足时,易出现耐药菌株。实验和临床实践证明:合并用药可延缓或减少耐药性的发生,近年来对原发耐药菌株所致结核感染已越来越引起注意。
6.传播途径
(1)呼吸道传染是主要的传染途径,健康儿吸入带菌的飞沫或尘埃后可引起感染,产生肺部原发病灶。
(2)消化道传染多因饮用未消毒的污染牛型结核杆菌的牛奶或污染人型结核杆菌的其他食物而得病,多产生咽部或肠道原发病灶。
(3)其他传染经皮肤传染极少见,先天性结核病传染途径为经胎盘或吸入羊水感染,多于出生后不久发生粟粒性结核病,母亲产前多患有全身性结核,主要为粟粒性结核病,或生殖器结核。
分型
临床表现
除现病史,既往史和BCG(卡介苗)接种史外,应特别注意家庭病史,肯定的结核病接触史对诊断有帮助,又应注意发病前急性传染病史,特别是麻疹、百日咳等常为导致结核发病的诱因,此外需询问过去有无结核过敏表现如结节性红斑、疱疹性结膜炎和结核菌素阳性反应等。
儿童患者主要表现为低热和结核中毒症状,呼吸系统症状多不明显,如出现咳嗽、多痰、咯血或呼吸困难等,多为病情已经严重的表现。
肺部物理征不明显,与肺内病变不成比例,只有在病灶范围广泛弥漫或有空洞时,才有相应的体征,浅表淋巴结轻度或中等度肿大,肝脾可轻度肿大,此外应注意有无高度过敏表现,如结节性红斑、疱疹性结膜炎和瘰疬性面容等。
检查
1.X线检查
X线检查能指出结核病的范围、性质、类型和病灶活动或进展情况,重复检查有助于结核与非结核疾患的鉴别,也可以作为治疗过程中疗效的判断指标。
2.结核杆菌素试验
结核杆菌感染后4~8周,身体对于结核蛋白产生过敏状态,此时如作结核杆菌素试验(结核杆菌素包括旧结核杆菌素OT和提纯蛋白物质PPD),局部可发生反应,表示受试者已被结核菌感染,现已知结素反应属于变态反应第Ⅳ型或称迟发型变态反应,其发生机制是小儿初染结核杆菌后,T淋巴细胞被致敏并大量增生,致敏的淋巴细胞具有抗体样受体,当再次接触抗原即注射结核菌素后,可产生许多淋巴因子,使单核细胞和淋巴细胞积聚在真皮的血管周围,再加上血管渗透性增高,在注射局部形成硬肿为阳性反应,国内通常所用的是旧结核菌素(OT)或提纯蛋白物质(PPD,国内已广泛供应)。PPD皮试为皮内注射0.1ml(5IU),一般注入左前臂掌侧面中、下三分之一交界处皮内,使之形成6~10毫米皮丘,48~72小时观测反应结果,测定局部硬结直径,取纵、横两者的平均直径来判断其反应强度。硬结直径不足5毫米为阴性,硬结≥20毫米或除硬结外,还可见水疱及局部坏死为强阳性。
3.其他检查
诊断
欲早期正确诊断,必须全面掌握临床表现化验数据,X线检查和结核菌素试验等资料并进行具体分析:
 1.病史 除现病史既往史和BCG接种史外,应特别注意家庭病史。肯定的结核病接触史对诊断颇有帮助,又应注意发病前急性传染病史,特别是麻疹百日咳等常为导致结核发病的诱因。此外需询问过去有无结核过敏,表现如结节性红斑疱疹性结膜炎和结核菌素阳性反应等。
1.病史 除现病史既往史和BCG接种史外,应特别注意家庭病史。肯定的结核病接触史对诊断颇有帮助,又应注意发病前急性传染病史,特别是麻疹百日咳等常为导致结核发病的诱因。此外需询问过去有无结核过敏,表现如结节性红斑疱疹性结膜炎和结核菌素阳性反应等。
2.临床症状 儿童患者主要表现为低热和结核中毒症状呼吸系统症状,多不明显如出现咳嗽多痰咯血或呼吸困难等,多为病情已经严重的表现。
3.体格检查 肺部物理征不明显与肺内病变不成比例,只有在病灶范围广泛弥漫或有空洞时才有相应的体征。浅表淋巴结轻度或中等度肿大肝脾可轻度肿大,此外应注意有无高度过敏表现,如结节性红斑泡疹性结膜炎和瘰疬性面容等。
4.X线检查 X线检查能指出结核病的范围性质类型和病灶活动或进展情况。重复检查可以有助于结核与非结核疾患的鉴别,也可以作为治疗过程中疗效的判断指标。初染病灶往往因范围较小吸收较快而不容易发现,且易被肋骨胸骨心脏等阴影所遮盖。初染病灶愈合后多遗留有钙化点侧位或斜位摄片及断层摄片,可以确定病灶或淋巴结的正确位置和范围,证实空洞的有无和支气管有无受压狭窄等。在诊断肺门附近的病灶时,如发现圆形点状阴影应与正常的支气管或血管横断影像,鉴别如发现纵隔旁三角形或半圆形阴影应与肿大的胸腺影辨别。
5.结核杆菌素试验(结素试验)受结核杆菌感染后4~8周,身体对于结核蛋白产生过敏状态此时如作结核杆菌素试验(结核杆菌素包括旧结核杆菌素OT和提纯蛋白物质PPD)。局部可发生反应表示受试者已受结核菌感染现已知,结素反应属于变态反应第Ⅳ型或称迟发型变态反应。其发生机理是小儿初染结核杆菌后T淋巴细胞被致敏并大量增生,致敏的淋巴细胞具有抗体样受体,当再次接触抗原即注射结核菌素后可产生许多淋巴因子,使单核细胞和淋巴细胞积聚在真皮的血管周围,再加上血管渗透性增高,在注射局部形成硬肿,为阳性反应。通常所用的是旧结核菌素(OT)或提纯蛋白物质(PPD国内已广泛供应)。旧结核菌素用含有0.3%石炭酸的生理盐水稀释,如下:第1号1∶100,第2号1∶1000,第3号1∶10000;即每0.1ml中分别含旧结核菌素1mg0.1mg和0.01mg(这个剂量等于一个"结核菌素单位")。PPD第1次试验液为每0.1mg含1IU=PPD0.00002mg,第2次试验液为每0.1mgl中含5IU=PPD0.0001mg。必要时作最大强度PPD(250IU=PPD0.005mg),如仍为阴性则可除外结核感染。
6.血液检查 急性期时白细胞可增高到(10~20)×109/L(10000~20000/mm3),伴有中性多形核粒细胞增高,淋巴细胞减少和单核细胞增多(单核与淋巴细胞的比值增高)。中性白细胞核左移和出现中毒性颗粒,好转时白细胞数目恢复正常,淋巴细胞增加,嗜酸性白细胞增多,红细胞沉降率多,加速综合临床表现及X线检查可协助判断结核病活动性。
7.周围淋巴结穿刺液涂片检查 淋巴结穿刺液涂片检查可发现特异性结核改变,如结核结节和干酪性坏死有助于结核的诊断及鉴别诊断。
鉴别诊断
小儿肺炎和小儿肺结核同属肺部疾患,而小儿肺炎是儿科临床肺系疾患中最常见的病证。当患儿发热咳嗽胸部透视有阴影时就应慎重考虑是肺炎还是肺结核。如果不认真仔细分析可致误诊而延误治疗,给病人造成很大的损失。两者怎样进行鉴别现分述如下:
(1)支气管肺炎在X线显示肺门纹理增重时,应与肺门淋巴结结核进行鉴别:①先从症状上鉴别:支气管肺炎大部分起病急,有高热咳嗽咯痰喘,促肺门淋巴结核一般无症状。当淋巴结肿大到一定程度,压迫支气管时才发生咳嗽症状;②支气管肺炎的重要体征是两肺有干湿性罗音,而肺门淋巴结核则缺乏肺部体征;③血象特点:细菌性肺炎白细胞总数高,中性粒细胞增高,病毒性肺炎白细胞总数不高,中性细胞不高,淋巴细胞增高,而当感染结核时单核细胞增多相对淋巴细胞减少;④胸透时两者都有肺纹理增重,支气管肺炎时炎症由支气管扩散所以肺纹理增重,且很快肺野出现斑点状阴影,由肺门向外播散肺门,淋巴结结核时肺门附近的肿大淋巴结及淋巴结周围炎形成肺门影增深,但肺野无病灶,故及时作胸透复查有助于鉴别。
(2)浸润性肺结核与支原体肺炎鉴别,支原体肺炎由支原体引起,症状轻重不一,大多数无症状当支原体肺炎仅有低热干咳及肺部有片状阴影,时容易与浸润性肺结核混淆故应鉴别:①X线检查:支原体肺炎的肺部浸润是从肺门延至肺野,有时很轻有时却弥漫较广,尤以肺中下叶为常见少数为大叶性阴影,往往一处已消散而它处又有新的浸润,发生浸润型肺结核病多发生在两肺尖或上部呈毛玻璃样的边缘模糊阴影;②支原体肺炎体征轻微而X线常有显著病变,这是它的特征之一;③支原体肺炎病程约2~3周可不治自愈,但常有复发而结核性浸润病变吸收较缓慢,必须要及时用抗结核药物治疗;④冷凝集试验在支原体肺炎发病2周后为阳性(1∶32以上),结核则为阴性必要时需作结核菌素试验来进行鉴别。
小儿肺炎和肺结核虽都属肺系疾病,但肺炎起病急而病程短,结核大多起病缓慢而病程长误诊,常易发生在早期。除认真观察及掌握病史症状体征外,及时做胸透及血象检查有助于两者的鉴别诊断。
并发症
1.咯血 咯血是肺结核最常见的并发症,发生率为20%~90%。咯血量可多少不等,大咯血者常并发吸入性肺炎,肺不张,结核支气管,播散失血性休克,甚至窒息等严重合并症。结核咯血多因存在渗出性或空洞性病变,或支气管结核及局部结核病变引起支气管变形扭曲和扩张所致。绝大多数情况下咯血常表明结核病灶有活动进展,因此合并咯血的结核病人均应及时到医院就诊,进行正规抗结核治疗。对于中大量咯血者,应同时积极止血治疗,保持气道通畅防止窒息和失血性休克发生。
2.自发性气胸 肺结核病人自发性气胸发生率约为1.4%。病人常有突发胸痛咳嗽呼吸困难和紫绀等表现,气胸多见于下列情况:胸膜下病灶或空洞破入胸腔;结核病灶纤维化或瘢痕化导致肺气肿或肺大疱破裂;粟粒型肺结核引起间质性肺气肿性肺大疱破裂。对单纯性气胸且临床无明显症状者,可采取卧床休息高流量氧疗等保守疗法。对张力性交通性气胸及单纯性气胸2周以上未愈合者,常需进行胸腔闭式引流若经持续闭式引流。1周以上破口仍未愈合者或合并有胸腔积液脓胸者,则应采用间断负压吸引或持续恒定负压吸引。
3.慢性肺源性心脏病 重症肺结核患者由于肺组织广泛破坏,导致肺通气和换气功能障碍晚期,可并发肺动脉高压和肺心病,病人常出现发绀心悸气促双下肢浮肿等表现。因慢性肺心病的治疗难度较大,因此应积极控制肺结核病变,防止病情的进一步恶化,延缓心脏受累,对肺结核已经并发肺心病的病人一定要及时住院治疗。
4.继发肺部感染 肺结核空洞(尤其纤维空洞)胸膜肥厚结核纤维病变,引起支气管扩张肺不张及支气管结核致气道阻塞,是造成肺结核继发其他细菌感染的病理基础。感染病原菌以G—杆菌多见,且由于长期使用抗生素可继发真菌感染,因此常表现为混合性感染。继发感染时应针对不同病原菌采用相应抗生素或抗真菌药物治疗。
治疗用药
1.一般治疗
在全身疗法的基础上充分调动小儿机体的抗病能力,使特效的抗结核药物更好地发挥抗菌作用。首先应注意合理的营养和休息,选用富含蛋白质和维生素的食物,其中以维生素A及C尤为重要,患儿应居住在空气流通、阳光充足的室内。严重的结核病型有发热等中毒症状及高度衰弱患儿应卧床休息。病情较轻者,可根据具体情况作适当的室内、外活动。
2.抗结核化学药物治疗
抗结核药物的原则是早期治疗、适宜剂量、联合用药、规律用药、坚持全程、分段治疗。
目前常用的抗结核药物可分为杀菌药物及抑菌药物。杀菌药物包括全杀菌药物如异烟肼,半杀菌药物如链霉素及吡嗪酰胺。抑菌药物如乙胺丁醇和乙硫异烟胺。
3.化疗方案
(1)标准疗法一般用于无明显自觉症状的原发性肺结核。每日服用异烟肼、利福平和/或乙胺丁醇。
(2)两阶段疗法强化治疗阶段使用3~4种杀菌药物,目的在于迅速杀灭敏感菌及生长繁殖活跃的细菌。巩固治疗阶段是联用两种抗结核药物,目的在于杀灭持续存在的细菌以巩固疗效。
(3)短程疗法快速杀灭体内处于不同繁殖阶段的细胞内外结核群。通常四种药物联用,共2月,2~3种药物,共4个月。若无吡嗪酰胺,疗程可到9月。
预防保健
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。