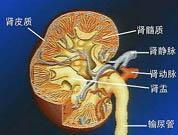
梅毒肾病
梅毒肾病
梅毒传染与发病过程的特点是周期性潜伏与再发,其原因与机体免疫力的产生有关。当机体免疫力下降时,梅毒螺旋体可以侵犯机体某些部位。梅毒相关性肾病主要发生于后天性二期梅毒,其发生率较低。临床主要表现为大量蛋白尿、水肿,一般肾功能和血压为正常。患者的临床症状和体征以及蛋白尿在6个月内消失,部分患者可持续1年左右。梅毒相关的肾病综合征往往可自行缓解,梅毒性肾病往往可以在抗梅毒治疗后完全消失。
疾病概述
梅毒传染与发病过程的特点是周期性潜伏与再发,其原因与机体免疫力的产生有关。当机体免疫力下降时,梅毒螺旋体可以侵犯机体某些部位。梅毒相关性肾病主要发生于后天性二期梅毒,其发生率较低。后天性梅毒肾损害的临床表现是多种多样的,如急性肾病综合征、膜性肾小球肾病、急性进行性肾小球肾炎等,而后者的发生率并不高,但对新近发生的肾病综合征患者应常规进行梅毒检查,以排除梅毒的可能性。
梅毒相关性肾病临床主要表现为大量蛋白尿、水肿,一般肾功能和血压多为正常。一般而言患者的临床症状和体征以及蛋白尿在6个月内消失,部分患者可持续1年左右。梅毒相关的肾病综合征往往可自行缓解。梅毒性肾病往往可以在抗梅毒治疗后完全消失。
症状体征
梅毒相关性肾病临床主要表现为大量蛋白尿、水肿,一般肾功能和血压多为正常。一般而言患者的临床症状和体征以及蛋白尿在6个月内消失,部分患者可持续1年左右。梅毒相关的肾病综合征往往可自行缓解。梅毒性肾病往往可以在抗梅毒治疗后完全消失。由先天性梅毒引起的梅毒性相关肾病,也有报道。其临床表现为水肿、血尿、严重的蛋白尿以及轻度肾功能不全。在普通和电子显微镜下,可见肾小球膜增殖、局灶性毛细血管外增生性肾小球肾炎以及膜上皮间有广泛免疫复合物沉积。诊断越早预后越好。
疾病病因
 本病的病原体是梅毒螺旋体,属小螺旋体科密螺旋体属。梅毒的病原体因其体液透明,表面光滑,折光力较强而不易染色,故又命名为苍白螺旋体。苍白螺旋体是一种细长的螺旋状微生物。用油镜观察,可发现它以下列方式运动,旋转前进依靠长轴旋转向前,是侵入人体最主要的方式;摆动身体呈波浪式左右摆动向前,为最常见的运动方式;另一种方式为伸缩旋距移动其身体一伸一缩,改变旋距而向前爬行。螺旋体运动速度很快,常呈上述3种方式的混合运动。
本病的病原体是梅毒螺旋体,属小螺旋体科密螺旋体属。梅毒的病原体因其体液透明,表面光滑,折光力较强而不易染色,故又命名为苍白螺旋体。苍白螺旋体是一种细长的螺旋状微生物。用油镜观察,可发现它以下列方式运动,旋转前进依靠长轴旋转向前,是侵入人体最主要的方式;摆动身体呈波浪式左右摆动向前,为最常见的运动方式;另一种方式为伸缩旋距移动其身体一伸一缩,改变旋距而向前爬行。螺旋体运动速度很快,常呈上述3种方式的混合运动。
苍白螺旋体在体内能长期寄生和生长、繁殖,具有强盛的繁殖力和致病力,但离开人体后生活力和抵抗力却很弱,对干燥、温度、湿度及化学药品很敏感。在干燥环境中1~2h即死亡。对高温敏感,对低温耐受力较强。在100℃时立即死亡;在60℃时可存活3~5min;在阳光照射下迅速死亡;在0℃时存活1~2天;在-78℃时存活数年。在肥皂水中立即死亡;在0.1%苯酚溶液中15min死亡;在5%甲醛溶液中5min死亡;用1:5000氧化汞溶液可立即将其杀死;0.1%新洁而灭溶液和高锰酸钾溶液均有很好的杀灭作用。梅毒相关性肾病的发病机制主要是由于免疫复合物形成并沉积于肾上皮下,引起肾损害。在患者外周血中也发现有免疫复合物(如补体C1q-结合活性与抗补体物),提示这些外周血中的免疫复合物对梅毒相关性肾病的发病具有重要意义。
诊断检查
诊断:确诊梅毒的患者如又出现尿常规异常(蛋白尿、血尿)、水肿及肾功能损害,排除原发性肾脏疾病及其他继发性肾脏疾病者,可诊断为梅毒相关的肾病。
实验室检查:
1.梅毒病的实验室检查
(1)苍白螺旋体检查:是梅毒病原学诊断的重要方法,为梅毒实验室诊断的有力证据。检查方法为:①暗视野检查;②涂片染色检查;③免疫荧光检查④家兔感染试验(RIT);⑤组织切片染色检查。检查结果:一期梅毒病变中阳性;二期梅毒皮肤、黏膜病变或血液中阳性,检出率为80%~85%;晚期梅毒皮肤、黏膜病变或血液中多为阴性。
(2)梅毒血清试验:也称梅毒血清反应,是梅毒免疫学检查的主要手段,为梅毒实验室诊断的重要指征本试验或临床应用于常规诊断;也适于在大量人群中进行筛选检查;或用来观察疗效;判断是否复发或再感染;用于早期诊断(如RPR试验);用作定量试验,以测定患者的反应素强度,并排除前带现象;鉴别早期或晚期潜伏梅毒;鉴别胎传梅毒与被动反应素血症;若采取脑脊液作VDRL试验,也有助于神经梅毒的诊断。
检查结果为:
①一期梅毒:早期阴性,后期阳性,阳性率为53%~86%。一般在感染后4周内,有时5~6周,VDRL(USR)试验阴性,至6~8周后阳性率可达90%~100%。而FTA-ABS试验于第2周即呈阳性。
②二期梅毒:不论何种试验,阳性率均达95%~100%,未治疗者阳性率或滴度更高。阳性几率达100%,且为强阳性,如出现阴性则表示病人抵抗力低,无反应能力,预后较差。二期复发梅毒阳性率为60%~100%,且滴度高(至少1∶60),复发愈早,阳性率愈高。
③晚期梅毒:阳性率降低,未治疗者血清反应素试验为70%~80%,特异性抗体试验为93%~100%。心血管梅毒阳性率为80%~96%,麻痹性痴呆阳性率可达100%。一般而言,感染时间愈长,阳性率愈低。
(3)脑脊液检查:苍白螺旋体侵犯中枢神经系统后,可通过检查脑脊液检查细胞计数、蛋白测定、螺旋体检查、螺旋体DNA、反应素试验和特异性抗体试验。如条件许可,可行脑脊液VDRL(CSF-VDRL)试验、CSF-FTA-ABS试验或CSF-TPHA试验,还可检查苍白螺旋体DNA。应用免疫印迹试验、19s-IgM-FTA-ABS试验、IgM-SPHA试验、IgM-Captia试验及CSF单克隆IgM抗体试验等,特异性均很高。检查指征为驱梅治疗后1年的早期梅毒;病期不明的梅毒或晚期梅毒;复发梅毒(不论临床复发或血清复发);病程超过2年且未经治疗的梅毒;所有潜伏梅毒患者。
3.其他辅助检查:本病除梅毒的典型病理变化外,肾小球病变程度不一,从轻微病变到严重的增殖病变。主要的病理变化是弥漫性系膜增殖及上皮下发现免疫沉积物,有的患者肾活检发现有间质单核细胞浸润。免疫荧光镜检下可见肾小球上皮下有IgG及C3呈颗粒状沉积。系膜区除有IgG及C3呈颗粒状沉积外,还有IgM沉积。
流行病学
梅毒的流行状况是1990年美国报告梅毒病人134375例,其中早期梅毒50223例。此后,本病发病率显著下降,1997年报告早期梅毒患者8551例,比1990年降低了83%。
1.传染源主要是梅毒病人。一期梅毒病变和二期梅毒皮肤、黏膜损害及血液、精液、白带、唾液、乳汁中均有许多螺旋体,三期梅毒病损或血液内螺旋体减少,甚至消失。所以,早期梅毒传染性强,晚期梅毒传染性减弱。由于梅毒患者的皮肤、黏膜病变均无症状,不疼痛,无瘙痒,不妨碍性活动,且梅毒为慢性疾患,病程相当长,长期进行性隔离的难度很大。因此,梅毒病人传染机会多,传播危害大。
2.传播途径
(1)性接触。
(2)非性接触:传染的机会较小。包括以下几个方面:
①一般性接触如被螺旋体污染的衣服、被褥、坐式便器、马桶、便盆等生活物品等,也能传播本病。
②医源性接触如为病人检查、穿刺、手术、换药、翻身等操作中,带有病原体的器械可损伤医护人员的皮肤,或医护人员皮肤有破伤时,螺旋体可进入体内,造成感染。检查病人用过的器械、为患者注射过的针头等可被螺旋体污染,若消毒不严而再次使用时,可传染他人。
③血源传染:二期梅毒患者血液中有大量螺旋体,若检测不严,接受此种血液输注或使用此种血制品,则可使受血者或使用者感染梅毒。
(3)垂直传播:
①宫内感染:妊娠妇女患早期梅毒或二期梅毒时,当胎盘形成后,螺旋体可从母体通过胎盘屏障进入胎儿血液内,使其遭受感染。
②产道感染:胎儿经产道分娩时,梅毒产妇宫颈或阴道内的螺旋体可经皮肤或黏膜擦伤处感染胎儿,新生儿多在头部或肩部出现梅毒初疮。
③产后感染:二期梅毒患者的乳汁中有螺旋体,因此梅毒妇女可经哺乳而传染婴儿。
3.高危人群只要有性乱行为,就有遭受感染的危险。
治疗方案
本病主要针对梅毒进行治疗,在治疗原发病的同时进行相应的肾脏病的对症治疗。
1.早期梅毒包括一期、二期梅毒和病期在2年以内的潜伏梅毒。应选择有效的抗螺旋体药物,消灭体内活的螺旋体,在最短的时间内使病损丧失传染性,以免传染他人;并使机体尽早修复组织损伤,促进病变迅速愈合。早期梅毒若及时治疗可完全治愈,并可防止病变和临床症状进一步发展及恶化,保护人体重要器官免受侵害。
(1)青霉素类:首选苄星青霉素,若无该药时,水剂青霉素也可作该药替代药物。常用剂量为苄星青霉素240万U,分两侧臀部肌内注射,每周1次,共2~3次;APPG80万U/d,肌内注射,连续l0~15天,总量800万~1200万U;水剂青霉素G120万U/次,肌内注射,3次/d,连续20天,总量3600万~7200万U。
(2)对青霉素过敏者选用以下药物:盐酸四环素0.5g,口服,4次/d,连服15天(肝、肾功能不全者禁用);红霉素,用法同四环素;多西环素(强力霉素)0.1g,口服,2次/d,连服15天。
2.晚期梅毒包括晚期皮肤、黏膜和骨关节梅毒,病期超过2年或不能确定病期的潜伏梅毒。晚期梅毒对机体各组织器官的破坏性较大,应通过治愈病变,促使机体修复组织创伤,防止重要器官的功能障碍进展及功能丧失。晚期梅毒可出现一些不能完全修复的损伤,如咽、鼻缺损,骨骼畸形等。矫形手术可纠正部分畸形和残废,恢复部分或全部功能。
(1)青霉素类:首选苄星青霉素,或水剂青霉素作为替代药物。苄星青霉素240万U,肌内注射,每周1次,共3次。APPG80万U/d,肌内注射,连续20天为一疗程,疗程量1600万U。也可考虑给第2疗程,总量3200万U。疗程间停药2周。水剂青霉素G120万U,肌内注射,3次/d,连续20天为一疗程,疗程量7200万U。也可考虑给第2疗程,总量14400万U。疗程间停药2周。
(2)对青霉素过敏者选用以下药物:盐酸四环素0.5g/次,口服,4次/d,连服30天为一疗程,疗程量60.0g。红霉素,用法同四环素。多西环素(强力霉素)0.1g,口服,2次/d,连服30天。
3.心血管梅毒的治疗禁用苄星青霉素。如有心功能衰竭或心律失常时,应用药物进行纠正,待心功能可代偿,心律恢复正常后,再行驱梅治疗。并应从小剂量开始,逐步增加剂量,以免发生J-H反应,造成病情加剧或患者死亡。常用水剂青霉素G,第1天l0万U,1次肌内注射;第2天l0万U,肌内注射,2次/d;第3天20万U,肌内注射,2次/d;从第4天起,按以下方案治疗:APPG80万U/d,肌内注射,连续15天为一疗程,疗程量1200万U,共用2个疗程或更多。疗程间停药2周。对青霉素过敏者选用以下药物:盐酸四环素0.5g,口服,4次/d,连服30天为一疗程,疗程量60g;红霉素,用法同四环素。
(1)水剂青霉素G200万~400万U,静脉滴注,每4小时1次,连续10天。接着用苄星青霉素240万U/周,肌内注射,共3周。
(2)APPG240万U/d,肌内注射,同时口服丙磺舒0.5g,4次/d,连续10~14天。接着用苄星青霉素240万U/周,肌内注射,共3周。
(3)对青霉素过敏者可用盐酸四环素0.5g口服,4次/d,连服30天为一疗程,疗程量60g。
5.妊娠梅毒的治疗除对孕妇本身所患的早期或晚期梅毒进行治疗,还要预防胎传梅毒的发生;一旦胎传梅毒发生后,使胎儿在出生前即获得治愈。
(1)APPG80万U/d,肌内注射,连续l0天为一疗程,疗程量800万U。妊娠初期3个月内注射一疗程,妊娠末期3个月注射一疗程。
(2)水剂青霉素G120万U,肌内注射,每天3次,连续20天为一疗程,疗程量7200万U。妊娠初期3个月内注射一疗程,妊娠末期3个月注射一疗程。
(3)对青霉素过敏者用红霉素治疗,禁用四环素。用法及用量与非妊娠病人相同,但其所生婴儿应用青霉素治疗。
(4)有明确记载接受充分治疗,现无复发,无再感染者,可不治疗。
6.胎传梅毒的治疗
(1)早期胎传梅毒:
①脑脊液异常者:APPG5万U/(kg/d),肌内注射,连续l0~14天;或水剂青霉素G5万U/(kg/d),分2次静脉滴注,连续10~14天。
②脑脊液正常者:苄星青霉素5万U/kg,一次性肌内注射。有神经梅毒损害者不用。
④对青霉素过敏者:用红霉素治疗,剂量7.5~12.5mg/(kg/d),分4次口服,连用15天。禁用四环素。
(2)晚期胎传梅毒:
①APPG5万U/(kg/d),肌内注射,连续10天为一疗程。对较大儿童的青霉素用量,不应超过成人同期患者的治疗量。
②对青霉素过敏者用红霉素或四环素治疗,剂量7.5~12.5mg/(kg/d),分4次口服,连用30天。8岁以下儿童禁用四环素。
预后预防
预后:在早期梅毒阶段,积极、规范、合理的治疗可完全阻滞病情进展,使患者痊愈,并可防止病变和临床症状进一步发展及恶化,保护人体重要器官免受侵害。若拖延至晚期,梅毒损害已经深入内脏器官和神经系统,可出现一些经药物治疗而不能完全修复的损伤,即使正规治疗也不能使疾病痊愈,从而遗留残疾或瘢痕形成,引起器官功能障碍。因此,早期梅毒可治愈,晚期便不能治愈。梅毒性肾病的预后与原发病的转归相一致。
预防:梅毒的预防应有以下几点:
1.积极彻底治疗对已治愈的病人要定期复查,并在必要时复治,以求根治。必要时应进行预防性梅毒的治疗。
2.性爱要专一,不嫖娼,不卖淫,不搞婚外或婚前性乱活动,固定一个性伴侣。若性伴侣患梅毒,应在治愈后方可过性生活,并采取屏障避孕措施。
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。