缺血性视神经病变
病因
凡能使视盘供血不足的全身性疾病或眼病均可引起本病。如高血压、动脉硬化、颞动脉炎、颈动脉阻塞、糖尿病、白血病及红细胞增多症等。眼压过低或过高使视盘小血管的灌注压与眼内压失去平衡亦可引起。由于血液中成分的改变和血液黏稠度增加,以致血循环变慢,携氧量减低,致使视盘缺氧。
临床表现
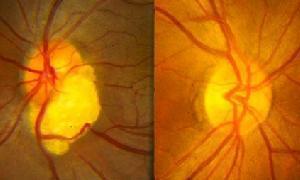
一般视力下降不严重,如颞动脉炎所致者则较重,甚至无光感。发病多突然。早期视盘轻度肿胀呈淡红色,乃视盘表面毛细血管扩张所致,更多见灰白色,多局限于视盘某象限,和视野缺损相符。双侧少见。位于视盘周围可伴有少量神经纤维层出血,在1~2周内自行消退。1~2个月后发生视神经萎缩,可呈杯状如青光眼视神经萎缩。继发于巨细胞动脉炎或动脉硬化等所引起,视网膜血管一般正常。有高血压或动脉硬化者可相应呈视网膜动脉硬化改变。如果双眼先后发病,即一眼视盘水肿后引起继发性视神经萎缩,另眼发生视盘水肿。由于后睫状动脉分支供应视盘呈分区性,本病视野缺损常有一短的束状暗点与生理盲点相连接。
检查
1.血液检查
红细胞沉降率以及血常规检查排除其他全身性疾病必要的实验室检查。
2.颞动脉活检
必要时应作颞动脉活检,典型的组织学改变为血管壁的肉芽肿性炎症动脉壁3层皆受累,血管内膜和中层更为明显,表现为上皮样巨噬细胞淋巴细胞和多核巨细胞浸润。
3.视野检查
多见其生理盲点经一弧形缺损区与上述的周围视野的缺损相连,迥异于视路的受损,表明本病是从视盘开始的神经纤维束受到损害。
4.眼底荧光素血管造影
对缺血性视神经病变有一定的诊断价值,早期视盘的某一部分呈弱荧光而视盘的其他部分呈正常荧光;造影晚期此弱荧光区有明显的荧光素渗漏而呈现强烈荧光,此区恰与视野缺损的部分相对应,少数病人即使在血管造影的早期也可能显现有局部强荧光,晚期荧光更为强烈;然而不论早期表现是弱荧光还是强荧光,其视盘的梗阻区与未梗阻区荧光的强弱仍有明显的不对称,这种不对称结合视野的缺损部位仍有助于本病的诊断。
5.各项实验室血液检查。
诊断
凡年龄大于40岁,视力突然下降,视野缺损呈与生理盲点相连的象限性视野缺损者,应考虑缺血性视神经病变的可能性。但必须除外压迫性视神经病变,脱髓鞘疾病及遗传性疾患患等。
①视力突然下降,典型视野缺损;②头痛、眼痕、特别是由于颞动脉炎引起;③视盘呈灰白色水肿;④眼底荧光血管造影显示视盘低荧光或荧光充盈慢或不充盈;⑤手足有Raynaud现象;⑥眼球压迫试验的眼压恢复率显著降低。
①视力突然下降并有视野缺损;②无头痛、眼痛;③眼底正常或视盘鼻侧略淡,边界清;④年龄大于40岁,常有高血压、低血压、动脉硬化或血液成分的改变;小于40岁,多有Raynaud现象,或有外伤或惊恐史等。
临床上诊断后段缺血性视神经病变常不易,与视神经乳头炎难以鉴别,有认为眼血流图异常或头颅CT证实有脑梗塞区等可为诊断作参考。
3.影像诊断
眼底荧光血管造影早期表现为视盘缺血区无荧光或弱荧光或充盈迟缓,网膜循环正常。如部分缺血区因表层毛细血管代偿性扩张渗漏呈现强荧光,视盘上梗阻缺血区与非缺血区荧光强弱产生不对称性即不均匀现象。视神经萎缩后荧光血管造影呈现弱荧光或无荧光充盈。
治疗
首先应针对病因治疗。皮质类固醇治疗,可减少缺血所致的水肿,改善血运障碍,阻断恶性循环。口服醋氮酰胺类药以降低眼内压,改善视盘血供不平衡。同时可给予神经营养药物如维生素B1、B12、ATP及辅酶A等。低分子右旋糖酐、复方丹参、维脑路通、川芎嗪等均可适当应用。体外反搏治疗能提高主动脉舒张压,从而增加颈总动脉的血流量。
预后
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。