湄公血吸虫病
病因
(一)发病原因
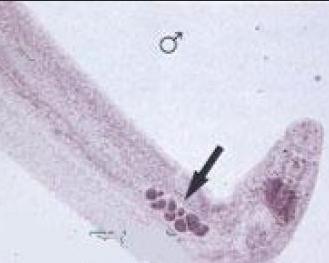
 湄公血吸虫雌虫长12~23mm,卵巢与卵膜位于中部1/5处,子宫内含虫卵,虫卵正圆形,直径40~45μm,卵壳一侧近末端有一小结,雄虫长15~40mm,有7个睾丸,抱雌沟从头部延伸至末端,体表多刺状突起,湄公血吸虫寄生在肠系膜静脉内,生活史与日本血吸虫相似,但有下列不同:
湄公血吸虫雌虫长12~23mm,卵巢与卵膜位于中部1/5处,子宫内含虫卵,虫卵正圆形,直径40~45μm,卵壳一侧近末端有一小结,雄虫长15~40mm,有7个睾丸,抱雌沟从头部延伸至末端,体表多刺状突起,湄公血吸虫寄生在肠系膜静脉内,生活史与日本血吸虫相似,但有下列不同:
②螺中间宿主为新拟钉螺属(Neotricula)的开放拟钉螺,为3mm×2mm小螺,在水中生活,不是水陆两栖;
③从尾蚴感染至成虫产卵的潜伏期较长,小鼠为35天;狗与仓鼠为43~49天,而日本血吸虫在小鼠体内产卵为20~26天,家兔对湄公血吸虫不易感。
新拟钉螺分为α,β与γ三种,传播媒介以γ种为主,螺壳上有3个大黑点,故又名虎纹螺,湄公河雨季水位高时,该螺吸附在河底石块下;在旱季水位低时则大量滋生在河道浅水中,吸附在石块,岩石与树枝上,尾蚴从螺体逸出,尤其早晨为多。
(二)发病机制
湄公血吸虫病早期的病理变化主要由其虫卵引起,湄公血吸虫虫卵肉芽肿已证明是一种迟发型的细胞介导的变态反应,由成熟虫卵中毛蚴排泌物(可溶性虫卵抗原)致敏T细胞,释放各种淋巴因子所致,湄公血吸虫病的免疫病理变化更为复杂,由于大量虫卵在组织内成堆沉积,所形成的肉芽肿更大,周围细胞浸润更多,而且细胞组成与曼氏血吸虫虫肉芽肿有所不同,在早期病灶中有大量单核细胞(浆细胞)与中性粒细胞浸润,在湄公血吸虫虫卵肉芽肿中可检测出高浓度可溶性虫卵抗原,虫卵周围有嗜酸性辐射样棒状物,系抗原与抗体结合的免疫复合物,称为Hoeplli现象。
急性血吸虫病患者血液中检出循环免疫复合物与嗜异抗体的阳性率甚高,故急性血吸虫病是细胞与体液免疫反应的混合表现;而慢性与晚期血吸虫病的免疫病理变化过去认为属于迟发性细胞变态反应,近来则认为主要由于与细胞因子网络紊乱有关,血吸虫病引起肝纤维化是在肉芽肿基础上产生的,可溶性虫卵因子,巨噬细胞与T细胞均产生成纤维细胞刺激因子,促使纤维细胞增生与胶原合成,血吸虫性纤维化胶原类型主要是Ⅰ,Ⅲ型,晚期血吸虫病肝内胶原以Ⅰ型为主,Ⅰ型胶原纤维间叉连接牢固,构成不可逆的粗大纤维束,而Ⅲ型胶原是细小纤维,易被胶原酶降解,此外,细胞外间质中含纤连蛋白(fibronetin)与层粘连蛋白(laminin)均为非胶原糖蛋白,纤连蛋白介导成纤维细胞与胶原蛋白相结合,构成结缔组织基质,而层粘连蛋白对纤连蛋白的黏附功能有补充作用。
人体感染血吸虫后可获得部分免疫力,这是一种伴随免疫,即患者门静脉血管内仍有成虫寄生和产卵,但对再感染有一定免疫力,而这种免疫力无损于体内的成虫,现已证明,血吸虫皮层表面覆盖有宿主抗原,由于其有抗原伪装,逃避了免疫攻击,故能长期寄生下去,动物实验证明,对血吸虫尾蚴再感染的抵抗力,除取决于体液免疫所产生的抗体外,其主要效应细胞为嗜酸性粒细胞,两者协同作用可杀死侵入皮肤的童虫,故是一种抗体依赖性嗜酸性粒细胞介导的细胞毒性作用。
症状
湄公血吸虫病的临床表现与日本血吸虫病相似。湄公血吸虫致病性与日本血吸虫相当。
当人体大量感染是机体可出现如下症状:
1、发热
间歇或弛张热,可伴有畏寒和出汗。症状较轻时表现为低热,有自限性。
绝大多数急性期患者有肝脾肿大。肝肿系由于大量虫卵结节形成,引起周围组织充血、水肿,造成肝脏急剧肿大,其质软,且有压叩痛。脾脏受虫卵毒素刺激而充血肿大,触感明显。晚期湄公血吸虫病还可出现肝纤维化。
湄公血吸虫在肠道生长繁殖可引起肠道发炎、脓肿、溃疡。多数病例表现为慢性腹泻、腹痛,大便稀或带黏液,偶尔带血。重者有脓血便伴里急后重,类似慢性菌痢。
长期感染,未能得到及时治疗或治疗不彻底者容易发展为慢性湄公血吸虫病。慢性期可无症状,有症状者常见胃肠道反应,也有肝肿大、肝硬化等表现。晚期患者可表现出消瘦、肝脏萎缩、肝硬化、腹水、腹壁静脉怒张等症状。
检查
1、病原检查
病原检查对本病的诊断具有重大意义,主要的检查方法以有粪便虫卵浓集的醛醚法或毛蚴孵化法、肠黏膜活组织检查。
2、实验室检查
(1)血象检查急性血吸虫病患者血象以嗜酸性粒细胞显著增多为特点。白细胞总数多在(10~30)×109/L之间,嗜酸性粒细胞一般占20%~40%,有高达90%,但极重型急性血吸虫病患者血中嗜酸性粒细胞常不增多,甚至消失,而中性粒细胞出现增多。慢性期嗜酸性粒细胞仍有轻度增多。晚期则因脾功能亢进,白细胞与血小板减少,并有不同程度的贫血。
(2)肝功能试验血清球蛋白显著增高,血清丙氨酸转酶(ALT)也轻度增高。晚期患者由于肝纤维化或肝硬化,血清蛋白明显降低,出现血清蛋白与球蛋白比例倒置现象。慢性血吸虫尤其无症状患者肝功能试验大多正常。
3、辅助检查
(1)CT扫描晚期血吸虫病患者经CT扫描可显示肝包膜与肝内门静脉区有钙化现象;肝包膜增厚钙化,与肝内钙化中隔相垂直;在两者交界处并有切迹形成。重度肝纤维化可表现为龟背样图像。
诊断
诊断:本病可采用粪便虫卵浓集的醛醚法或毛蚴孵化法、肠黏膜活组织检查等来诊断。
鉴别诊断:湄公血吸虫病应与伤寒、阿米巴病、粟粒性结核、病毒性肝炎、痢疾、门脉性及坏死后肝硬化相鉴别。
急性血吸虫病有误诊为伤寒、阿米巴肝脓肿、粟粒性结核等。急性血吸虫病血象中嗜酸性粒细胞显著增多是与上述疾病鉴别的重要依据。
慢性血吸虫病肝脾肿大型应与无黄疸型病毒性肝炎鉴别。后者食欲减退、乏力、肝区疼痛与肝功能减损均较明显。病毒性肝炎做血清检查可有病毒抗原阳性。
病原学检查易与阿米巴原虫性痢疾,慢性菌痢鉴别。血吸虫病患者有腹泻、便血者粪便孵化阳性,而且毛蚴数较多。
根据临床症状可以初步鉴别晚期血吸虫病与门脉性及坏死后肝硬化。晚期血吸虫病肝功能损害较轻,黄疸、蜘蛛痣与肝掌较少见,有脾肿大,且有慢性腹泻便血史。但仍需依赖多次病原学与免疫学试验检查才能确切鉴别。
并发症
纤维化的主要并发症多见于于血吸虫病晚期,有食管下段或胃底静脉曲张,曲张静脉破裂可引起上消化道大出血,表现为大量呕血与黑粪,导致血压下降与失血性休克。上消化道大量出血后可出现腹水或并发肝性脑病,肝性脑病国内有报告,但不多见。晚期血吸虫病还可合并其他细菌性感染。
2、阑尾炎
在流行区患者并发阑尾炎的比例较高。在流行区患者被切除阑尾标本中找到血吸虫卵者可高达31%。湄公血吸虫病是急性阑尾炎的一大诱因。由于阑尾较易穿破,血吸虫自阑尾中散出可引发腹膜炎或局限性脓肿。
3、结肠病变
血吸虫病可引起不完全性肠梗阻,以位于乙状结肠与直肠为多。此外,肠系膜与大网膜病变可粘连成团,形成腹内痞块。血吸虫病患者结肠肉芽肿可并发结肠癌。患者年龄较轻,大多为腺癌,恶性程度较低,转移较晚。
治疗
治疗应用吡喹酮1天疗法,疗效良好。
预后
预防
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。
上一篇 胡颓子
下一篇 慢性嗜酸性粒细胞性肺炎