臂丛神经受累
病因
1、外伤:在臂丛损害的病因中,外伤最常见,分为闭合性和开放性损害。闭合性损伤见于车祸、运动伤(如滑雪)、产伤、颈部的牵拉、麻醉过程中长时间将肢体固定在某一位置时,开放性损伤主要见于枪弹伤、器械伤、腋动脉造影、肱动脉手术、内侧胸骨切开术、颈动脉搭桥术,颈静脉血透治疗过程中造成的损害亦有报道。
2、特发性臂丛神经病:又称神经痛性肌萎缩或痛性臂丛神经炎,也叫Parsonage - Turner 综合征。这种病人常有病毒感染、注射、外伤或手术的病史。此外、偶尔也可发生Lyme 病或立克次体感染。最近有人报道,由Ebrlicbia 细菌引起的一种蜱传播疾病也可发生臂丛损害 。
3、胸廓出口综合征(TOS) :各种不同的颈椎畸形可以损及臂丛神经根、丛及血管。可以单侧的,也可是双侧的。由于紧拉的颈椎纤维环从第一肋延伸至残遗的颈肋或变长的第七颈椎横突,从而导致C8 和T1 前支或臂丛下干中神经纤维受到损害。
4、家族性臂丛神经病:本病在急性期与痛性臂丛神经炎很难鉴别。有家族史,其遗传特点是单基因常染色体显性遗传,发病年龄较早。有时可并发颅神经受损(如失音) ,以及腰骶丛神经和植物神经受损。如果有家族性嵌压性神经病的表现,则可以通过神经电生理发现多个周围神经受累。腓肠神经活检可以发现神经纤维轻度脱失,有奇异的肿胀,髓鞘呈现香肠样增厚。
5、放射性臂丛损害:在放射性治疗后可出现缓慢进展的臂丛神经病,无痛性,常在上臂丛多见。
6、肿瘤:恶性肿瘤的浸润,常见于肺、胸部的肿瘤,导致进行性加重的臂丛损害,以下臂丛多见,多伴有Horner 综合征。
7、其他:有报道在白塞病中,由于非外伤性锁骨下动脉瘤压迫而引起臂丛神经损害,同时伴有血管缺血的表现。其他腋动脉瘤、锁骨下静脉血管瘤也可引起该病。
诊断
鉴别
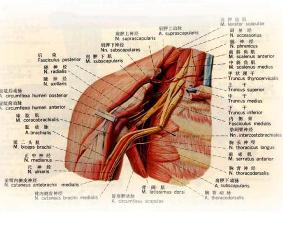
从理论上分析只有相邻两神经根同时损伤时才可见临床症状与体征,我们把这种现象称单根代偿现象与双根组合现象。为了叙述方便,将臂丛神经根分为上臂丛及下臂丛。上臂丛包括C5-7神经根;下臂丛包括C8神经根与T1神经根。
①上臂丛神经损伤:肩关节不能外展与上举,肘关节不能屈曲而能伸,腕关节虽能屈伸但肌力减弱。上肢外侧感觉大部缺失,拇指感觉有减退,第2-5手指,手部及前臂内侧感觉完全正常,检查时可发现肩部肌肉萎缩以三角肌为著,上臂肌肉萎缩以肱二头肌为著。另外,前臂旋转亦有障碍,手指活动尚属正常。
上述症状与臂丛上干(C5,C6)损伤类同,是否合并C7损伤,主要检查背阔肌及指伸总肌有无麻痹现象。如果有斜方肌萎缩,耸肩活动受限,以及肩胛提肌与菱形肌出现麻痹时,即表示上臂丛神经根在近椎间孔处断伤或节前撕脱伤。
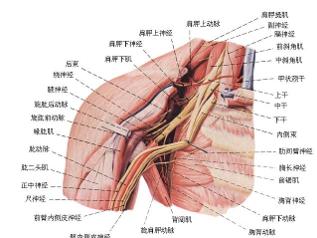 ②下臂丛神经根损伤:手的功能丧失或发生严重障碍,肩,肘,腕关节活动尚好,患侧常出现Horner征。检查时可发现手内部肌全部萎缩,其中以骨间肌为著,有爪型手及扁平手畸形,手指不能屈或有严重障碍,但掌指关节存在伸直动作(指伸总肌的功能),拇指不能掌侧外展。前臂及手部尺侧皮肤感觉缺失,臂内侧皮肤感觉亦可能缺失。
②下臂丛神经根损伤:手的功能丧失或发生严重障碍,肩,肘,腕关节活动尚好,患侧常出现Horner征。检查时可发现手内部肌全部萎缩,其中以骨间肌为著,有爪型手及扁平手畸形,手指不能屈或有严重障碍,但掌指关节存在伸直动作(指伸总肌的功能),拇指不能掌侧外展。前臂及手部尺侧皮肤感觉缺失,臂内侧皮肤感觉亦可能缺失。
上述症状与臂丛下干及内侧束损伤类同,如果有Horner征出现,证明T1交感神经已断伤,此常提示C8,T1近椎间孔处断伤或节前损伤。临床上除C8,T1神经联合断伤外,有时也可合并C7神经根同时断伤,这时的临床症状及体征与单纯C8,T1神经根断伤相类似,但仔细检查可发现背阔肌有麻痹,或肌力减退,指伸总肌也有肌力减退的表现,感觉障碍平面可向桡侧扩大。
③全臂丛神经损伤:早期时,整个上肢呈缓慢性麻痹,各关节不能主动运动,但被动运动正常。由于斜方肌功能存在,耸肩运动依然存在。上肢感觉除臂内侧尚有部分区域存在外,其余全部丧失。上臂内侧皮肤感觉由臂内侧皮神经与肋间臂神经共同分布,后者来自第2肋间神经,故在全臂丛神经损伤时臂内侧皮肤感觉依然存在。上肢腱反射全部消失,温度略低,肢体远端肿胀,并出现Horner征。在晚期,上肢肌肉显著萎缩,各关节常因关节囊挛缩而致被动运动受限,尤以肩关节与指关节严重。
②中干损伤:独立损伤临床上极少见,单独损伤除短暂时期内(一般为2周)示中指指腹麻木及伸肌群肌力有影响外,无明显临床症状与体征。可见于健侧C7神经根移位修复术后。
③下干损伤:症状及体征与下臂丛损伤类同。手的功能(屈伸与内收外展)全部丧失,不能执捏任何物件。
① 外侧束损伤
② 内侧束损伤
③ 后束损伤
五大神经损伤的诊断(最重要的归类诊断)
单纯腋神经损伤其损伤平面在支以下;合并桡神经损伤,其损伤平面在后侧束;合并肌皮神经损伤其损伤平面在上干;合并正中神经损伤其损伤平面在C5根部。
单纯肌皮神经损伤,其损伤平面在支以下;合并腋神经损伤,其损伤平面在上干;合并正中神经损伤其损伤平面在外侧束;合并桡神经损伤,其损伤平面在C6神经根。
③桡神经损伤:肱三头肌,肱桡肌及腕伸,拇伸,指伸肌萎缩及功能受限。
单纯桡神经损伤其损伤平面在支以下;合并腋神经损伤,其损伤平面在后侧束;合并肌皮神经损伤,其损伤平面在C6神经根;合并正中神经损伤,其损伤平面在C8神经根。
④正中神经损伤:屈腕及屈指肌,大鱼际肌萎缩萎缩,拇指及手指屈曲及拇指对掌功能受限,第1-3指感觉障碍
单纯正中神经损伤,损伤平面在支以下;合并肌皮神经损伤,损伤平面在外侧束;合并桡神经损伤,损伤平面在C8神经根;合并尺神经损伤,损伤平面在下干或内侧束。
⑤尺神经损伤:尺侧腕屈肌萎缩,小鱼际肌,手内部肌包括骨间肌及蚓状肌,及拇内收肌萎缩,手指内收,外展受限,指间关节伸直受限,手精细功能受限,第4-5指感觉障碍
单纯尺神经损伤,损伤平面在支以下;合并正中神经损伤,损伤平面在下干或内侧束;合并桡神经损伤,损伤平面在胸1神经根。
臂丛神经根性损伤主要分两大类,一类为椎孔内的节前损伤;另一类为椎孔外的节后损伤。节后损伤的性质与一般周围神经相同应区分为神经震荡,神经受压,神经部分断伤与完全断伤。区分方法依据受伤性质,日期,主要功能丧失程度及肌电,神经传导速度的不同变化而确定。治疗方法依据不同病理状态而定,可保守观察治疗或进行手术治疗(包括减压缝接及移植)。节前损伤均在椎管里前后根丝状结构处断裂,不仅没有自行愈合的能力也没有通过外科手术修复的可能,因此,一旦诊断确定,应争取及早进行神经移位术,故在临床上节前,节后的鉴别诊断有较大的重要意义。
①病史:节前损伤暴力程度较严重,常合并有昏迷史,颈肩及上肢多发骨折,伤后常出现持续性剧痛。
②体征:C5,C6根性撕脱伤,斜方肌多有萎缩、耸肩受限。C8T1根性撕脱伤,常出现Horner 氏征(上眼睑下垂、瞳孔缩小、眼球下陷、半侧面部无汗)
③神经电生理检查:体感诱发电位( SEP)及感觉神经活动电位( SNAP)电生理检测有助于臂丛神经节前节后损伤的鉴别诊断,节前损伤SNAP正常(后根感觉神经细胞位于脊髓外部,而损伤发生在其近侧即节前,感觉神经无瓦勒变性,可诱发SNAP),SEP消失;节后损伤时,SNAP和SEP均消失。
④影像学检查:节前与节后损伤在CTM 上以椎管内相应神经根前后支的充盈缺损消失为标准,同时与健侧神经根进行对比。正常影像神经根为充盈缺损,如为根性损伤则在相应区域有造影剂充盈。
治疗
(一)一般治疗
对常见的牵拉性臂丛损伤,早期以保守治疗为主,即应用神经营养药物(VitB1、VitB6、VitB12、VitBco等),损伤部进行理疗,如电刺激疗法,红外线,磁疗等,患肢进行功能锻炼,防治关节囊挛缩,并可配合针灸,按摩,推拿,有利于神经震荡的消除,神经粘连的松解及关节松弛。观察时期一般在3个月左右。
(二)手术治疗
1、手术指征:
①臂丛神经开放性损伤,切割伤,枪弹伤,手术伤及药物性损伤,应早期探查,手术修复。
②臂丛神经对撞伤,牵拉伤,压砸伤,如一名缺位节前损伤者应及早手术,对闭合性节后损伤者,可先经保守治疗3个月。在下述情况下可考虑手术探查:保守治疗后功能无明显恢复者;呈跳跃式功能恢复者如肩关节功能未恢复,而肘关节功能先恢复者;功能恢复过程中,中断3个月无任何进展者。
③产伤者:出生后半年无明显功能恢复者或功能仅部分恢复,即可进行手术探查。
2、手术方法
臂丛探查术:锁骨上臂丛神经探查术;锁骨下臂丛神经探查术;锁骨部臂丛神经探查术
4、根据手术中发现处理原则如下:神经松解术;神经移植术;神经移位术
① 臂丛神经连续性存在,而神经被周围组织粘连压迫应去除粘连压迫因素,如瘢痕化的斜角肌,血肿机化组织,增生的骨膜,骨痂及滑膜肌肉组织应予切除或松解,由于长期压迫致使神经组织内水肿及组织液渗出而形成神经内瘢痕,因此不仅作神经外减压,尚应在手术放大镜或手术显微镜下进行神经鞘切开神经内松解,使神经束充分显露后减压,神经内松解一定要严格止血,双极电凝器是必备的止血器械,否则将造成神经组织更大地创伤。
松解彻底程度的判断:有时可通过神经减压前后神经损伤部位,近,远端电刺激反应及电活动波进行判断。
② 臂丛神经断裂或神经瘤巨大,应将近远两个断端充分显露,并将断端瘢痕组织及神经瘤切除,使神经断端有神经束乳头清楚可见,两断端在无张力情况下可行鞘膜缝合,臂丛处神经束大部为混合束,因此无束膜缝合的必要,对于不能直接缝合的神经缺损,应采用多股神经移植术,移植材料可选用颈丛感觉支,臂或前臂内侧皮神经,腓肠神经。
③ 椎孔部神经根断裂,由于神经根近端变性严重,神经断而无明显束乳突,加上神经损伤部位接近神经元,常造成神经元不可逆损害,因此对这类病变需进行神经移位术,其疗效较原位缝接或移植为佳,常用于神经移位的神经有膈神经,副神经,颈丛运动支,肋间神经,详细方法见下述。
5、术后处理
臂丛松解减压术后上肢固定3d,神经移植固定3周,神经修补固定6周,应用神经营养药物。拆除石膏后,患肢应进行功能锻炼,防治关节囊挛缩,神经缝合处进行理疗,防治神经缝合处瘢痕粘连压迫,并应用神经电刺激疗法刺激神经再生。每3个月进行肌电图检查,以了解神经再生情况。
术中根据臂丛根性撕脱伤的具体情况,判断神经移位手术方式的选择
① 臂丛神经C5,C6根性撕脱伤移位方式:膈神经移位于肌皮神经或上干前股,副神经移位于肩胛上神经,颈丛运动支移位于上干后股或腋神经(常需做神经移植)。
② 臂丛神经C5-7根性撕脱移位方式:膈神经移位于上干前股或肌皮神经,副神经移位于上干前股或肌皮神经,副神经移位于肩胛上神经,颈丛运动支移位于上干后股或腋神经,肋间神经移位于胸背神经或桡神经。
③ 臂丛神经C8,T1根性撕脱伤移位方式:膈神经移位于正中神经内侧根,第3,4,5,6肋间神经感觉支移位于正中外侧根,运动支移位于尺神经,颈丛运动支,副神经移位于前臂内侧皮神经,第二期将前臂内侧皮神经移位于前臂骨间神经。
④ 臂丛神经C7,C8及T1根性撕脱伤移位方式:膈神经移位于正中神经内侧头,颈丛运动支,副神经移位于前臂内侧皮神经,第二期将前臂内侧皮神经移位于前骨间神经。第3,4,5,6肋间神经感觉支移位于正中神经外侧根,第7,8肋间神经移位于胸背神经。
⑤ 全臂丛神经根性撕脱伤移位方式:膈神经移位于肌皮神经,副神经移位于肩胛上神经,颈丛运动支移位于腋神经,第3,4,5,6肋间神经移位于正中神经(感觉支→外侧头,运动支→内侧头),第7,8肋间神经移位于胸背神经或桡神经,健侧颈7神经根移位于患侧尺神经(远端),Ⅰ期或Ⅱ期将尺神经(近端)移位于所需要重建的神经。如膈,副,颈丛运动支若有损伤,均可用肋间神经或健侧颈7神经根替代。
"hasImageCarousel":null附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。

 “555”第5-8颈
“555”第5-8颈