点头征
病因
主动脉瓣关闭不全病人的左室舒张期在接受左心房血液同时又额外地接受从主动脉反流的血液,导致左心室舒张末期容量逐渐增大,左心室随着肌原纤维节代偿机制,产生离心性左心室肥厚,左心室顺应性增加,以逐步适应左心室慢性容量负荷过重,保证左心室舒张末期容量增加而左心室舒张末期压力在正常范围,这种心肌代偿机制可以维持很长时间,致使病人无症状。但随着病程进展,引起心室壁肥厚的加重,左心主要在心内膜下区域,随着左室收缩及舒张功能减退,症状出现,并很快左室功能减退为不可逆性;因此,这类病人往往因心肌代偿机制,在很长的一段时间内,因无任何症状而未能及时就诊。一旦症状出现,很快引起不可逆性左室功能改变,即便手术,预后也相对较差。风湿性心脏病主动脉瓣关闭不全是由于风湿炎反复发作,引起主动脉瓣瓣膜边缘炎症、纤维化、挛缩和变形,引起主动脉瓣残缺、增厚、纤维化、钙化、赘生物等导致瓣叶闭合不良。
诊断
根据病史、主动脉瓣区及主动脉瓣第二听诊区舒张期杂音和外周血管体征,即可作出主动脉瓣关闭不全的诊断,进一步根据超声心动图和心导管检查,可对主动脉瓣反流程度作出半定量诊断及对常见病因作出判断。
其他辅助检查:
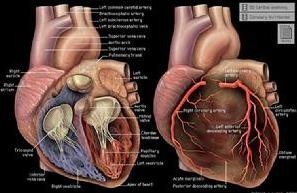
(1)左心室扩大:心尖向左下移位,伴心尖搏动增强,心胸比>0.50。
(2)升主动脉明显增宽:主动脉弓突出,有显著搏动,与扩大的左室构成“靴形心”。
2.心电图典型表现左心室肥厚、劳损。急性主动脉瓣关闭不全无左心室肥厚,可有心肌缺血的ST-T改变。
3.超声心动图(UCG)
(1)M型和二维UCG:主动脉瓣叶增厚,回声增强,活动僵硬,舒张期瓣叶关闭时对合不良,可见关闭裂隙,多在2~3mm以上;主动脉短轴切面可清楚显示三个瓣的结构及运动情况,关闭时可显示关闭不全的具体位置及裂隙的形状和大小;有赘生物或瓣叶脱垂时二维UCG更易显示。M型可观察到二尖瓣前叶在舒张期的快速震颤。经食管UCG(TEE)可更清楚地显示裂隙的位置和形状,更敏感地显示彩色反流束。间接征象:左心室扩大,室间隔、左室后壁振幅增加,主动脉根部增宽。
(2)多普勒UCG:于主动脉瓣下取样,可测及舒张期湍流频谱。彩色多普勒在二维平面上显示多彩镶嵌的反流束,可观察反流束的起源和起始部宽度,并可根据反流束的面积进行半定量。关闭不全裂隙小于2mm时,M型及二维UCG均不易检出,采用频谱多普勒和彩色多普勒则可非常敏感地检测出极小的反流束。
(3)主动脉瓣反流的定量诊断:多根据多普勒信号在左心室腔内分布范围的大小或反流分数(RF)来估测主动脉瓣反流的严重程度。根据反流分数可分为:轻度RF<20%;中度RF20%~40%;中重度RF40%~60%;重度RF>60%。
4.心导管检查左心室造影可测定左室舒张末容积、左室收缩末容积、左室射血分数(EF)、左室舒张末压及左室壁(室间隔、后壁)厚度。
5.升主动脉造影可显示反流口形状及大小,对估计主动脉瓣关闭不全程度和了解主动脉根部各种病理过程有价值。根据造影剂在左室反流情况,将主动脉瓣关闭不全分为4度:
(1)1度:造影剂仅达主动脉瓣下方,且被下一个心室收缩所清除。
鉴别
1.胸骨左缘二、三肋间的舒张期杂音系主动脉瓣关闭不全或肺动脉瓣关闭不全,两者鉴别。
2.器质性主动脉瓣关闭不全与相对性主动脉瓣关闭不全的鉴别:临床上风湿性主动脉瓣关闭不全与梅毒性主动脉瓣关闭不全和高血压、主动脉粥样硬化所致相对性主动脉瓣关闭不全的鉴别诊断。
预防
1.一级预防指防止风湿热的初次发作。关键是早期诊断和治疗甲链性扁桃体炎。凡发热、咽痛或不适,头痛、腹痛、咽充血和腭扁桃体有分泌物者都应在治疗前作咽拭子培养,确定有无甲链生长。如为阳性,应立即开始抗生素治疗。
②在应用40多年后,青霉素对这种细菌的平均抑菌和杀菌浓度没有发生变化,仍在0.005μg/ml左右。
③没有出现对青霉素抵抗的征象。
④至今没有别的抗生素抗链球菌感染的活性和临床效果超过青霉素G。
⑤青霉素相对价廉,抗菌谱较窄,因此不会抑制正常菌群,可避免二重感染,并较其他有效的抗生素副作用少。苄星青霉素适用于不能完成10天口服青霉素疗程者;有RF个人史或家族史者;或地理、社会经济环境属RF高发区的患者。单用苄星青霉素肌注较痛,用苄星青霉素加普鲁卡因青霉素混合的针剂注射时不痛。混合针剂所含苄星青霉素剂量应为:<27kg的患者为60万U,>27kg的患者为120万U。对于多数小患者,用苄星青霉素90万U和普鲁卡因青霉素30万U的混合剂,可取得良好的效果。但这种制剂不适于青春期或成人患者。对RF低发地区,可予青霉素V口服治疗。青霉素V具有酸稳定性,吸收较好,产生的青霉素血药浓度较高。对儿童和成人,剂量均为250mg,3次/d,共10天。必须强调应连续服药10天的重要性,即使服药几天后症状消失,也应服满10天。少于10天效果明显减低,但多于10天亦不能增加疗效。其治疗链球菌咽炎的疗效与口服青霉素相同或几乎相同,对成人,2/d次给药疗效不可靠,以3~4次/d为好。但最大剂量不超过1g/d。其次选用先锋霉素Ⅳ、Ⅵ0.25g,4次/d,共10天,但对青霉素过敏休克病人不能用。四环素国内已不生产,磺胺嘧啶不能清除链球菌,因此不能用于治疗链球菌性咽炎。但持续应用磺胺嘧啶对预防RF复发是有效的。
2.二级预防(风湿热复发的预防)对有明确风湿热病史或现有风心病者都需要连续的抗生素治疗,预防风湿热的复发。
(1)预防期限:取决于复发危险性大小,一般来说,经常发生上呼吸道感染者,居住拥挤、医疗条件差者以及多次发作史者,复发的危险性高,预防用药时间宜长,反之,可适当缩短。已经有过风湿性心脏炎的病人心脏炎复发的危险性相对较高,应接受长期抗生素预防直至成年或终身预防。相反,没有患过风湿性心脏炎的病人复发时心脏受累的危险性低,抗生素预防几年后便可停止。一般情况下,预防应持续至病人到二十几岁或末次风湿热后至少5年。
(2)预防方案:
①肌注苄星青霉素G:常用方案是长效青霉素制剂苄星青霉素G120万U、肌内注射,每4周1次。在急性RF高发国家和地区,以及高危病人,每3周肌注1次。
②口服抗生素:RF复发危险性较低的患者,例如已到青春期末或青年期或至少5年没有风湿热复发者,可改为口服抗生素预防,按下面推荐的剂量服药:A.磺胺嘧啶:体重>27kg者,剂量1.0g,1次/d。体重≤27kg者,每天0.5g。副作用轻而少见,偶可致白细胞减少,宜每2周查1次血细胞计数。妊娠晚期患者禁用,因为磺胺嘧啶可透过胎盘屏障,与胎儿体内的胆红素竞争白蛋白结合位点。B.青霉素V:剂量为250mg,2次/d。过敏反应与肌注青霉素相同,用前宜作青霉素皮肤试验。C.红霉素:250mg,2次/d,适用于青霉素和磺胺药均有过敏者。D.中药如金银花、黄连、黄芩、黄柏、蒲公英、板蓝根、穿心莲;中成药如银黄片、银翘片、抗炎灵片、银黄针等对溶血性链球菌感染均有良效,可选择应用。根据WHO最近报告,在1986~1990年对16个国家33651例RF或RHD患者注册进行二级预防治疗。但只有大约63.2%的病人完成了二级预防。其中95.7%的病人用长效青霉素每月肌注1次,2.1%口服青霉素,0.1%用磺胺嘧啶,2.1%用红霉素。0.3%病人对青霉素有不良反应,有53例RF复发,占0.4%病人/年。如果不进行预防,风湿热的复发率高达60%病人/年 。
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。