脑垂体
结构组成
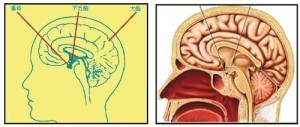 垂体是人体最重要的内分泌腺,分前叶和后叶两部分。它分泌多种激素,如生长激素、促甲状腺激素、促肾上腺皮质激素、促性腺素、催产素、催乳素、黑色细胞刺激素等,还能够贮藏并释放下丘脑分泌的抗利尿激素。这些激素对代谢、生长、发育和生殖等有重要作用。
垂体是人体最重要的内分泌腺,分前叶和后叶两部分。它分泌多种激素,如生长激素、促甲状腺激素、促肾上腺皮质激素、促性腺素、催产素、催乳素、黑色细胞刺激素等,还能够贮藏并释放下丘脑分泌的抗利尿激素。这些激素对代谢、生长、发育和生殖等有重要作用。
垂体由外胚叶原始口腔顶部向上突起的颅颊囊与第三脑室底部间脑向下发展的漏斗小泡两者结合而成。颅颊囊下端形成垂体管(颅咽管),后由于露骨闭合,使得颅咽管与口腔顶部隔开。颅颊囊前壁发育成垂体垂体前叶远侧部及结节部,后壁形成中间部。而漏斗小泡发育成垂体后叶、漏斗柄、正中隆起。因此,垂体前叶和垂体后叶组织学来源是不同的,其功能各自分工也不同。被称为人体“内分泌腺之首”。
垂体悬垂于脑的底面,通过漏斗柄与下丘脑相连。垂体很小,重量不到1g。女性的垂体较男性稍大。垂体大致可以分为腺垂体和神经垂体两部分。现将垂体的构成部分列表如下:
腺垂体中的前部占腺垂体的绝大部分,在内分泌功能方面也起主要作用。其中的腺上皮细胞根据对染料的反应不同,可分为嗜酸性、嗜碱性和嫌色性三类腺细胞。用近代的免疫荧光、组织化学等方法,结合电镜观察证明腺垂体由六种腺细胞组成。嗜酸性细胞占腺垂体总数的35%左右,再分为分泌生长素和催乳素的细胞。嗜碱性细胞约占总数的15%,再分为分泌促甲状腺素(TSH)、促肾上腺皮质激素(ACTH)、促性腺激素(GTH)的细胞。嫌色细胞数量最多,约占前部腺细胞总数的50%,这种细胞不分泌激素,但可逐渐出现颗粒而变为嗜酸性细胞或嗜碱性细胞后即具有分泌激素的功能。结节部仅占腺垂体的一小部分。这部分血管丰富,功能不详。中间部是位于腺垂体前部和神经垂体的神经部之间的薄层组织,它能分泌促黑(素细胞激)素(MSH)。
分类
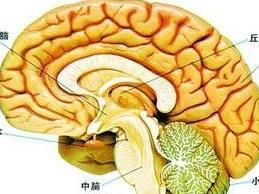 垂体是体内最重要、最复杂的内分泌腺。垂体呈椭圆形,位于颅中窝,交叉前沟后方的垂体窝内,借漏斗连于下丘脑。根据其发生和结构特点可分为腺垂体和神经垂体两大部分。腺垂体包括垂体前叶和中间部,是腺组织,具有制造贮存和分泌多种多肽激素的功能,对生长发育、新陈代谢、性的功能等均有调节作用,并能影响其他分泌腺的活动。神经垂体包括垂体的后叶和漏斗部或神经柄,它是下丘脑某些神经元的轴突部分,下丘脑神经细胞所产生的下丘脑-神经垂体激素便贮存于此,后叶分泌催产素和加压素有升高血压、刺激子宫收缩和抗利尿作用。
垂体是体内最重要、最复杂的内分泌腺。垂体呈椭圆形,位于颅中窝,交叉前沟后方的垂体窝内,借漏斗连于下丘脑。根据其发生和结构特点可分为腺垂体和神经垂体两大部分。腺垂体包括垂体前叶和中间部,是腺组织,具有制造贮存和分泌多种多肽激素的功能,对生长发育、新陈代谢、性的功能等均有调节作用,并能影响其他分泌腺的活动。神经垂体包括垂体的后叶和漏斗部或神经柄,它是下丘脑某些神经元的轴突部分,下丘脑神经细胞所产生的下丘脑-神经垂体激素便贮存于此,后叶分泌催产素和加压素有升高血压、刺激子宫收缩和抗利尿作用。
腺垂体结构
远侧部
 远侧部(pars distalis)的腺细胞排列成团索状,少数围成小滤泡,细胞间具有丰富的窦状毛细血管和少量结缔组织。在HE染色切片中,依据腺细胞着色的差异,可将其分为嗜色细胞和嫌色细胞两大类。嗜色细胞(chromophil cell)又分为嗜酸性细胞和嗜碱性细胞两种。应用电镜免疫细胞化学技术,可观察到各种腺细胞均具有分泌蛋白类激素细胞的结构特点,而各类腺细胞胞质内颗粒的形态结构、数量及所含激素的性质存在差异,可以此区分各种分泌不同激素的细胞,并以所分泌的激素来命名。
远侧部(pars distalis)的腺细胞排列成团索状,少数围成小滤泡,细胞间具有丰富的窦状毛细血管和少量结缔组织。在HE染色切片中,依据腺细胞着色的差异,可将其分为嗜色细胞和嫌色细胞两大类。嗜色细胞(chromophil cell)又分为嗜酸性细胞和嗜碱性细胞两种。应用电镜免疫细胞化学技术,可观察到各种腺细胞均具有分泌蛋白类激素细胞的结构特点,而各类腺细胞胞质内颗粒的形态结构、数量及所含激素的性质存在差异,可以此区分各种分泌不同激素的细胞,并以所分泌的激素来命名。
嗜酸性细胞
数量较多,呈圆形或椭圆形,直径14~19mμ胞质内含嗜酸性颗粒,一般较嗜碱性细胞的颗粒大。嗜酸性细胞分两种:
①生长激素细胞,(somatotroph,STH cell)数量较多,电镜下见胞质内含大量电子密度高的分泌颗粒,直径350~400nm。此细胞合成和释放的生长激素(growth hormone ,GH;或somatotropin)能促进体内多种代谢过程,尤能刺激骺软骨生长,使骨增长。在幼年时期,生长激素分泌不足可致垂体侏儒症,分泌过多引起巨人症,成人则发生肢端肥大症。
②催乳激素细胞(mammotroph,prolactin cell),男女两性的垂体均有此种细胞,但在女性较多。在正常生理情况下,胞质内分泌颗粒的直径小于200nm;而在妊娠和哺乳期,分泌颗粒的直径可增大至600nm以上,颗粒呈椭圆形或不规则形,细胞数量也增多并增大。此细胞分泌的催乳激素(mammotropin或prolactin)能促进乳腺发育和乳汁分泌。
嗜碱性细胞
 数量较嗜酸性细胞少,呈椭圆形或多边形,直径15~25μm,胞质内含嗜碱性颗粒。颗粒内含糖蛋白类激素,PAS反应呈阳性,嗜碱性细胞分三种:
数量较嗜酸性细胞少,呈椭圆形或多边形,直径15~25μm,胞质内含嗜碱性颗粒。颗粒内含糖蛋白类激素,PAS反应呈阳性,嗜碱性细胞分三种:
① 促甲状腺激素细胞(thyrotroph,TSH cell),呈多角形,颗粒较小,直径100~150nm,分布在胞质边缘。此细胞分泌的促甲状腺激素(thyrotropin或thyroid stimulating hormone,TSH)能促进甲状腺激素的合成和释放。
②促性腺激素细胞(gonadotroph),细胞大,呈圆形或椭圆形,胞质内颗粒大小中等,直径250~400nm。该细 胞分泌卵泡刺激素(follicle stimulating hormone,FSH)和黄体生成素(luteinizing hormone,LH)。应用电镜免疫细胞化学技术,发现上述两种激素共同存在于同一细胞的分泌颗粒内。卵泡刺激素在女性促进卵泡的发育,在男性则刺激生精小管的支持细胞合成雄激素结合蛋白,以促进精子的发生。黄体生成素在女性促进排卵和黄体形成,在男性则刺激睾丸间质细胞分泌雄激素,故又称间质细胞刺激素(interstitial cell stimulating hormone ,ICSH)
③ 促肾上腺皮质激素细胞(corticotroph,ACTH cell),呈多角形,胞质内的分泌颗粒大,直径400~550nm。此细胞分泌促肾上腺皮质激素(adrenocorticotropin,ACTH)和促脂素(lipotropin或lipotrophic hormone,LPH)。前者促进肾上腺皮质分泌糖皮质激素,后者作用于脂肪细胞,使其产生脂肪酸。
嫌色细胞(chromophobe cell):细胞数量多,体积小,呈圆形或多角形,胞质少,着色浅,细胞界限不清楚。电镜下,部分嫌色细胞胞质内含少量分泌颗粒,因此认为这些细胞可能是脱颗粒的嗜色细胞,或是处于形成嗜色细胞的初期阶段。其余大多数嫌色细胞具有长的分支突起,突起伸入腺细胞之间起支持作用。
中间部
人的中间部(pars intermedia)只占垂体的2%左右,是一个退化的部位,由嫌色细胞和嗜碱性细胞组成,这些细胞的功能尚不清楚。另外,还有一些由立方上皮细胞围成的大小不等的滤泡,泡腔内含有胶质(图11-10)。鱼类和两栖类中间部分能分泌黑素细胞刺激素(melanocyte stimulating hormone,MSH),系吲哚胺类物质,可使皮肤黑素细胞的黑素颗粒向突起内扩散,体色变黑。
结节部
结节部(pars teberalis)包围着神经垂体的漏斗,在漏斗的前方较厚,后方较薄或缺如。此部含有很丰富的纵形毛细血管,腺细胞呈索状纵向排列于血管之间,细胞较小,主要是嫌色细胞,其间有少数嗜酸性和嗜碱性细胞。此处的嗜碱性细胞分泌促性腺激素(FSH和LH)。
腺垂体的血管分布
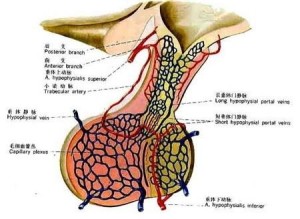
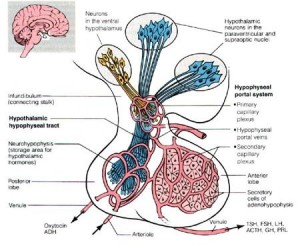 腺垂体主要由大脑基底动脉发出的垂体上动脉供应。垂体上动脉从结节部上端进入神经垂体的漏斗,在该处形成袢样的窦状毛细血管网,称第一级毛细血管网。这些毛细血管网下行到结节部汇集形成数条垂体门微静脉,它们下行进入远侧部,再度形成窦状毛细血管网,称第二级毛细血管网。垂体门微静脉及其两端的毛细血管网共同构成垂体门脉系统(hypophyseal portal system)。远侧部的毛细血管最后汇集成小静脉注入垂体周围的静脉窦。这是1930年代确立的经典垂体血流模式“自上而下”的概念,阐明了下丘脑控制垂体功能的基本机制。此后又通过新技术的应用和研究,对垂体的血流模式提出了新见解,认为远侧部的血液可输入神经垂体的漏斗,然后经毛细血管回流入下丘脑;也可流入神经部,再逆向流入漏斗,然后再循环到远侧部或下丘脑,构成整个垂体血流在垂体内的循环流动。
腺垂体主要由大脑基底动脉发出的垂体上动脉供应。垂体上动脉从结节部上端进入神经垂体的漏斗,在该处形成袢样的窦状毛细血管网,称第一级毛细血管网。这些毛细血管网下行到结节部汇集形成数条垂体门微静脉,它们下行进入远侧部,再度形成窦状毛细血管网,称第二级毛细血管网。垂体门微静脉及其两端的毛细血管网共同构成垂体门脉系统(hypophyseal portal system)。远侧部的毛细血管最后汇集成小静脉注入垂体周围的静脉窦。这是1930年代确立的经典垂体血流模式“自上而下”的概念,阐明了下丘脑控制垂体功能的基本机制。此后又通过新技术的应用和研究,对垂体的血流模式提出了新见解,认为远侧部的血液可输入神经垂体的漏斗,然后经毛细血管回流入下丘脑;也可流入神经部,再逆向流入漏斗,然后再循环到远侧部或下丘脑,构成整个垂体血流在垂体内的循环流动。
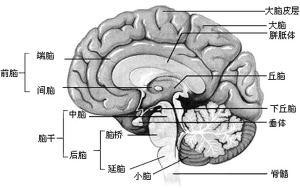
下丘脑
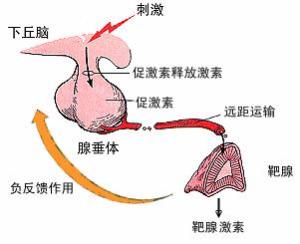
下丘脑神前区和结节区(弓状核等)的一些神经元具有内分泌功能,称为神经内分泌细胞,细胞的轴突伸至垂体漏斗。细胞合成的多种激素经轴突释放入漏斗处的第一级毛细血管网内,继而经垂体门微静脉输至远侧部的第二级毛细血管网。这些激素分别调节远侧部各种腺细胞的分泌活动(图11-12)。其中对腺细胞分泌起促进作用的激素,称释放激素(releasing hormone,RH)。对腺细胞起抑制作用起抑制作用的激素,则称为释放抑制激素(release inhibiting hormone,RIH)已知的释放激素有:生长激素释放激素(GRH)、催乳激素释放激素(PRH)、促甲状腺激素释放激素(TRH)、促性腺激素释放激素(GnRH)、促肾上腺皮质激素释放激素(CRH)及黑素细胞刺激素释放激素(MSRH)等。释放抑制激素有:生长激素释放抑制激素(或称生长抑素,SOM)、催乳激素释放抑制激素(PIH)和黑素细胞刺激素释放抑制激素(MSIH)等。由此可见,下丘脑通过所产生的释放激素和释放抑制激素,经垂体门脉系统,调节腺垂体内各种细胞的分泌活动;因而,将此称为下丘脑腺垂体系。反之,腺垂体产生的各种激素又可通过垂体血液环流,到达下丘脑,反馈影响其功能活动。
传统认为,垂体前叶仅有少量自主神经纤维,支配前叶内血管的舒缩;而腺细胞的分泌活动则主要受下丘脑各种激素的调节,并无神经的直接支配。国外学者(Friedman 和Payette)分别在大鼠、小鼠及蝙蝠垂体前叶发现5-羟色胺神经纤维;中国学者(鞠躬等)采用光镜及电镜免疫组织化学技术,也发现人、猴、狗、大鼠垂体前叶均有肽能神经纤维分布,纤维内含的肽类有P物质(SP)、降钙素基因相关肽(CGRP)、甘丙肽(GAL)、生长抑素(SOM)等,并发现含SP的神经纤维与各类腺细胞直接接触,电镜下发现,含SP和CGRP纤维与生长激素细胞和促肾上腺皮质激素细胞形成典型的突触。
前叶内肽能神经纤维的起源还不清楚,究竟是来自下丘脑或周围神经系统,还是两者兼有,尚未确定。前叶内肽能神经纤维的发现及其功能的研究,有可能修正之前对垂体前叶分泌功能调节的认识,即前叶腺细胞除接受体液调节外,还可能直接受神经的支配。
神经垂体
 神经垂体与下丘脑直接相连,因此两者是结构和功能的统一体。神经垂体主要由无髓神经纤维和神经胶质细胞组成,并含有较丰富的窦状毛细血管和少量网状纤维。下丘脑前区的两个神经核团称视上核和室旁核,核团内含有大型神经内分泌细胞,其轴突经漏斗直抵神经部,是神经部无髓神经纤维的主要来源。
神经垂体与下丘脑直接相连,因此两者是结构和功能的统一体。神经垂体主要由无髓神经纤维和神经胶质细胞组成,并含有较丰富的窦状毛细血管和少量网状纤维。下丘脑前区的两个神经核团称视上核和室旁核,核团内含有大型神经内分泌细胞,其轴突经漏斗直抵神经部,是神经部无髓神经纤维的主要来源。
视上核和室旁核的大型神经内分泌细胞除具有一般神经元的结构外,胞体内还含有许多直径为100~200nm的分泌颗粒,分泌颗粒沿细胞的轴突运输到神经部,轴突沿途呈串珠状膨大,膨大部(称膨体)内可见分泌颗粒聚集。光镜下可见神经部内有大小不等的嗜酸性团块,称赫令体(Herring body)即为轴突内分泌颗粒大量聚集所成的结构。神经部内的胶质细胞又称垂体细胞(pituicyte),细胞的形状和大小不一。电镜下可见垂体细胞具有支持和营养神经纤维的作用。垂体细胞还可能分泌一些化学物质以调节神经纤维的活动的激素的释放。
视上核和室旁核的大型神经内分泌细胞合成抗利尿素(antidiuretic hormone,ADH)和催产素(oxytocin)。抗利尿素的主要作用是促进肾远曲小管和集合管重吸收水,使尿量减少;抗利尿素分泌若超过生理剂量,可导致小动脉平滑肌收缩,血压升高,故又称加压素形成的分泌颗粒有加压素和催产素,分泌颗粒沿轴突运送到神经部储存,进而释放入窦状毛细管内。因此,下丘脑与神经垂体是 一个整体,两者之间的神经纤维构成下丘脑神经垂体束。
神经部的血管主要来自左右颈内动脉发出的垂体下动脉,血管进入神经部分支成为窦状毛细管网。部分毛细血管血液经垂体下静脉汇入海绵窦。部分毛细血管血液逆向流入漏斗,然后从漏斗再循环到远侧部或下丘脑。
主要功能
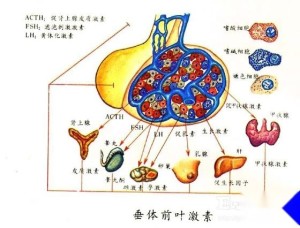
 垂体各部分都有独自的任务。腺垂体细胞分泌的激素主要有7种,它们分别为生长激素、催乳素、促甲状腺激素、促性腺激素(黄体生成素和卵泡刺激素)、促肾上腺皮质激素和黑色细胞刺激素。
垂体各部分都有独自的任务。腺垂体细胞分泌的激素主要有7种,它们分别为生长激素、催乳素、促甲状腺激素、促性腺激素(黄体生成素和卵泡刺激素)、促肾上腺皮质激素和黑色细胞刺激素。
神经垂体本身不会制造激素,而是起一个仓库的作用。下丘脑的视上核和室旁核制造的抗利尿激素和催产素,通过下丘脑与垂体之间的神经纤维被送到神经垂体贮存起来,当身体需要时就释放到血液中。
催乳素:促进乳房发育成熟和乳汁分泌
促甲状腺激素:控制甲状腺,促进甲状腺激素合成和释放,刺激甲状腺增生,细胞增大,数量增多
促性腺激素:控制性腺,促进性腺的生长发育,调节性激素的合成和分泌等。
促肾上腺皮质激素:控制肾上腺皮质,促进肾上腺皮质激素合成和释放,促进肾上腺皮质细胞增生
黄体生成素:促进男子睾丸制造睾丸酮,女子卵巢制造雌激素、孕激素,帮助排卵
抗利尿激素:管理肾脏排尿量多少,升高血压(由下丘脑产生,储存于垂体)
脑垂体是人体最重要的内分泌腺,是利用激素调节身体健康平衡的总开关,控制多种对代谢、生长、发育和生殖等有重要作用激素的分泌。人在40岁后,脑垂体萎缩,人体迅速衰老。
常见疾病
垂体虽小,发生的疾病却不少,最多见的是垂体肿瘤。垂体肿瘤绝大部分是良性的,根据肿瘤细胞能否产生激素分为功能性垂体瘤和无功能性垂体瘤两大类。功能性垂体瘤又以肿瘤细胞生产的激素种类不同分为生长激素瘤,表现为巨人症或肢端肥大症;泌乳素瘤;促肾上腺皮质激素瘤,表现为柯兴综合征;以及其它少见的肿瘤。功能性垂体瘤生产的激素大大超过正常,就出现激素过多的病征。垂体激素产生不足的疾病也有不少,如垂体性诛儒(生长激素不足)、性腺功能低下(促性腺激素不足),有时整个垂体前叶功能都受损,多种激素分泌不足,如产后大出血引起的席汉综合征。垂体后叶功能低下的病有尿崩症(抗利尿激素不足)。
下丘脑-脑垂体疾病包括种类:尿崩症、产后垂体前叶功能减退、溢乳症及闭经-溢乳综合症、侏儒症(幼年分泌生长激素过少)、巨人症(幼年分泌生长激素过多)、肢端肥大症(成年分泌生长激素过多)。
实验方法
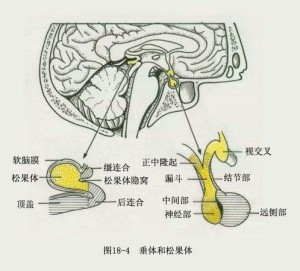
实质部:漏斗,漏斗腔(垂体腔),结节部,神经部(染成淡蓝色),中间部(染成粉红色),垂体裂和远侧部(染成紫色和红色)的位置关系。
与丘脑下部相连的部分称为漏斗柄,向下为正中隆起,正中隆起两侧为结节部。垂体的前部称为远侧部,远侧部后方有垂体裂,垂体裂的后方有中间部,牛的垂体在中间部有一小块来自远侧部的组织呈椭圆形小岛状。神经部位于垂体的后部,与中间部相邻。
远侧部:可见有三种细胞形成细胞索间有血窦。细胞索常呈团状。内有三种细胞:a.嗜酸性细胞:胞质中含有嗜酸性颗粒,核圆形,数量较多,多位于远侧部的周围。b.嗜碱性细胞:胞质中含有灰蓝或紫蓝色嗜碱性颗粒,体积较大,在远侧部中间最多。C.嫌色细胞:胞质染色很浅,细胞界限不清,多位于细胞团的中央。
临床表现
脑垂体为重要的内分泌器官,内含数种内分泌细胞,分泌多种内分泌 素,如果某一内分泌细胞生长腺瘤,则可发生特殊的临床表现。其详细情况分别叙述如下:
不同垂体腺瘤的表现
内分泌表现
 (1)生长激素细胞腺瘤:早期瘤仅数毫米大小,主要表现为分泌生长激素过多。未成年病 人可发生生长过速,甚至发育成巨人。成人以后为肢端肥大的表现。如面容改变,额头变大, 下颌突出、鼻大唇厚、手指变粗、穿鞋戴帽觉紧,数次更换较大的型号,甚至必须特地制作,有的病人并有饭量增多,毛发皮肤粗糙,色素沉着,手指麻木等。重者感全身乏力,头痛关节痛,性 功能减退,闭经不育,甚至并发糖尿病。
(1)生长激素细胞腺瘤:早期瘤仅数毫米大小,主要表现为分泌生长激素过多。未成年病 人可发生生长过速,甚至发育成巨人。成人以后为肢端肥大的表现。如面容改变,额头变大, 下颌突出、鼻大唇厚、手指变粗、穿鞋戴帽觉紧,数次更换较大的型号,甚至必须特地制作,有的病人并有饭量增多,毛发皮肤粗糙,色素沉着,手指麻木等。重者感全身乏力,头痛关节痛,性 功能减退,闭经不育,甚至并发糖尿病。
(2)催乳素细胞腺瘤:主要表现为闭经、溢乳、不育,重者腋毛脱落、皮肤苍白细腻、皮下脂 肪增多,还有乏力、易倦、嗜睡、头痛、性功能减退等。男性则表现为性欲减退、阳痿、乳腺增生、 胡须稀少、重者生殖器官萎缩、精子数目减少、不育等,男性女性变者不多。
(3)促肾上腺皮质激素细胞腺瘤:临床表现为身体向心性肥胖、满月脸、水牛背、多血质、 腹部大腿部皮肤有紫纹、毳毛增多等。重者闭经、性欲减退、全身乏力,甚至卧床不起。有的病 人并有高血压、糖尿病等。
(4)甲状腺刺激素细胞瘤:少见,由于垂体甲状腺刺激素分泌过盛,引起甲亢症状,在垂体 瘤摘除后甲亢症状即消失。另有甲状腺机能低下反馈引起垂体腺发生局灶增生,渐渐发展成垂体腺瘤,长大后也可引起蝶鞍扩大、附近组织受压迫的症状。
(5)滤泡刺激素细胞腺瘤:非常少见,只有个别报告临床有性功能减退、闭经、不育、精子 数目减少等。
(6)黑色素刺激素细胞腺瘤:非常少见,只有个别报告病人皮肤黑色沉着,不伴皮质醇增 多。
(7)内分泌功能不活跃腺瘤:早期病人无特殊感觉肿瘤长大,可压迫垂体致垂体功能不足 的临床表现。
(8)恶性垂体瘤:病史短,病情进展快,不只是肿瘤长大压迫垂体组织,并且向四周侵犯, 致鞍底骨质破坏或浸入海绵窦,引起动眼神经麻痹或外展神经麻痹。有时肿瘤穿破鞍底长至 蝶窦内,短时期内神经症状暂不明显。
视力视野障碍
早期垂体腺瘤常无视力视野障碍。如肿瘤长大,向上伸展,压迫视交叉,则出现视野缺损,外上象限首先受影响,红视野最先表现出来。以后病变增大,压迫较重,则白视野也受影响,渐渐缺损可扩大至双颞侧偏盲。如果未及时治疗,视野缺损可再扩大,并且视力也有减退,以致全盲。因为垂体瘤多为良性,初期病变可持续相当时间,待病情严重时,视力视野障碍可突然加剧,如果肿瘤偏于一侧,可致单眼偏盲或失明。
如果垂体瘤向后上生长压迫垂体柄或下丘脑,可致多饮多尿;如 果肿瘤向侧方生长侵犯海绵窦壁,则出现动眼神经或外展神经麻痹;如果肿瘤穿过鞍隔再向上 生长致额叶腹侧部,有时出现精神症状;如果肿瘤向后上生长阻塞第三脑室前部和室间孔,则出现头痛呕吐等颅内压增高症状;如果肿瘤向后生长,可压迫脑干致昏迷、瘫痪或去大脑强直等。
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。

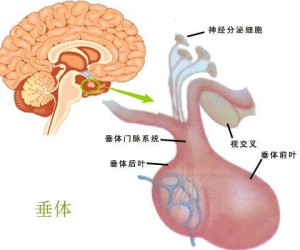 垂体,位于丘
垂体,位于丘