胆道运动功能障碍
概述
胆道运动功能障碍(biliary tract dyskinesis syndrome)包括胆道运动功能失调(dyskinesis,即胆道排空速度异常)、胆道张力异常(dystonia,即胆道肌张力异常)和胆道共济失调(ataxic,即胆道各部分间协调障碍)。胆道系统的结构与功能较为复杂,近年来随着内镜检查技术的不断提高以及直接测压技术的应用,对胆道系统运动功能障碍的诊断提供了较多的依据。
病因
1.胆囊运动功能增强 这类功能障碍一般和胆囊的变应性反应或胆囊炎症有关。
(1)胆囊运动功能亢进:胆囊张力正常,但对脂肪餐的运动反应亢进,因此胆囊排空加速,在餐后15min时,已大部分排空。
(2)胆囊张力过高:胆囊的肌张力过高,但排空时间不受影响,可以正常、加速或延缓。
2.胆囊运动功能减低
(1)胆囊运动功能减退:胆囊张力正常,但餐后收缩减弱,排空缓慢。
(2)胆囊张力降低和运动功能减退:空腹时胆囊张力降低,容积增大,餐后排空缓慢。
(2)oddi括约肌痉挛:多由于精神因素引起,但亦可继发于邻近器官的病变,如乳头炎、十二指肠炎、球部溃疡、十二指肠寄生虫如肠贾第鞭毛虫、类圆线虫感染等。
发病机制
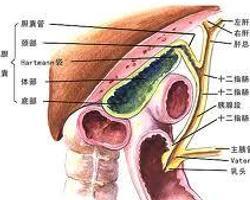
 1.胆道系统运动的基础 肝内外胆道系统的解剖结构组成如下:胆小管→赫令管→小叶间胆管→肝管→肝总管 胆囊→胆囊管→胆总管 胰管→十二指肠,胆道系统接受肝脏分泌的胆汁并发挥贮存、浓缩及运输的功能,同时可对胆汁进入上端小肠的速度进行调节。这个过程可受到体内外诸多因素的影响,并可导致胆道系统运动功能障碍。
1.胆道系统运动的基础 肝内外胆道系统的解剖结构组成如下:胆小管→赫令管→小叶间胆管→肝管→肝总管 胆囊→胆囊管→胆总管 胰管→十二指肠,胆道系统接受肝脏分泌的胆汁并发挥贮存、浓缩及运输的功能,同时可对胆汁进入上端小肠的速度进行调节。这个过程可受到体内外诸多因素的影响,并可导致胆道系统运动功能障碍。
oddi括约肌由3部分组成,即胆总管括约肌、胰胆管括约肌和壶腹括约肌,其中壶腹括约肌为环形肌,另两部分既有环形肌又有斜形肌。胆囊壁平滑肌分为内纵外环两层;肝总管、胆囊管也有一些平滑肌,但较胆总管和胆囊中少得多,其在胆汁流动中的作用尚无一致意见;胰管在接近十二指肠黏膜下层形成胆胰壶腹,约2~17mm,通过乳头开口于十二指肠降段,少数人胰管与胆总管不汇合,而是分别开口于十二指肠。
肝外胆道的胆汁流符合流体力学的原理,压强等于流速乘以阻力,因此,在压强相对固定的情况下,阻力增加则流速减慢。胆道系统中的阻力很大程度上与括约肌张力有关。括约肌压强超过胆道10~30mmhg,在2~8次/min收缩中,压强可达100mmhg。前述的一些远端胆道系统结构产生一定的压力并决定胆汁从胆管流入十二指肠或胆囊,或者暂时贮存于胆道中。结石及其所致损伤以及其他损伤也可对胆汁是否进入胆囊产生影响。
2.影响胆道系统运动功能的因素 胆道系统的运动受到体内外多种因素的影响。正常情况下,肝外胆道中的胆汁流可受以下一些内在因素的影响:
(7)十二指肠壁的张力及运动。
(9)消化道蠕动及消化道其他部分运动对胆道系统的影响。
(10)缩胆囊素的释放量、转运效率及灭活速率等。
在上述复杂而又相互关联的因素中,有些因素尤为重要。包括:①胆汁分泌压和oddi括约肌的阻力是决定胆道功能的重要因素。②胆囊调节肝外胆道的压强,其形状和体积随胆管树中的压强而改变。③胆囊接受稀薄的胆汁缓慢进入其内,并加以浓缩和贮存。④正常胆囊受到脂肪餐等刺激后,可在15min内将其内的浓缩胆汁排出一半。⑤经手轻柔而持续地按压胆囊区后,胆囊可发生排空,但突然用力按压则否。⑥摘除有功能的胆囊后胆总管可发生一定程度的扩张。⑦消化道蠕动冲的幅值、持续时间及频率也与胆管基础压和胆汁的流动有密切关系,但蠕动冲超过一定值后,频率增加或持续时间延长则不一定能促进胆汁流,甚至还可能使其减慢。
很多激素和肽类都对oddi括约肌有影响,其中缩胆囊素对括约肌的作用研究较为广泛,它可使胆囊收缩,降低oddi括约肌包括胰管括约肌的张力及收缩幅度。促胰液素对胆道括约肌无明显作用,但对胰管括约肌则有抑制作用,而对胆管括约肌则仅在药物剂量下才发挥抑制作用。此外,经过动物实验研究的激素及肽类有胃泌素、五肽胃泌素、组胺和前列腺素e1。组胺和前列腺素e1都能降低括约肌的收缩活力,前列腺素e2、胃动素及蛙皮素也有类似作用。血清素和内啡肽则对oddi括约肌不同部分有不同的作用。
部分药物对括约肌作用的研究。丁基山莨菪碱可阻断括约肌的收缩活动并降低基础压;舌下含化硝酸甘油可降低括约肌的基础压和收缩幅度,但不减少频率;吗啡既增加收缩的频率也增加基础压;喷他佐辛(镇痛新)仅增加基础压,而丁丙诺非(叔丁啡)则对括约肌无任何作用;哌替啶可降低收缩频率;安定对基础压和收缩活动都没有影响;对于oddi括约肌运动障碍者,硝苯地平(心痛定)可降低括约肌的各种活动,但对正常人则没有这种作用;胆道局部灌注乙醇可明显提高基础压,但乙醇经胃和经静脉途径进入体内的效应则各不同。
临床表现
本病多见于女性,其临床表现与胆囊结石非常相似,主要表现为腹痛,为上腹部或右上腹阵发性绞痛,部分患者可伴恶心、呕吐,可因进食油腻食物诱发,常持续2~3h,用解痉药后症状缓解。
1.疼痛 胆道疾病的核心症状为疼痛。疼痛可源于扩张的胆总管,但疼痛感觉常位于上腹部及右季肋下,亦可位于胸骨下段、肩胛间区,甚至背部下方。疼痛和饮食无关,但亦可在餐后出现。疼痛也有可能由于oddi括约肌痉挛所致,其性质和部位与胆绞痛很相似,但发作时间较短,仅数分钟至半小时,发作次数较多,一天多次;发作和精神因素如忧虑、紧张、情绪不稳定等有关;发作时吸入亚硝酸异戊酯或舌下含硝酸甘油0.6mg,疼痛可迅速停止;吗啡10mg皮下注射可诱发疼痛;发作时不出现发热或黄疸。食管、小肠、大肠或心脏疾患引起的右上腹痛也可被误认为胆源性疼痛。除有急性炎症存在外,体征对判断胆道运动性疾患帮助不大。
2.消化不良症状 包括食欲减退、嗳气、上腹胀满感及其他上腹部不适症状。
并发症
实验室检查
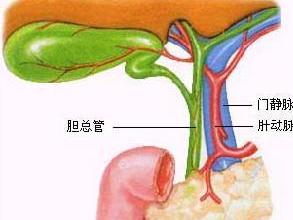 肝功能和胰酶检查:有腹痛、碱性磷酸酶和转氨酶较明显的升高,并且胆管造影无异常发现,提示可能有oddi括约肌功能障碍。但实际上临床情况并不都那么典型,肝功能的轻度受损既无特异性也缺乏敏感性,即使应用吗啡和新斯的明后,典型的疼痛与肝功能受损及胰酶的升高也常不一致。
肝功能和胰酶检查:有腹痛、碱性磷酸酶和转氨酶较明显的升高,并且胆管造影无异常发现,提示可能有oddi括约肌功能障碍。但实际上临床情况并不都那么典型,肝功能的轻度受损既无特异性也缺乏敏感性,即使应用吗啡和新斯的明后,典型的疼痛与肝功能受损及胰酶的升高也常不一致。
其他辅助检查
1.影像学检查
(1)胆囊造影:禁食状态下,胆囊的形状和体积以及脂肪餐后胆囊排空的速率,可以反映控制胆汁流的各种因素的综合作用,因而为确定胆道系统功能是否正常提供了基础。通过一定条件下的胆囊影像学检查,可计算出胆囊的体积。低脂饮食2~3天后,服用泛碘酸片6片,14h后于空腹状态下拍摄胆囊点片。患者取正位当即摄片并显影,然后在球管距胶片50cm和100cm情况下分别拍摄左前斜位片;此后将3个鸡蛋黄搅入200ml全脂牛奶中,加糖一匙后口服(boyden试餐),右侧卧15min后分别摄取餐后15min和60min点片。用透明纸描下胆囊影,然后放在有特殊线条的纸上,胆囊影被分为很多段,量取每一段的直径,参照表格找出相应的体积,各段体积之和即为总体积。为消除误差起见,可计算校正因素(校正系数)。
禁食状态下正常胆囊多呈梨形,少数呈球形,平均体积为32ml±5ml,脂肪餐后15min体积为16ml±3ml,60min为8ml±2.5ml。据此确定以体积为32ml±5ml、呈梨形或球形时的张力为正常张力,同时确定脂肪餐后15min和60min时胆囊体积缩小分别达50%和75%,则提示胆囊收缩和运动功能正常。
空腹时胆囊的形状和体积取决于:肝胆汁的分泌量;肝胆汁分泌的压力;肝管、胆囊管及胆总管的通透性;胆总管内压;oddi括约肌的抵抗力;胆囊的张力及扩张性;胆囊黏膜的浓缩能力。
脂肪餐后胆囊排空速率取决于:足够量的缩胆囊素的形成;血流对缩胆囊素的吸收和转运;胆囊肌肉的收缩能力;胆汁的黏滞性;胆管的通透性;oddi括约肌的松弛。
(2)逆行胰胆管造影:逆行胰胆管造影是显示胆汁和胰液分泌的最佳检查方法,可明确有无机械性或器质性的改变,但在证实运动功能障碍方面价值不大。oddi括约肌功能异常不易经此项检查而发现。有人提出在逆行胰胆管造影后取俯卧位,患者造影剂流出时间延迟(超过45min)可作为判断胆汁排空障碍的一种检查手段,但由于受到造影剂的注入量及检查前用药等因素的干扰,故目前尚未能统一,其价值有待进一步探讨。
(3)核素扫描:核素扫描是证实胆总管部分梗阻的一种较为有用的方法。患者禁食4h后注入放射性核素(99mtc)并记录90min,检查发现有排空延迟,对于证实胆总管有部分梗阻的敏感性和特异性分别为67%和85%左右。与正常人相反,在有胆总管梗阻的情况下进脂肪餐或静注缩胆囊素(cck)后可使胆总管扩张。动态核素扫描如探测到胆总管排空延迟,则对证明胆总管部分梗阻有一定价值。最近发现,注射cck后计算胆囊排空的百分比值很重要,尤其45min时的排空比值重复性较好。然而,核素扫描亦有其弊端,即在实质性肝病晚期也可出现核素排出延迟,同时价格昂贵并有γ射线照射等也是其不足之处。
(4)超声检查:超声检查发现,正常人进脂肪餐或静脉注射八肽缩胆囊素后,胆总管直径不发生改变,而在oddi括约肌功能障碍者,其直径可增加2mm或以上(1mm的直径改变属测量误差允许范围)。患者有无胆囊或肝脏疾患都可以进行此项检查,且安全和价值相对便宜。不足之外是人为因素有较大影响,检查操作者的技术和主观因素可影响检查结果。且有报道,其敏感性和特异性分别为67%和100%,但少有大宗病例研究证实。尽管如此,由于该检查无损伤和痛苦,价格较低,因此可望作为一种重要的筛选检查手段。值得提出的是,胆囊切除术后3%~4%的无症状者可见胆总管扩张。
2.测压术 测压术可对oddi括约肌的活动进行检查。既往曾采用间接测压术,即在手术中、手术后的测压方法,这些检查方法属于非生理的,因此不能显示括约肌压力的快速变化。1975年,有学者开始采用直接测压法,即采用末端有孔的导管经内镜插入,以后逐步改进为三腔三孔的导管,可同时测定三处压力,每处相隔2mm。直接测压的根据就是oddi括约肌收缩可在测压系统内产生一个与其收缩相应的压强,通过体外转换器转换为电信号,经扩大后被记录下来。目前,内镜下测压术被认为是评价oddi括约肌功能的金标准。
检查前先用安定镇静,避免使用抗胆碱能药物、麻醉剂及胰高糖素等可影响括约肌功能的药物;插入三腔套管后首先测定十二指肠压,并标定为零,然后在侧视内镜下将导管伸到乳头内,注意套管能在括约肌范围内灵活移动,避免形成锐角折弯。可通过注射造影剂或吸出胆汁证实套管位于胆总管内。缓慢退出套管并使三个孔位于壶腹括约肌区域,再次测压5~10min并记录,包括基础压及收缩波;导管退出乳头后再次测量十二指肠压。还可用一定方法对十二指肠压进行监测。
准确记录基础压及收缩波后应给予药物以进一步确定括约肌的反应,如果基础压明显增高(超过40mmhg),则应给予抑制性药物,以区分是固定性病变导致压力增高还是痉挛等非固定性病变所致。但必须强调,这样区分并非都能办到。在有了基础压、收缩波及快速通过的数据后,吸入亚硝酸异戊酯(1安瓿)或舌下含化硝酸甘油,如基础压和间断性收缩波减少或消失,则提示肌神经障碍的可能;如果没有变化或压强增大,则提示可能有固定性狭窄存在。上述剂量下两药都有全身性反应,但亚硝酸异戊酯较优,因其作用时间较短。oddi括约肌压力及收缩活动测定标准见表2。
尽管oddi括约肌测压术在技术上有一定难度,但重复性较好。描记中也可能产生一些假象,这主要发生在括约肌蠕动频繁、导管移位、测压系统中有气泡存在或导管有漏孔等。进行此项操作前需经ercp明确解剖结构,并提示有必要进行测压,测压前还要确认有无造影剂从胰管中流出。测压术的操作相对安全,采用改良的吸引式导管后,并发胰腺炎的危险性大为降低,并可长时间持续测压。
3.计时胆汁引流 用硫酸镁或橄榄油作刺激剂,记录各段时间中胆汁流出时间及量。胆囊能发挥正常功能的情况下,括约肌有一个“关闭期”,又称潜伏期,可持续2~12min,a胆汁出现后8min b胆汁即应出现,如时间上与此不符,就可能有胆道系统功能紊乱存在。
诊断
1.临床表现。
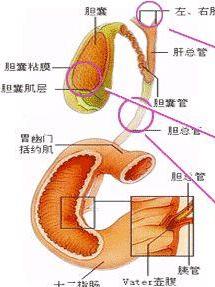 2.胆道系统运动功能的检查 许多方法都曾用于胆道系统运动功能的检查,但诊断价值各异,其中以胆囊造影、测压术和定时胆汁引流术价值较大。
2.胆道系统运动功能的检查 许多方法都曾用于胆道系统运动功能的检查,但诊断价值各异,其中以胆囊造影、测压术和定时胆汁引流术价值较大。
3.胆道运动功能障碍的类型 胆道运动功能障碍常被笼统地称为运动障碍、肌张力不足或共济失调,实际上这些术语各有其一定的内涵。运动障碍是指胆管排空速度的异常;肌张力不足主要指张力的降低;共济失调是指胆道各部位协同作用发生障碍。胆道运动功障碍的主要类型如下:
(1)高张性胆囊:高张性胆囊即痉挛性胆囊,约占胆道运动障碍的31%。空腹状态下胆囊形状细长,漏斗状的轮廓较清楚,体积明显减小。排空速度主要取决于胆囊壁的收缩及oddi括约肌的抵抗力,因此排空速度可以正常,也可以加快或减慢。
(2)超动性胆囊:此型约占5%。主要表现为运动和反应速度加快,餐后15min排空程度明显超过正常,60min时常见不到胆囊。空腹状态下胆囊大小、形状(及体积)正常,表明其张力正常。
上述两种胆囊运动障碍的原因有:胆囊壁内的神经网络发生紊乱;胆囊的超敏反应;胆囊炎症早期阶段。当胆囊壁发生炎症并出现纤维化时,则胆囊呈收缩状态,即所谓的慢性非结石性胆囊炎。
(3)低动性胆囊:此型约占13%。主要表现为脂肪餐后胆囊收缩和排空减慢,而胆囊可保持正常张力,空腹状态下体积及形状正常。
(4)无动性胆囊:亦称“懒胆囊”,约占8%。此型特点为空腹状态下胆囊体积增大,外型似“u”形,脂肪餐后胆囊收缩和排空减慢。然而,慢性非结石性胆囊炎者若同时存在胆囊壁变薄和黏膜严重受损时,甚至根本看不到胆囊。
(5)胆囊壁纤维化:此型见于慢性非结石性胆囊炎,发生率约60%。由于胆囊管已闭塞而胆囊黏膜仍能正常发挥功能,因此胆囊体积缩小、轮廓不清,且脂肪餐后胆囊基本无改变。
(6)oddi括约肌张力降低:此型约占4%。括约肌张力降低后,胆囊不能很好充盈,且在胆囊收缩后阻力降低,胆汁流速加快,因此胆囊常显示不良,脂肪餐后排空加快。oddi括约肌弛缓状态下,胆囊造影呈阴性。
(7)oddi括约肌张力增高及其周围病变:oddi括约肌张力增高与其周围病变常有密切的联系,有时二者的临床特点极其相似,共占约24%,都可改变胆囊的动力学。oddi括约肌张力增高,常称为痉挛,多由于神经精神因素所致,但也可由于周围脏器的炎症所致。空腹状态下的胆囊体积有时增大,有时正常,在空腹体积增大时,脂肪餐后排空速度加快。
影响到乏特壶腹部位的炎症或激惹状态主要包括过敏反应、十二指肠炎、十二指肠溃疡、十二指肠寄生虫感染等。这些情况下,十二指肠乳头可出现水肿,oddi括约肌可出现痉挛,亦可出现大胆管内压力增高,从而可导致胆囊体积不同程度的扩大。在胆囊有明显收缩的情况下,由于阻力增加,胆囊排空延缓。
oddi括约肌运动障碍既见于特发性复发性胰腺炎,也见于慢性胰腺炎。慢性胰腺炎时,胰管及其括约肌压力均增高,这种增高还不能排除胰液的量和黏滞性增加所起的作用。此外,压力增高是引起胰腺炎的原因,还是由于胰腺炎引起的水肿或瘢痕所导致的结果尚不清楚。同时,胰管括约肌在胰腺炎发生中的作用亦不清楚。
(8)牵涉到胆总管的器质性病变:这类病变约占5%,包括十二指肠乳头瘢痕性狭窄、壶腹部及胰头肿瘤以及慢性胰腺炎。这些病变都可使胆总管压力升高,继而导致胆囊扩大和排空延迟。
4.胆道运动功能障碍的诊断程序 胆道运动功能障碍为胆道运动改变的统称,可通过特殊的诊断手段加以识别,但应除外可引起运动紊乱的器质性疾病。其中一个重要的诊断手段就是前述的各种放射学检查,计时胆汁引流的时序也有一定价值。如潜伏期超过12 min则应怀疑括约肌或十二指肠痉挛;如潜伏期少于2min,则提示oddi括约肌张力不足。b胆汁出现延迟提示胆囊动力不足或胆囊管异常;b胆汁流出时间如超过30min意义也相同。在解释这些结果时,应考虑这些结果是否受到药物的影响,这一点是非常重要的;情绪和紧张也有影响,必要时需重复进行检查或按前面检查中所述,应用平滑肌松弛剂。胆囊异常可参照前述检查进行分类。oddi括约肌运动障碍及诊断按hogan和geenen的分类可分为以下3类。
(1)第一类oddi括约肌运动障碍:除有胆性疼痛外,患者还有:
①2次或2次以上的肝功能异常(碱性磷酸酶和谷草转氨酶超过正常值上限2倍以上)。
③胆总管有扩张,直径达12mm以上。此类患者多为oddi括约肌狭窄而非运动功能障碍。测压术可有所帮助,然而并非必要。
(2)第二类oddi括约肌运动障碍:此类患者亦有胆性疼痛,但只有上一类①~③异常中的1~2项。病因既可为狭窄,也可为运动功能障碍。有必要进行测压。
(3)第三类oddi括约肌运动障碍:此类患者只有胆性疼痛,没有上述①~③三项异常。病因可为oddi括约肌运动功能障碍,但大多由于肠道功能性疾病或其他原因所致。进行胆道测压前,应排除胆道系统以外的疾病。
诊断胆道运动功能障碍须首先排除胆道的器质性疾病。胆囊运动功能异常可根据临床表现和胆囊造影,视胆囊形态、容积和排空情况而作出。oddi括约肌痉挛为一种较常见的运动功能障碍,其诊断的建立有赖于有关检查技术。静脉胆道造影时可见胆总管增宽,而皮下注射吗啡10mg后,进行静脉胆道造影连续摄片也可见胆总管直径增宽;在吗啡诱发疼痛后,如吸入亚硝酸异戊酯,疼痛可迅速消失,增宽的胆总管直径恢复;正常注射吗啡后8h,血清alt、ast值可增高1倍;ercp检查时,oddi括约肌部不能通过一般口径的探条,有时连直径2mm的最小型探条亦不能通过;oddi括约肌测压术,当导管经过oddi括约肌部时,压力突然增加5~10mmhg,如增高超过10mmhg,即提示有oddi括约肌痉挛。
鉴别诊断
1.胆总管下段结石 需与乳头括约肌痉挛和牵涉到胆总管的器质性病变进行鉴别。可通过十二指肠镜逆行胰胆管造影(ercp)及经皮经肝胆管造影(ptc)检查进行鉴别。
2.胆囊(管)结石 可导致胆囊扩张,需与高张性胆囊和低动性胆囊进行鉴别。影像学诊断(b超、ct及mri)可发现胆囊(管)结石,从而确诊。
3.乏特壶腹周围炎症及感染 其表现可与oddi括约肌张力增高类似,但多可经内镜检查加以确诊。
4.壶腹周围及胰头肿瘤 可通过b超、内镜检查、ptc等影像学检查及手术探查与oddi括约肌张力增高区分开来。
5.慢性胰腺炎 其临床表现可类似于胆道运动功能障碍,但前者粪便中可有大量脂肪滴和未消化的肌纤维,多项影像学检查可发现胰管及胰腺外形的改变。
治疗
1.非手术治疗
(1)一般治疗:调整生活规律以保证规则的进餐时间,进餐时心情平和愉快,食物细嚼慢咽,午餐后小憩,充足的睡眠,规律的体育锻炼,减少或避免情绪波动。对胆道运动功能亢进及张力增加的患者,宜减少食物中脂肪含量;对运动功能减退和张力降低的患者,脂肪含量可一般,但如高脂肪食物能减轻症状,亦可食用。治疗应做到个体化。
(2)药物治疗:轻症患者可应用镇静药及抗胆碱能药物,如地西泮(安定)、阿托品、山莨菪碱(654-2)等可能奏效;亚硝酸戊酯和硝酸甘油也有松弛平滑肌的作用,因而能缓解括约肌痉挛而发挥作用,但可有全身性的不良反应,且长期应用后可发生耐药现象而不能发挥作用;胰高糖素、缩胆囊素及蛙皮素尽管都可能有效,但由于其价格昂贵、使用不便及可能发生过敏反应,故而限制了其使用的广泛性;钙离子拮抗药如硝苯地平(心痛定)也可用于缓解括约肌痉挛。
有疼痛、慢性非结石性胆囊炎且可能存在感染者,应采用能在胆汁中发挥作用的抗生素,如利福平等;有十二指肠炎、高胃酸症或消化性溃疡与胆道运动功能障碍并存者,可采用抑制胃酸分泌及保护胃十二指肠黏膜的药物进行治疗,而对有胃酸缺乏者,需要时可加用0.5%稀盐酸口服以刺激食欲。
 (3)oddi括约肌气囊或水囊扩张术:有人对疑为oddi括约肌运动功能障碍的患者分别施行气囊扩张(gruntzig气囊)术和假性扩张,所有患者oddi括约肌基础压均正常,两组间疗效无显著差异。但由于这些患者的诊断未能确定,也未对基础压增高者进行扩张术研究,因此目前的结论只能说气囊扩张术对oddi括约肌基础压正常者可能无效。水囊扩张术由于对患者的分类及采用的对照不合理,因此其疗效尚不能作出结论。
(3)oddi括约肌气囊或水囊扩张术:有人对疑为oddi括约肌运动功能障碍的患者分别施行气囊扩张(gruntzig气囊)术和假性扩张,所有患者oddi括约肌基础压均正常,两组间疗效无显著差异。但由于这些患者的诊断未能确定,也未对基础压增高者进行扩张术研究,因此目前的结论只能说气囊扩张术对oddi括约肌基础压正常者可能无效。水囊扩张术由于对患者的分类及采用的对照不合理,因此其疗效尚不能作出结论。
(4)括约肌切开术:内镜下括约肌切开术应用于胆道取石后不久,这项技术便开始应用于治疗括约肌运动障碍所致的胆性疼痛,括约肌基础压超过40mmhg的患者,90%以上都能取得较好的治疗效果,而在基础压低于40mmhg的患者,疼痛缓解率则不到40%,模拟性操作者中的缓解率约30%,但有极少数报道基础压与疗效无关。大多数报道切开术都有一定的并发症,发生率约16%,因此这种操作应在仔细考虑后进行。总的说来,括约肌切开术对oddi括约肌静止压超过40mmhg者,尤其对所谓的胆囊术后综合征患者疗效较好,而对静止压正常者疗效较差。由于胰管括约肌切开术的并发症发生率更高且疗效不佳,故多数学者认为不宜施行。
2.外科手术治疗 大多数患者经前述一般治疗和药物治疗后,临床症状均有不同程度的缓解。如果患者经保守治疗后症状仍不能缓解,亦不宜行内镜下括约肌切开术者,应考虑外科手术治疗。
因高张性胆囊而发生疼痛的患者,如经保守治疗无效,常常提示是非结石性胆囊炎发展到了胆囊壁纤维化阶段,此时应行胆囊切除术;对低张性胆囊经药物治疗无效者,有人报道认为切除右侧内脏神经后效果较好;有压迫症状或有大胆管狭窄者可行剖腹探查术,术中根据具体情况决定是否行括约肌切开成形术。其手术的疗效及并发症发生率与内镜下括约肌切开术类似。
总之,胆道运动功能障碍的治疗首先应考虑保守疗法,并应积极排除其他病变所致的胆道运动功能障碍。经保守治疗无效并经仔细权衡利弊后方可采用侵入性的治疗方法。
预后
胆道运动功能障碍虽然诊断较为复杂或困难,病程也相对较长,但预后大多良好。
预防
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。