内分泌性肌病
简介
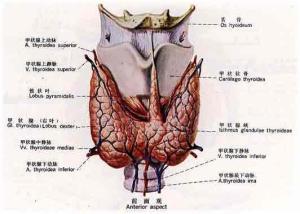
 内分泌性肌病(endocrine myopathy)包括甲状腺性肌病,皮质类固醇性多发性肌病、肾上腺皮质功能不全、甲状旁腺性和垂体病性肌病等。 1.甲状腺性肌病(thyroid myopathy) 是甲状腺功能改变引起的肌肉疾病包括慢性甲亢性肌病、突眼性眼肌麻痹、甲亢性周期性瘫痪、甲亢性或甲减性重症肌无力、甲减性肌病等。 2.皮质类固醇性多发性肌病(corticosteroid polymyopathy) 是广泛应用皮质类固醇引起的一类肌肉病变,类似于Cushing综合征并发肌肉改变皮质激素缺乏,如Addison病也可导致广泛性肌无力,但无明确肌肉病变此类肌病包括两类:慢性皮质类固醇肌病和急性皮质类固醇肌病。 3.肾上腺皮质功能不全性肌无力(myasthenia due to adrenocortical insufficiency) 包括两类:肾上腺皮质功能不全和原发性醛固酮增多症所致的肌无力。 4.甲状旁腺性肌病(myopathy caused by the disease of parathyroid glands) 包括两类:甲状旁腺功能亢进性肌病和甲状旁腺功能减退性肌病。 5.垂体病性肌无力(myasthenia due to diseases of the pituitary gland)是垂体病后期引起肌无力等症状。以往认为肌肉症状是神经炎所引起,Mastaglia等指出是慢性多发性肌病所致。 流行病学: 目前国内尚未查到权威性的较全面的发病率统计学资料。
内分泌性肌病(endocrine myopathy)包括甲状腺性肌病,皮质类固醇性多发性肌病、肾上腺皮质功能不全、甲状旁腺性和垂体病性肌病等。 1.甲状腺性肌病(thyroid myopathy) 是甲状腺功能改变引起的肌肉疾病包括慢性甲亢性肌病、突眼性眼肌麻痹、甲亢性周期性瘫痪、甲亢性或甲减性重症肌无力、甲减性肌病等。 2.皮质类固醇性多发性肌病(corticosteroid polymyopathy) 是广泛应用皮质类固醇引起的一类肌肉病变,类似于Cushing综合征并发肌肉改变皮质激素缺乏,如Addison病也可导致广泛性肌无力,但无明确肌肉病变此类肌病包括两类:慢性皮质类固醇肌病和急性皮质类固醇肌病。 3.肾上腺皮质功能不全性肌无力(myasthenia due to adrenocortical insufficiency) 包括两类:肾上腺皮质功能不全和原发性醛固酮增多症所致的肌无力。 4.甲状旁腺性肌病(myopathy caused by the disease of parathyroid glands) 包括两类:甲状旁腺功能亢进性肌病和甲状旁腺功能减退性肌病。 5.垂体病性肌无力(myasthenia due to diseases of the pituitary gland)是垂体病后期引起肌无力等症状。以往认为肌肉症状是神经炎所引起,Mastaglia等指出是慢性多发性肌病所致。 流行病学: 目前国内尚未查到权威性的较全面的发病率统计学资料。
病理病因
临床表现
是甲状腺功能改变引起的肌肉疾病,包括慢性甲亢性肌病,突眼性眼肌麻痹,甲亢性周期性瘫痪,甲亢性或甲减性重症肌无力,甲减性肌病等。
(1)慢性甲状腺功能亢进性肌病(chronic thyrotoxic myopathy):于19世纪初由Graves和Basedow首先报道,特征为进行性骨骼肌无力,常伴发于显性或隐性甲亢,甲状腺肌病通常呈慢性过程,甲状腺肿为结节性。
临床表现特点:
①甲亢性肌病常见于中年患者,男性多见,通常起病隐袭,肌无力逐渐进展,历时数周至数月才引起注意,肌肉病变多为轻中度,也可为重度,常见进展性肌萎缩,包括延髓肌一定程度地受累,骨盆带肌和大腿肌群肌无力较重,称为Basedow截瘫,肩胛带肌和手部肌肉肌萎缩明显,肌肉收缩时出现震颤和痉挛,无束颤,腱反射中度活跃。
②血清CK不升高,有时反而降低,EMG一般正常,无纤颤电位,有时可见短时限低波幅动作电位或多相波百分比增多,除Ⅰ型及Ⅱ型肌纤维轻度萎缩及偶见变性,肌活检未发现其他异常。
新斯的明治疗无效,如甲亢症状得到控制,肌无力和肌萎缩可逐渐恢复。
(2)突眼性眼肌麻痹(exophthalmic ophthalmoplegia):或称浸润性突眼,眼肌活检可发现眼外肌水肿,随病程进展逐渐纤维化,肌纤维变性并有淋巴细胞,单核细胞及脂肪细胞浸润,称为浸润性突眼性肌病,组织学特点提示本病是某种自身免疫病,Kodama等在血清中发现针对眼肌组织提取物的抗体,支持自身免疫机制。
临床特点:本病系甲亢(Graves病)并发眼外肌麻痹和突眼,瞳孔括约肌及睫状肌通常不受损,突眼程度不一,患者眼部症状可较甲亢症状出现早,或出现于甲亢得到有效治疗后,常伴眼眶疼痛,突眼偶为单侧性,尤其起病时,所有的眼外肌均可受累,通常某一眼外肌病变较重,导致斜视和复视,下直肌和内直肌最常受累,眼球上视常受限,眼睑挛缩使病人呈瞪眼外观,Graves病可导致充血性眼眶病,表现为结膜水肿,内直肌和外直肌附着处血管充血,于眼球极度外展位可发现,眼眶超声和MRI检查可发现眼外肌肿胀。
(3)甲状腺功能亢进性周期性瘫痪(thyrotoxic periodic paralysis):与典型低钾性周期性瘫痪不同,不是家族性疾病,常于成年早期发病。
临床特点:本病的临床表现与家族性周期性瘫痪相似,如躯干肌及四肢肌轻至重度肌无力发作,头面部肌通常不受影响,肌无力多在数分钟至数小时达高峰,持续半天或更长时间,大多数甲亢性周期性瘫痪病例在肌无力发作期血钾偏低。
给予氯化钾口服治疗可终止发作,普萘洛尔(160mg/d)分次口服可防止发作,90%的病例有效治疗甲亢后可消除肌无力发作。
(4)重症肌无力伴发甲状腺功能亢进或甲状腺功能减退(myasthenia gravis with hyperthyroidism or hypothy roidism):是典型的自身免疫性疾病,用抗胆碱酯酶治疗有效的重症肌无力(MG)患者可伴甲亢或甲减,甲亢也被认为是自身免疫病,约5%的MG患者可伴发甲亢,甲亢病人MG的发病率是一般人群的20~30倍。
临床特点:
①甲亢与MG均可首先出现或同时发生,慢性甲状腺毒性肌病的肌无力和肌萎缩与MG同时存在,一般不影响对新斯的明的反应性和剂量。
②甲减合并MG即使程度较轻也会加重肌无力,需显著增加溴吡斯的明的剂量,有时可诱发肌无力危象,甲减病人用甲状腺素(thyroxine)治疗是有益的,可使病人的肌无力症状恢复至甲减发病前的水平。
(5)甲状腺功能减退性肌病:甲状腺功能减退(甲减)性肌病(hypothyroid myopathy)是甲减合并的肌肉病变,可表现为黏液性水肿或克汀病。
临床特点:
①黏液性水肿或克汀病都常表现为弥漫性肌痛,肌肉容积增大,僵硬及肌肉舒缩迟缓等,患者可有舌体增大,构音障碍,有时肌肉可痉挛发硬,如发现患者肌肉震颤伴肌肉水肿,测试腱反射时间延长,则有利于临床诊断。
②克汀病合并上述肌肉异常称Kocher-Debre-Semelaigne综合征,儿童或成年期黏液性水肿伴肌肉肥大称Hoffmann综合征,后者类似先天性肌强直。
③黏液性水肿或克汀病患者的肌电图呈肌源性改变,一般无肌强直放电的确切证据,血清CK常显著升高,转氨酶正常,血清球蛋白可升高,肌活检肌纤维形态大小不一,可见空泡变性,灶性坏死和再生等,肌质网轻度扩张,肌纤维膜下糖原轻度增多等。
2.皮质类固醇性多发性肌病(corticosteroid poly myopathies) 是广泛应用皮质类固醇引起的一类肌肉病变,类似于Cushing综合征并发肌肉改变,皮质激素缺乏如Addison病也可导致广泛性肌无力,但无明确肌肉病变,此类肌病包括两类:慢性皮质类固醇肌病和急性皮质类固醇肌病。
(1)慢性皮质类固醇肌病(chronic corticosteroid myopathy):是长期使用皮质类固醇导致的肌肉病变,患者往往有长达数月或数年之久的大剂量皮质类固醇用药史,应用剂量通常与肌无力的程度无明显相关,有人认为含氟激素较其他激素易导致该病,事实上所有的皮质激素均可致病,皮质激素致病的机制不明,但在皮质激素治疗的动物发现氨基酸摄入和蛋白质合成水平明显下降。
临床特点:
①肢体近端肌和肢带肌力弱,一般呈对称分布,首先侵犯下肢近端,逐渐进展波及肩胛带肌,最后波及肢体远端肌群。
②血清CK及醛缩酶一般正常,EMG正常或呈轻微肌源性损害,无自发电位,肌活检仅发现肌纤维大小轻微改变,可伴Ⅱ型纤维萎缩,很少肌纤维坏死和炎性细胞浸润,电镜发现线粒体聚积及糖原,脂质沉积,伴轻度肌纤维失用性萎缩,这些病变与Cushing病的特征性改变完全一样,可提示诊断。
(2)急性皮质类固醇肌病(acute corticosteroid myopathy):是皮质类固醇所致的危重病性肌病(critical illness myopathy)或急性四肢瘫痪性肌病(acute quadri plegic myopathy)。
患者多因严重顽固性哮喘或多种全身性疾病接受大剂量皮质类固醇治疗,也见于脓毒血症等危重患者,有时用神经肌肉阻滞药(neuromuscular blocking agents)如肌松药潘库罗宁(pancuronium bromide)可促使发病,还可因合用氨基糖苷类抗生素所引起,常在全身性疾病好转时出现严重肌无力。
动物在肌肉失神经支配后摄入大量皮质类固醇可出现选择性肌凝蛋白(myosin)缺失,是这类疾病的特征性表现,肌凝蛋白的恢复依赖神经再生,而不是停用类固醇,但多发性硬化患者用大剂量皮质类固醇治疗并未发现皮质类固醇肌病,Panegyres等观察一例重症肌无力患者,使用大剂量甲泼尼龙龙治疗后出现严重的肌凝蛋白缺失性肌病。
临床特点:
①起病急骤,广泛累及四肢肌群及呼吸肌,表现为严重的全身性肌无力和呼吸困难,腱反射正常或减弱,甚至消失,不累及感觉系统,大多数患者停药后数周好转,少数患者肌无力可持续1年。
②病程早期血清CK常增高,严重肌肉坏死可伴CK水平显著升高,肌红蛋白尿及肾衰竭等,EMG可发现肌病特征,常见肌纤维震颤,肌活检显示不同程度的肌纤维坏死和空泡变性,主要累及Ⅱ型纤维,常有明显的粗肌丝肌凝蛋白丢失。
3.肾上腺皮质功能不全性肌无力(myasthenia due to adrenocortical insufficiency) 包括两类:肾上腺皮质功能不全和原发性醛固酮增多症所致的肌无力。
(1)肾上腺皮质功能不全(adrenocortical insufficiency):包括原发性和继发性,原发性肾上腺皮质功能不全是Addison病所致,可因肾上腺感染,肿瘤,自身免疫障碍和肾上腺出血所引起;继发性肾上腺皮质功能不全是垂体肾上腺皮质激素不足所致。
原发性或继发性肾上腺皮质功能不全都可出现全身性肌无力,易疲劳等典型表现,腱反射存在,与水,电解质紊乱及低血压有关,EMG检查正常,肌活检无异常发现。
Addison病伴发肌无力及高血钾性麻痹,对糖皮质激素和盐皮质激素的治疗反应良好。
(2)原发性醛固酮增多症(primary aldosteronism):患者约3/4可出现肌无力,近一半患者可出现低钾性周期性瘫痪或手足抽搐,慢性缺钾会出现周期性无力或慢性肌病性无力,与之相关的碱中毒可产生手足抽搐(tetany)。
4.甲状旁腺性肌病(myopathy caused by the disease of parathyroid glands) 包括两类:甲状旁腺功能亢进性肌病和甲状旁腺功能减退性肌病。
(1)甲状旁腺功能亢进性肌病(hyperparathyroid myopathy):继发于甲旁亢,可分为原发性,继发性,散发性和假性等四种,前二者较常见。
原发性甲旁亢由甲状旁腺腺瘤,腺癌,原发性主细胞增生或水样透明细胞增生引起甲状旁腺激素(PTH)分泌过多所致,继发性甲旁亢系由维生素D缺乏,慢性肾衰竭等引起甲状旁腺代偿性增生和PTH分泌过多所引起,肌病是甲旁亢的表现之一,发生率各家报道不一。
①主要表现为全身肌无力和易疲劳感,下肢近端肌常先受累,行走时呈鸭步,随后肌无力逐渐向躯干及上肢扩展,一般下肢较重,近端重于远端,肌力检查可发现无力肌肉每次收缩后肌力逐渐减低,肌张力降低,腱反射亢进,严重者可见手部小肌肉,颈屈肌和面肌等无力,甚至发生延髓肌麻痹,舌肌萎缩和肌束颤动等,常伴广泛骨痛,主要位于腰背部,髋部,肋骨与四肢,局部可有压痛。
②血清钙,碱性磷酸酶和尿钙,尿磷等均可增高,血清磷一般降低,骨骼关节X线平片可见普遍骨质疏松脱钙,骨膜下皮质吸收等征象,肌电图呈短时限低波幅多相电活动,无自发电位,肌活检显示肌纤维萎缩,以Ⅱ型肌纤维受累为主,电镜下可见肌质网空泡状扩张,脂褐素颗粒明显堆积及线粒体异常,间质毛细血管基底膜增厚。
(2)甲状旁腺功能减退性肌病(hypoparathyroid myopathy):继发于甲旁减,甲状旁腺激素分泌不足或失去活性时可导致钙,磷代谢紊乱,表现为低钙血症和高磷血症,产生一系列神经精神症状,临床上将此组疾病称为甲状旁腺功能减退,常见于甲状腺手术时不慎将甲状旁腺损伤或切除,称继发性甲旁减,尚有原因不明的特发性甲旁减及假性甲旁减等,甲旁减伴发肌病临床上甚为少见。
临床特点:
①甲旁减性肌病以轻症居多,主要表现为易疲劳,肌力减退,小腿,足部及手部僵硬感,常有手足搐搦发作,发作前多有恐慌感,发作时表现为双拇指强烈内收,掌指关节屈曲,指骨间关节伸展,腕,肘关节屈曲,形成鹰爪状,有时双足呈强直性伸展,膝,髋关节屈曲,面肌,咀嚼肌等常出现肌束颤动和活动不便,有些轻症或久病的患者不一定出现手足搐搦,神经肌肉兴奋性增高主要表现为Chvostek征和Trousseau征。
②血清钙降低,磷升高,CK一般正常,严重者升高,EMG正常或有多相电位和纤颤电位,肌活检未见明显病变,有的肌质中见细小空泡或中央核数目增多或环形纤维等,电镜下可见肌原纤维结构破坏,偶见肌质块。
5.垂体病性肌无力(myasthenia due to diseases of the pituitary gland) 是垂体病后期引起肌无力等症状,以往认为肌肉症状是神经炎所引起,Mastaglia等指出是慢性多发性肌病所致。
临床特点:
(1)肢端肥大症(acromegalia)早期可出现肌肥大和肌力增加,随疾病进展逐渐发生肌萎缩和肌无力,尤其近端肌,少数病人可见轻度感觉型周围神经病,但较腕管综合征(carpal tunnel syndrome)少见。
检查
并发症
诊断鉴别
治疗
治疗概述
治疗方式:药物治疗 支持性治疗
治疗周期:3-6月
治愈率:75%
治疗费用:根据不同医院,收费标准不一致,市三甲医院约(10000-50000元)
(一)治疗
1.慢性甲状腺功能亢进性肌病 新斯的明治疗无效。如甲亢症状得到控制,肌无力和肌萎缩可逐渐恢复。
(1)本病(包括突眼)常为自限性过程,因此较难评价药物疗效,药物治疗保持甲状腺正常功能状态是必要的。
(2)如突眼症状很轻,仅需局部应用肾上腺受体阻断药(如5%胍乙啶滴眼剂),眼油膏防止角膜干燥;严重突眼及眼外肌麻痹用大剂量皮质类固醇,泼尼松60~80mg/d口服,可部分控制。由于长期应用皮质类固醇的不良反应,要求外科治疗的患者需延期使用。许多患者用类固醇激素有助于度过甲亢危象,也可避免严重突眼和手术风险。
(3)突眼损害角膜或有致盲可能时需行眼睑缝合术,或眼眶减压术挽救视力。
3.甲状腺功能亢进性周期性瘫痪 给予氯化钾口服治疗可终止发作,普萘洛尔(心得安)(160mg/d)分次口服可防止发作。90%的病例有效治疗甲亢后可消除肌无力发作。
4.重症肌无力伴发甲状腺功能亢进或甲状腺功能减退 MG是独立于甲状腺肌病的自身免疫病,临床须分别治疗。
6.慢性皮质类固醇肌病 是长期使用皮质类固醇导致的肌肉病变。停药或减量后可逐渐恢复和改善。
7.急性皮质类固醇肌病 是皮质类固醇所致的危重病性肌病或急性四肢瘫痪性肌病。患者多因接受大剂量皮质类固醇治疗,常在全身性疾病好转时出现严重肌无力。大多数患者停药后数周好转,少数患者肌无力可持续1年。
8.肾上腺皮质功能不全 原发性或继发性肾上腺皮质功能不全都可出现全身性肌无力、易疲劳等典型表现,Addison病伴发肌无力及高血钾性麻痹,对糖皮质激素和盐皮质激素的治疗反应良好。
9.甲状旁腺性肌病 主要应针对甲旁亢治疗,如甲状旁腺肿瘤经手术后肌病症状可好转。应用α骨化三醇(1,25-二羟维生素D3)或1α-维生素D2治疗可改善症状。
10.甲状旁腺功能减退性肌病 治疗主要用钙剂、维生素D2、D3和双氢速甾醇(双氢速固醇)等,血钙水平提高或甲旁减控制后症状可缓解。
11.垂体病性肌无力 治疗垂体腺瘤,纠正内分泌和激素紊乱可使肌力恢复。
(二)预后
预防护理
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。