心肌梗塞并发心室间隔穿破
病因起发
鉴别诊断
 心室间隔穿破需与乳头肌梗塞,断裂引致的二尖瓣关闭不全相鉴别。两者病史、临床症状和体征相似,但急性二尖瓣关闭不全常引起肺水肿的临床症状;产生的杂音常位于心尖区传导到腋部,很少伴有震颤;心电图检查常显示后外侧心肌缺血征象;右心导管检查在心室水平无左至右分流;肺微嵌压显示左心房压力增高;压力曲线呈现高尖的V波。
心室间隔穿破需与乳头肌梗塞,断裂引致的二尖瓣关闭不全相鉴别。两者病史、临床症状和体征相似,但急性二尖瓣关闭不全常引起肺水肿的临床症状;产生的杂音常位于心尖区传导到腋部,很少伴有震颤;心电图检查常显示后外侧心肌缺血征象;右心导管检查在心室水平无左至右分流;肺微嵌压显示左心房压力增高;压力曲线呈现高尖的V波。
病理改变
 心室间隔穿破病例心肌透壁梗塞范围一般比较广泛。心室间隔穿破的发生时间一般在心肌梗塞后2周左右,最短者24小时,最长者23天。心室间隔穿破的部位最常见(60%)于心室间隔的前方,靠近心尖区,由于冠状动脉前降支高度狭窄或梗阻引致前壁心肌全层梗塞。穿破部位在心室间隔的后方者约占20%,由于冠状动脉后降支病变引致下壁心肌梗塞。前降支和后降支均有梗阻性病变时,则心室间隔可多处发生穿破,先后间隔数日内出现。心室间隔后方穿破的病例常伴有乳头肌梗塞或功能失常,产生二尖瓣关闭不全。心室间隔穿破的口径小者仅数毫米,大者可达3~4cm。穿破处边缘组织不整齐,破孔口径愈大则左至右分流量愈多,产生的血流动力学影响愈为严重。
心室间隔穿破病例心肌透壁梗塞范围一般比较广泛。心室间隔穿破的发生时间一般在心肌梗塞后2周左右,最短者24小时,最长者23天。心室间隔穿破的部位最常见(60%)于心室间隔的前方,靠近心尖区,由于冠状动脉前降支高度狭窄或梗阻引致前壁心肌全层梗塞。穿破部位在心室间隔的后方者约占20%,由于冠状动脉后降支病变引致下壁心肌梗塞。前降支和后降支均有梗阻性病变时,则心室间隔可多处发生穿破,先后间隔数日内出现。心室间隔后方穿破的病例常伴有乳头肌梗塞或功能失常,产生二尖瓣关闭不全。心室间隔穿破的口径小者仅数毫米,大者可达3~4cm。穿破处边缘组织不整齐,破孔口径愈大则左至右分流量愈多,产生的血流动力学影响愈为严重。
临床表现
心室间隔穿破的主要临床表现是在心肌梗塞后数日至2周呈现粗糙的全收缩期心脏杂音。杂音通常位于胸骨左缘下方,可传导到腋部。约半数病人伴有震颤。一部分病人在开始呈现杂音前感觉剧烈胸痛。心室间隔穿破后急剧产生心室水平左至右血液分流。穿孔口径大,分流量多者可迅速呈现急性心力衰竭,患者面色苍白,四肢厥冷,脉搏细弱,血压降低,尿量减少,呼吸困难。约50%病人因病情严重短期内可死于心力衰竭和休克。
辅助检查
胸部X线检查显示肺血管影纹增多。 心电图检查可显示心肌梗塞的部位。右心导管检查在心室水平可发现血氧含量增高,肺循环血流量常超过体循环血流量1倍以上。肺动脉压及肺微嵌压升高。选择性左心室造影有助于明确心室间隔穿破的位置和数目,了解左心室功能状况和判明有无二尖瓣关闭不全及其轻重程度,但不宜用于病情严重的病例。选择性冠状动脉造影检查有助于了解冠状动脉分支病变的数目和程度,对判定是否需要同期施行冠状动脉分流移植术可提供重要资料。超声心动图及超声脉冲多普勒检查以及核素心肌扫描也有助于判定心肌梗塞的部位和程度。
治疗措施
心室间隔穿破造成急骤的血流动力学改变,严重威胁病人生命,常在发病后短期内引致死亡。起病后25%的病例于24小时内死亡,50%的病例在1周内死亡,70%于2周内死亡。发病后生存1个月以上者仅有20%。唯一的治疗方法是施行手术,缝补破口,纠正血流动力学紊乱。但手术时间的选择需权衡利弊,争议颇多。
心室间隔穿破后,缺血性坏死的心肌组织需历时6~8周方能完成纤维性愈合过程,此时施行手术由于病情已较稳定,破孔周围的纤维化心肌组织又比较牢固,持线能力较强,手术成功率较高。但大多数病例未能生存到发病后2个月。因此宜尽可能提前施行手术治疗。然而发病后早期手术,手术死亡率较高。Brandt等于1979年总结105例病人,发病后3周内施行手术者,术后早期死亡率为41%,发病后3周以上施行手术者,则术后早期死亡率仅为6%。Buckley等于1971年报道5例病人,于发病后10日内施行手术,术后4例生存。Gaudiani等总结43例病人的治疗经验,认为病人的左心室功能状态是影响术后早期死亡更为重要的因素,手术前呈现心源性休克者,早期死亡率最高。此外,高龄和心室间隔后部穿破也都使手术死亡率增高。
关于外科治疗的时机,目前的倾向性意见是根据病情,区别对待。一部分病例心室间隔穿破后未产生严重的血流动力学改变,表现为心排血量未明显减少,无心源性休克征象,没有肺静脉压力升高的症状,肾功能良好,尿量未减少,血液生化检查尿素氮和肌酐含量正常者,可严密观察病情,继续内科治疗,延迟到发病3周后手术死亡率降低时进行外科治疗。对于大多数心室间隔穿破病例,由于发病后血流动力学发生急骤改变,循环系统功能迅速恶化,呈现心源性休克,肺静脉压升高,肾功能减退,体液平衡失调等症状时,则必需尽早施行外科手术。虽然心室间隔穿破后早期手术死亡率较高,但只有采取外科治疗,才有可能挽救一部分病人的生命。病情发展到呈现重度休克,影响中枢神经系统,肾或其它内脏功能衰竭时,则应列为外科治疗禁忌证。
心室间隔穿破病情危急需尽早施行手术治疗的病例,宜插入Swan-Ganz飘浮导管,通过测定压力和血氧含量明确诊断后,立即进行主动脉内气囊反搏,暂时改善心脏排血功能,防止病情迅速恶化,并在主动脉内气囊反搏的支持下施行外科手术。
手术操作
心室间隔穿破缝补术需应用体外循环结合低温,并采取多种保护心肌措施。前胸中线切口,纵向锯开胸骨,切开心包,显露心脏,确定心肌和心室间隔梗塞部位。全身肝素化后,于右心房或上、下腔静脉内放入引血导管,升主动脉内插入给血导管,连接于人工心肺机,开始体外循环。用冰生理盐水作
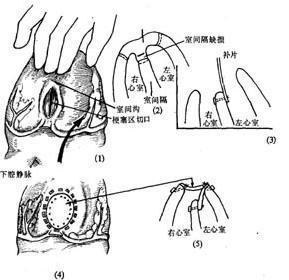
心脏局部深降温,于升主动脉放置阻断钳,在钳子近段升主动脉内注入冷心脏停搏液后即可进行心脏内操作。缝补心肌梗塞后心室间隔穿破应采用左心室切口,而不宜采用缝补先天性心室间隔缺损的右心室切口途径。因为右心室切口不仅心室间隔穿破区域显露不满意,未能妥善纠治左心室心肌梗塞引起的反常活动,或饼存的室壁瘤,而且右心室切口损伤正常的右心室心肌,切断来自右冠状动脉分支的侧支循环,进一步损害左心室心肌血供。Brandt等和David等报道经右心室切口缝补心室间隔穿破的病例,术后38~41%心室水平再度发生左至右分流。心室间隔穿破部位最常见于心室间隔前部靠近心尖区,次之位于心室间隔后部,亦可局限于心尖区。心室间隔穿破部位局限于心尖区者,由于心肌梗塞区域较小,缝补术的操作技术比较简易,手术效果最好。缝补心室间隔后部穿孔操作技术难度最大。
心尖区心室间隔穿破缝补术:经左心室心尖部心肌梗塞区切口进入左心室腔,显露心室间隔穿破部位,切除心室间隔病变区的坏死心肌组织和左、右心室心尖区梗塞的心肌组织。在心室间隔下方左心室面用涤纶织片缝补穿破区。缝线应放置在距离穿破区较远的正常的心室间隔组织处,并在右心室面衬垫小块织片,再缝合左、右心室心尖部切口,切口两侧各衬垫以长条涤纶织片,或用织片缝补心尖部切口。缝合心尖部切口的缝线应穿过缝补心室间隔织片的下部。
心室间隔前部穿破缝补术:在左心室前壁心肌梗塞区中部作与前降支平行的左心室切口,显露心室间隔穿破部位,切除心室间隔和心室壁坏死的心肌组织,然后按心室间隔破口的大小作直接缝合或织片缝补术。破口较小者可将心室间隔破口的后缘用带垫片的间断褥式缝线与左、右心室前壁作直接缝合术,缝针应距破口稍远,贯穿健康的心肌组织。破口较大,直接缝合后缝线张力过大者则需用涤纶织片缝补心室间隔破口,再缝合左心室切口。
心室间隔后部穿破缝补术:心室间隔后部穿孔显露比较困难,操作难度较大。将心脏从心包膜腔托出并抬高后,切开左心室后壁心肌梗塞区,显露心室间隔穿破区,如心室间隔破口较小,则在切除心室间隔和心室壁的坏死心肌组织后,将破口的后缘与膈面右心室壁用带垫片褥式缝线作间断缝合,再缝合左心室切口。破口较大者则心室间隔破口需用涤纶织片缝补,织片覆盖在破口的左心室侧,再用另一块织片缝补左心室切口。需同期施行冠状动脉分流移植术的病例则在开始体外循环之前取出一段备用的大隐静脉。心室间隔破口修补术完成后,先作大隐静脉-冠状动脉分支端侧吻合术。待取除主动脉阻断钳,停止体外循环后,再部分钳夹主动脉壁,作升主动脉-大隐静脉吻合术。
治疗效果
过去心室间隔缺血性穿破外科治疗的早期死亡率达35%左右。近15年来由于采用左心室切口途径和手术前后应用主动脉内气囊反搏支持心脏排血功能,早期手术死亡率已下降到25%以下。术后5年生存率为75~89%,心功能明显改善。术后随诊约10~25%的病人心室水平仍有残余的左至右分流或心室间隔破口缝后再次裂破,分流量较多者需再次施行手术。
相关词条
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。