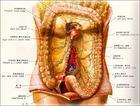
结肠扭转
名称
概述
结肠扭转系指结肠发育异常,如移动结肠,横结肠过长及乙状结肠冗长所引起的一切工作段肠袢沿其系膜长轴旋转而造成的闭袢性肠梗阻。活动性盲肠是盲肠及升结肠的腹膜外部分被较长的系膜代替,与侧腹膜无融合呈游离状,可移动至脊柱附近:分3度:盲肠推至脊柱右缘一度,脊柱前为二度,脊柱左为三度;横结肠或乙状结肠也可因肠管先天性过长,而系膜相对短,形成易扭转因素。
在结肠内容物急骤增加的情况下,尤其突然体位改变或腹压增加时,过长的肠管可沿系膜顺时针或逆时针旋转时,引起机械性肠腔梗阻。一般认为180度为生理性扭转,多为单纯性肠梗阻;如整个肠段扭转至360度,则多为绞窄性肠梗阻。结肠扭转以乙状结肠扭转多见,并且以老年男性较多。盲肠扭转较少见,可发生在任何年龄,以20~40岁发病率较高。横结肠扭转如非粘连引起者,属罕见。
疾病病因
1.有一段较长的可移动的结肠。
2.对应的系膜相对较长。
3.游离肠襻两端的固定点要十分接近。
 一些慢性便秘的病人肠内容物多、积气使肠襻扩张,妊娠和分娩期肠活动增强腹内器官位置变化,先天或后天因素致远端肠管梗阻,腹腔手术史等,这些都是发生结肠扭转的常见因素;其他可以引起本病的疾病还包括肠腔内蛔虫团、肠肿瘤、肠粘连、南美洲锥虫病、硬皮病、肠气囊肿症等,体位姿态的突然改变亦可引起(剧烈的体育运动,如打篮球等常使身体大幅度扭转和甩动)结肠扭转,但这种情况很少见。
一些慢性便秘的病人肠内容物多、积气使肠襻扩张,妊娠和分娩期肠活动增强腹内器官位置变化,先天或后天因素致远端肠管梗阻,腹腔手术史等,这些都是发生结肠扭转的常见因素;其他可以引起本病的疾病还包括肠腔内蛔虫团、肠肿瘤、肠粘连、南美洲锥虫病、硬皮病、肠气囊肿症等,体位姿态的突然改变亦可引起(剧烈的体育运动,如打篮球等常使身体大幅度扭转和甩动)结肠扭转,但这种情况很少见。
盲肠、升结肠或横结肠扭转,青年病人较多,有些是暴饮暴食或者是腹泻后发病,起病急;而乙状结肠扭转老年病人多见,病史较长,多有典型的便秘史及反复发作史,病人对其发作的规律及缓解方式多能较明确描述;而青年病人病史较短,喜运动或活动,常使乙状结肠扭转在不知不觉中缓解,往往没有明确的病史及发病规律。
病理生理
乙状结肠游离度大,肠襻两端固定点相对较近,所以乙状结肠扭转最常见。乙状结肠扭转多为逆时针方向,少数为顺时针方向,乙状结肠扭转多见于老年男性病人,而青年人乙状结肠扭转多见于女性;盲肠扭转多为先天性盲肠及升结肠系膜游离肠襻冗长,当肠蠕动活跃或剧烈活动可使肠襻发生扭转,以系膜为轴常顺时针方向扭转,也偶见逆时针方向扭转;横结肠扭转常与手术粘连有关。
结肠扭转180°~360°为非闭襻性肠梗阻;若扭转360°以上可形成闭襻性肠梗阻。一般情况下结肠扭转360°以下,不容易影响肠管血运和肠腔通畅,大于180°常出现梗阻,超过360°结肠扭转后系膜的血管容易受到挤压造成扭转肠襻静脉回流障碍使肠管水肿,腹腔内会有血性渗出液,继而动脉血运不畅导致缺血,甚至坏死,扭转的程度越大造成缺血坏死的机会越多。另外,闭襻性梗阻肠内积气、积液、压力增高也会影响血运,因而闭襻性结肠扭转梗阻往往容易发生肠绞窄,有些病人可因肠坏死出现严重感染乃至休克等,要特别注意发生肠系膜血液循环障碍后短时间内即可出现肠坏死以及严重感染和休克表现。
流行病学
诊断
对有腹痛、腹胀、便秘症状,结合病因和病史初步判断结肠扭转并不困难。结肠扭转常伴有恶心、呕吐,查体有腹胀表现,腹部压痛以及腹部不对称肠积气包块、肠鸣音亢进、体温升高、腹膜炎体征、休克等,再结合相关的辅助检查一般可以作出结肠扭转诊断。
并发症
临床表现
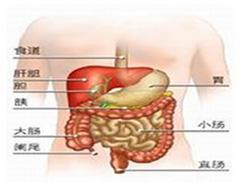 盲肠扭转是移动盲肠的并发征,表现右侧腹部急性绞痛,伴呕吐、腹胀、不排气、排便等典型肠梗阻症状。常可在右中腹部或上腹触及压痛性肿块,腹部叩诊呈鼓音,可有不同程度的腹膜刺激征。横结肠扭转,多为功能性,表现为上腹部急性腹痛,待排气排便后好转。而粘连引起的扭转,多为腹部炎症或手术引起,症状为中上腹部绞痛,伴恶心、呕吐及便秘,并可在中上腹部扪及胀大肠管并有压痛。
盲肠扭转是移动盲肠的并发征,表现右侧腹部急性绞痛,伴呕吐、腹胀、不排气、排便等典型肠梗阻症状。常可在右中腹部或上腹触及压痛性肿块,腹部叩诊呈鼓音,可有不同程度的腹膜刺激征。横结肠扭转,多为功能性,表现为上腹部急性腹痛,待排气排便后好转。而粘连引起的扭转,多为腹部炎症或手术引起,症状为中上腹部绞痛,伴恶心、呕吐及便秘,并可在中上腹部扪及胀大肠管并有压痛。
乙状结肠扭转,患者过去有多次左下腹部疼痛,排气排便后好转或有多年习惯性便秘的病史。急性发作时,左下腹绞痛伴恶心、呕吐,左下腹部可触及膨胀的肠袢,并有轻压痛,可有腹膜刺激征,叩诊为鼓音。
辅助检查
1.X线检查
腹部平片,盲肠扭转时腹部平片可见右下腹部有充气或含液气平面的巨大肠袢,钡灌肠显示横结肠梗阻;乙状结肠扭转X线片上可见单个胀大的双袢肠曲,自盆腔延至左膈下,占绝大部分或“鸟嘴”形。低压盐水灌肠也有助于诊断,若灌入液体尚不足500ml不能再灌入(正常可灌入3000~4000ml),即可证明梗阻在乙状结肠。
在扭转的相关梗阻部位可见有狭窄,如扭转无绞窄可借结肠镜将扭转复位(注意不能注气过多,以防增加闭袢肠管内的压力),但如有腹膜刺激征,疑肠绞窄时,切不可行内镜检查。
鉴别诊断
1.结肠癌
盲肠、横结肠及乙状结肠或直肠癌都有可能表现低位肠梗阻,但病史都较长,往往无突然腹痛史。结肠癌的肿块坚硬,边界清楚。而结肠扭转则是膨胀的肠管,触诊时质地较软,边界不清,较易区别。当然钡剂灌肠可以确诊。
2.结肠套迭
回肠套入盲肠多见,且可延至乙状结肠,发病急,呈低位肠梗阻的表现,多发生在5~6月的幼儿,症状为阵发性哭闹、恶心、呕吐,有果酱样大便,触诊右下腹部空虚,右上腹部腊肠样肿块。钡剂灌肠可见钡剂呈杯口状阴影即可诊断。成人慢性肠套迭,多为肿瘤引起,较少见,显然都易与结肠扭转相鉴别。
治疗
一般治疗
2.输液纠正水电解质平衡紊乱。
3.给抗生素预防感染。
非手术治疗
1.对结肠扭转早期,可试行纤维结肠镜复位,尤其乙状结肠扭转成功率较高。
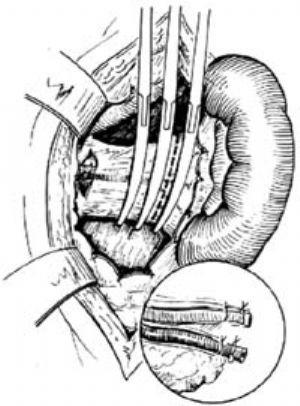 2.乙状结肠扭转早期,可在明视下把结肠镜插入到梗阻处,一般距肛门15~25cm,该处的粘膜如无坏死和溃疡,可通过乙状结肠镜,插入约60cm的肛管,注意插入时不应用暴力,以免穿破肠壁。肛管穿过梗阻部位后,常有稀便和气体猛力冲出,患者立即感到异常轻松,为复位的标志。为防止复发可保留肛管2~3日。
2.乙状结肠扭转早期,可在明视下把结肠镜插入到梗阻处,一般距肛门15~25cm,该处的粘膜如无坏死和溃疡,可通过乙状结肠镜,插入约60cm的肛管,注意插入时不应用暴力,以免穿破肠壁。肛管穿过梗阻部位后,常有稀便和气体猛力冲出,患者立即感到异常轻松,为复位的标志。为防止复发可保留肛管2~3日。
手术治疗
盲肠扭转如非手术治疗无效,或有可疑绞窄,应尽早剖腹探查。探查扭转的盲肠(连同升结肠及末端回肠),如无坏死,按扭转的相反方向复位。然后,切开盲肠外侧后腹膜,将其前缘与盲肠外侧结肠带间断缝合3~5针。如盲肠扩张明显,先从两条结肠带起始端,间断浆肌层缝合3~4针,使盲肠腔缩窄,再与外侧后腹膜缝合固定盲肠。如让肠有绞窄坏死,应行右半结肠切除,回横结肠吻合术。若腹腔渗液较多,必须行腹腔冲洗并行橡皮管引流,以减轻全身中毒症状;手术后还需大量抗生素治疗。
横结肠扭转的处理原则是若单纯机械扭转,可分离粘连后复位。如有坏死,则行坏死肠管切除,横结肠对端吻合术及必要的腹腔引流术。
乙状结肠扭转,若可疑肠绞窄或乙状结肠镜发现扭转梗阻的肠粘膜坏死和溃疡,则应及时手术治疗。剖腹探查时,如肠管无坏死则行扭转复位,肛门排气。肠管扭转坏死,则视病情及腹膜炎的程度,切除坏死肠段行近端结肠造瘘,远端封闭或近远端肠吻合。如多次复发的乙状结肠扭转,应择期手术切除过长的肠管一期吻合。
注意事项
非手术治疗失败或可以有肠坏死都应该积极采取手术治疗,有的病人反复出现乙状梗阻,一经诊断也可立即手术治疗。手术中要根据肠管和腹腔污染情况采取不同的手术方式。
(1)如果手术复位后肠管血运好,可以将游离肠襻固定缝合,比如乙状结肠腹壁固定术、乙状结肠系膜固定术、乙状结肠横结肠固定术、乙状结肠降结肠折叠侧腹膜外固定术以及盲肠侧腹壁固定术等。这些手术并发症少,操作简单,术前或术中都能经直肠肛门减压,能明显降低复发率。
(2)当发现结肠有坏死或穿孔,而且腹腔污染严重,或病人不能耐受长时间手术,可将坏死肠段切除后行近端造口,远端封闭置于造瘘切口下,待二期手术吻合。该手术可以减少因吻合口瘘带来的腹腔感染。
(3)术中切除坏死肠段后,如果腹腔污染轻,肠管不严重,可以行一期吻合,但发生肠瘘时死亡率会升高。有的学者在无肠坏死的情况下实施了肠切除肠吻合术,认为死亡率不高,而且无复发。近来有人借助于行小切口乙状结肠一期切除吻合,创伤小,恢复快,随访无复发。
术中要注意对坏死肠段的切除不必先复位,以免毒素及细菌入血。逆行静脉血栓可使未扭转肠管发生坏死,术中切除要彻底。对于巨结肠合并乙状结肠扭转最好切除全部扩张的结肠,因单纯乙状结肠襻切除复发率高。结肠扭转无论非手术治疗或手术治疗都应按照的治疗原则,加强全身支持治疗,禁食、胃肠减压、抗炎和抗治疗。注意密切观察,有时病情变化很快;手术要及时,准备要充分;要注意并发症的发生,并积极地进行治疗。
预后
预防
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。