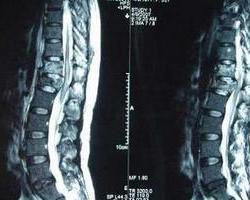
胸椎椎管狭窄症
症状体征
1.一般症状 胸椎椎管狭窄症的发病年龄多在中年,好发部位为下胸椎,主要位于胸7~11 节段,但在上胸段,甚至胸1、2 段亦可遇到。
本病发展缓慢,起初多表现为下肢麻木、无力、发凉、僵硬及不灵活。双侧下肢可同时发病,也可一侧下肢先出现症状,然后累及另一侧下肢。约半数患者有间歇性跛行,行走一段距离后症状加重,需弯腰或蹲下休息片刻方能再走。较重者站立及行走不稳,需持双拐或扶墙行走。严重者截瘫。患者胸腹部有束紧感或束带感,胸闷、腹胀,如病变平面高而严重者有呼吸困难。半数患者有腰背痛,有的时间长达数年,但仅有1/4 的患者伴腿痛,且疼痛多不严重。大小便功能障碍出现较晚,主要为解大小便无力,尿失禁少见。患者一旦发病,多呈进行性加重,缓解期少而短。病情发展速度快慢不一,快者数月即发生截瘫。
2.体检所见 物理检查可发现多数患者呈痉挛步态,行走缓慢。脊柱多无畸形,偶有轻度驼背、侧弯。下肢肌张力增高,肌力减弱。膝及踝阵挛反射亢进,髌阵挛和踝阵挛阳性。巴宾斯基(Babinski)征、欧本汉姆(Oppenheim)征、戈登(Gordon)征、查多克(Chaddock)征阳性。如椎管狭窄平面很低,同时有胸腰椎椎管狭窄或伴有神经根损害时,则可表现为软瘫,即肌张力低,病理反射阴性;腹壁反射及提睾反射减弱或消失;胸部及下肢感觉减退或消失。胸部皮肤的感觉节段性分布明显,准确的定位检查有助于确定椎管狭窄的上界。部分患者胸椎压痛明显,压痛范围较大,有棘突叩击痛并有放射痛。伴有腿痛者直腿抬高受限。
3.胸椎椎管狭窄症的临床分型 根据胸椎椎管狭窄症的病理,包括狭窄的不同平面范围以及压迫的不同主要来自方向,对其的治疗方法也不相同。为了指导治疗,选择正确的治疗方法,有必要对胸椎椎管狭窄症进行临床分型。
(1)单椎关节型:椎管狭窄病理改变限于1 个椎间及关节突关节,截瘫平面、X 线关节突肥大等表现、脊髓造影、CT 检查等改变,均在此同一平面。本型约占胸椎椎管狭窄症病例的1/3。
(2)多椎关节型:胸椎椎管狭窄病理改变累及连续的多个椎节,其中以5~7个椎节居多,占全组病例的1/3。此组病例的临床截瘫平面多在狭窄段的上界,脊髓造影呈完全梗阻者多在狭窄段的下界,在不全梗阻者则显示多椎节狭窄,而狭窄段全长椎节数的确定。主要根据X 线侧位片上关节突肥大增生突入椎管的椎节数,或以造影完全梗阻处为下界,以截瘫平面为上界计算其椎节数。CT 及MRI检查虽可显示狭窄段,但价格昂贵。
(3)跳跃型:本组中仅1 例,其上胸椎有3 个椎节狭窄,中间2 个椎节无狭窄,下胸又有3 个椎节狭窄,即胸2~4 和胸8 狭窄,都在胸椎。截瘫平面在上胸椎者,为不完全瘫痪;下段狭窄较严重,截瘫也较重,脊髓造影显示不完全梗阻。椎管狭窄全长的决定由于上胸椎X 线片照的不够清晰而主要依据CT 检查。从手术减压情况看,上胸椎CT 检查有假象,其显示的狭窄比实际更窄,系投照角度倾斜所致。
此外,尚有部分病例合并有胸
诊断检查
诊断:本病的诊断并不很困难,在接诊下肢截瘫患者时,应想到胸椎椎管狭窄症。诊断本症主要依据下列各点:
1.一般症状 患者多为中年人,发病前无明确原因逐渐出现下肢麻木、无力、僵硬不灵活等早期瘫痪症状,呈慢性进行性,可因轻度外伤而加重。
2.清晰的X 线片 显示胸椎退变、增生。应特别注意侧位片上有无关节突起增生、肥大、突入椎管,侧位断层片上有无胸椎黄韧带骨化(OYL)和(或)胸椎后纵韧带骨化(OPLL)。并排除脊椎的外伤及破坏性病变。
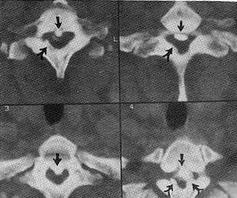
3.CT 检查 可见关节突关节肥大向椎管内突出,椎弓根短,OYL 或OPLL 致椎管狭窄。
4.MRI 检查 显示椎管狭窄、脊髓受压征。
5.脊髓造影 呈不完全梗阻或完全梗阻。不完全梗阻者呈节段性狭窄改变,压迫来自后方肥大的关节突和(或)OYL,或前方骨化的后纵韧带。
实验室检查:其他如血细胞沉降率、类风湿因子、血清碱性磷酸酶、血钙、血磷、氟化物检查正常,这些检查有鉴别诊断意义。应常规检查血糖、尿糖,因后纵韧带骨化患者有时合并糖尿病,未经治疗会增加手术的危险性。
其他辅助检查:
1.胸椎X 线检查 X 线平片上可显示不同程度的退变性征象,其范围大小不一。椎体骨质增生可以很广泛,亦可仅1~2 节;椎弓根短而厚;后关节大多显示增生肥大、内聚、上关节突前倾;椎板增厚,椎板间隙变窄。有时后关节间隙及椎板间隙模糊不清,密度增高。部分平片显示椎间隙变窄,少数病例有前纵韧带骨化、椎间盘钙化、椎管内钙化影或椎管内游离体。其中侧位片上可发现肥大增生的关节突突入椎管,这是诊断本症的重要依据。
X 线平片上较为突出的另一征象为黄韧带骨化和后纵韧带骨化。在正位片上显示椎板间隙变窄或模糊不清、密度增加。侧位片,特别是断层片可显示椎板间隙平面由椎管后壁形成向椎管内占位的三角形骨影,轻者呈钝角,由上、下椎板向中间骨化,中间密度较低;重者近似等边三角形,密度高,接近关节的密度。数节段黄韧带骨化时,椎管后壁呈大锯齿状,“锯齿”尖端与椎间隙相对,椎管在此处狭窄严重。约半数患者的X 线平片有后纵韧带骨化征象,椎间隙与椎体后缘有纵行带影突入椎管。黄韧带和后纵韧带骨化可发生于各节段胸椎,但越向下,其发生率越高,且病变程度也越重。
此外,个别患者的X 线片上可显示脊椎畸形,包括圆背畸形、脊髓分节不全、脊椎隐裂、棘突分叉及侧弯畸形等。颈椎及腰椎X 线片上有时也有退行性变征象,以及后纵韧带、黄韧带、项韧带或前纵韧带等的骨化征。
2.CT 检查 CT 检查对本病的诊断与定位至关重要,但定位要准确,范围要适当,否则易漏诊。CT 检查可清晰显示胸椎椎管狭窄的程度和椎管各壁的改变。椎体后壁增生、后纵韧带骨化、椎弓根变短、椎板增厚、黄韧带增厚及骨化等,均可使椎管矢状径变小;椎弓根增厚内聚使横径变短;后关节突增生肥大及关节囊增厚、骨化使椎管呈三角形或三叶草形。但在检查中应避免造成假象,CT 扫描应与椎管长轴成垂直角度,尤其是对多节段扫描时,如与椎管长轴不成垂直而稍有倾斜,则显示的椎管矢状径较实际情况更为狭窄。
3.其他检查
(1)奎肯试验及化验检查:腰椎穿刺时可先做奎氏试验,多数呈不完全性梗阻或完全梗阻,小部分患者无梗阻。脑脊液检查,蛋白含量多数升高,细胞计数偶有增多,葡萄糖和氯化物含量正常,细胞学检查无异常。本项检查大多与脊髓造影同时进行。
(2)脊髓造影:脊髓造影可确定狭窄的部位及范围,为手术治疗提供比较可靠的资料。常选用腰椎穿刺逆行造影,头低足高位观察造影剂的流动情况。完全梗阻时只能显示椎管狭窄的下界,正位片上常呈毛刷状,或造影剂从一侧或两侧上升短距离后完全梗阻;侧位片上呈鸟嘴状,常能显示主要压迫来自后方或前方。不完全梗阻时可显示狭窄的全程,受压部位呈节段状性充盈缺损。症状较轻或一侧下肢症状重者,正、侧位观察或摄片难以发现病变时,从左、右前斜位或左、右后斜位水平观察或投照可显示后外侧或前外侧充盈缺损,即病变部位。小脑延髓池穿刺亦可酌情选用。
(3)磁共振检查:这是一种无损害性检查,现有取代脊髓造影的趋势。其显示脊髓信号清晰,可观察脊髓是否受压及有无内部改变,以便与脊髓内部病变或肿瘤相鉴别。胸椎椎管狭窄在MRI 上的改变为:纵切面成像可见后纵韧带骨化、黄韧带骨化以及脊髓前后间隙缩小甚至消失,在有椎间盘突出者,还可显示突出部位压迫脊髓;横切面成像则可见关节突起肥大增生与黄韧带增厚等,但不如CT 检查清晰。
(4)大脑皮质诱发电位(CEP)检查:采用刺激双下肢胫后神经或腓总神经,头皮接收。在不完全截瘫或完全截瘫病例,CEP 均有改变,波幅峰值下降以至消失,潜伏期延长。椎板减压术后,CEP 出现波峰的恢复,截瘫明显好转。因此,CEP不但可以用于术前检查脊髓损害情况,且术后CEP 波峰的出现,预示脊髓能较好恢复。
治疗方案
1.胸椎椎管狭窄症的基本治疗原则 胸椎椎管狭窄至今尚无有效的非手术疗法,因此,对症状明显、已影响生活工作者,大多数学者认为手术减压是解除压迫恢复脊髓功能的惟一有效方法。因此,诊断一经确立,即应尽早手术治疗,特别是对脊髓损害发展较快者更需及早手术;一旦脊髓出现变性,则后果不佳,且易造成完全瘫痪。
2.治疗胸椎椎管狭窄症的术式简介 本病常用的术式为胸椎后路全椎板切除减压术,可直接解除椎管后壁的压迫,减压后脊髓轻度后移,间接缓解前壁的压迫;减压范围可按需要向上下延长,在直视下手术操作较方便和安全;对合并有旁侧型椎间盘突出者可同时摘除髓核。但本手术易引起脊髓损伤,甚至出现完全性截瘫,因此,在操作上一定要小心,切忌误伤。
3.胸椎椎板切除及椎管扩大减压术
(1)麻醉与体位:
①麻醉:可选用局部浸润麻醉或全身麻醉。
②手术体位:可用俯卧位或侧卧位。俯卧位较为常用,卧时姿势为头部略低,髋关节稍屈,使骶部位于较高的平面,以减少切开脊膜后脑脊液流失。在上胸部和骨盆下各放柔软有弹性的垫枕一个,以保证腹部的自由呼吸运动。在踝部亦放垫枕一个,使膝部微屈,避免膝部发生过伸性损伤。
侧卧位一般取右侧位。患者上肢前伸,右腋下(右侧卧)放一垫枕,使右臂架空,免受压迫,右腿伸直,左腿髋关节稍屈曲。此体位的优点是术野引流较好,血液和脑脊液能自行流出;缺点是脊椎不易放直,因而手术切口常易偏离中线。
(2)手术步骤:
①切口:沿背部中线棘突做直线切口,其位置以病变为中心,其范围视病变的大小、定位的准确程度和患者的肥胖程度而定。通常至少应包括损害上下各一个椎体。在肥胖患者,切口应适当扩大。
 ②显露椎板:切开皮肤和皮下脂肪,直至棘上韧带。这时助手应紧压切口两旁,控制出血。止血后,将切口向两侧牵开,然后将椎旁肌肉与棘突、椎板分离。由于在椎旁肌肉与脊椎骨骼之间有静脉丛,损伤后止血麻烦,故分离肌肉时应紧贴骨骼施行。先将棘上韧带中线切开,直至棘突,然后用骨衣剥离器将切开的棘上韧带自棘突向两旁剥离,再沿棘突向深处剥离。如觉棘上韧带不易从棘突上剥离,可紧挨棘突尖端在其两旁将腰背筋膜切开。这时往往有血管(肋间动脉的末梢分支)切断,应即电烙止血。棘突两侧为背棘肌、多裂肌、棘间肌及其肌腱,将之与棘突和椎板分离。分离范围向两侧直至横突根部,将关节突暴露。肌肉自棘突椎板剥离后常有出血,可用热盐水纱布塞入肌肉与骨骼之间压迫止血。如有较大的动脉出血则不能用此法止住,可在下一步牵开肌肉时用电烙止血。此出血血管大多为肋间动脉的背侧支,位于上下两个横突之间。填塞的纱布应较大,并使每块塞入伤口后都有一小段露出于伤口之外,以免将之遗忘在伤口中。这种剥离椎旁肌的过程按脊椎逐个先在一侧施行,然后再在对侧施行。两侧均剥离后,取出填塞的纱布。用椎板切除固定牵开器将肌肉向两侧牵开。这时,由于在两侧肌肉中间有棘突阻挡,放置牵开器时常有困难,可暂做初步牵引,等棘突切除后再重新妥为放置。
②显露椎板:切开皮肤和皮下脂肪,直至棘上韧带。这时助手应紧压切口两旁,控制出血。止血后,将切口向两侧牵开,然后将椎旁肌肉与棘突、椎板分离。由于在椎旁肌肉与脊椎骨骼之间有静脉丛,损伤后止血麻烦,故分离肌肉时应紧贴骨骼施行。先将棘上韧带中线切开,直至棘突,然后用骨衣剥离器将切开的棘上韧带自棘突向两旁剥离,再沿棘突向深处剥离。如觉棘上韧带不易从棘突上剥离,可紧挨棘突尖端在其两旁将腰背筋膜切开。这时往往有血管(肋间动脉的末梢分支)切断,应即电烙止血。棘突两侧为背棘肌、多裂肌、棘间肌及其肌腱,将之与棘突和椎板分离。分离范围向两侧直至横突根部,将关节突暴露。肌肉自棘突椎板剥离后常有出血,可用热盐水纱布塞入肌肉与骨骼之间压迫止血。如有较大的动脉出血则不能用此法止住,可在下一步牵开肌肉时用电烙止血。此出血血管大多为肋间动脉的背侧支,位于上下两个横突之间。填塞的纱布应较大,并使每块塞入伤口后都有一小段露出于伤口之外,以免将之遗忘在伤口中。这种剥离椎旁肌的过程按脊椎逐个先在一侧施行,然后再在对侧施行。两侧均剥离后,取出填塞的纱布。用椎板切除固定牵开器将肌肉向两侧牵开。这时,由于在两侧肌肉中间有棘突阻挡,放置牵开器时常有困难,可暂做初步牵引,等棘突切除后再重新妥为放置。
③切除棘突:由于胸椎棘突向下倾斜,所以棘突的上端切除范围应比椎板多一个。切除过程自手术野下端开始,先将最下方的一个棘突下面的棘间韧带用刀切断,然后用骨剪或大型咬骨钳将棘突咬去,直至椎板;或是将棘突于根部凿断,之后调整牵开自动拉钩,将棘突向一侧牵开,充分显露椎板及小关节。
④椎板切除:棘突切除后,位于相邻椎板间的黄韧带暴露。后者的附丽点是:从上方一个椎板的腹面中点,向下跨过椎板间隙,到达下方一个椎板的上缘。椎板切除自黄韧带开始。由于胸椎椎板呈鳞片样排列,上方一个椎板的下缘覆盖着下方一个椎板的上缘,故椎板切除自下方向上施行。先用刀将黄韧带横向切开,直至硬脊膜外脂肪(注意勿损伤脊管内组织)。然后用特制的薄型椎板咬骨钳伸入韧带切口,将黄韧带和椎板分小块咬去。先用小咬骨钳(双动式最为好用)切除椎板的中央部分,宽1cm。再用第1 颈椎咬骨钳向两旁将椎板切除范围扩大,直至关节突的内侧边缘。通常不必超过后关节突就能获得良好的手术显露,这样就不致影响脊柱的稳定性。但在胸段切除一两个关节突一般不致严重影响稳定性。因此,视手术减压要求,可以考虑将一两个关节突切除。切除椎板时应注意手术器械勿伸入椎管内太多,以免损伤脊髓。椎板切除后常有较多出血来自硬脊膜外静脉丛和骨骼,可用骨蜡、吸收性明胶海绵填塞止血。
⑤椎管探查:止血完毕后,进行硬脊膜外探查。探查内容包括硬脊膜外脂肪的多少。有无肿块,有无骨质破坏或缺损等。
⑥扩大椎管内径:如果硬膜外脂肪存在,则沿中线将之分开,然后推向两旁,将硬脊膜暴露。为了减少伤口渗血,使手术野保持清洁,可用棉片将骨切口覆盖。棉片应按照一定习惯安放整齐,切勿随意乱塞,以免遗落于伤口中。这时可检查硬脊膜的情况,注意其色泽、张力和有无搏动。检查完毕后,用细导尿管沿硬膜表面向上、向下轻轻探入5cm,以判定减压是否彻底。将伤口用盐水冲洗干净。
⑦蛛网膜下隙探查:将硬脊膜沿中线纵向切开。先用脑膜钩将之钩起,然后切割。不用脑膜钩者,也可在切口两旁先穿贯几针牵拉缝线,然后在缝线间切开。在这一阶段,最好勿损伤蛛网膜,以免脑脊液源源流出,影响手术操作。硬脊膜切开一小口后,用有槽探针伸入硬脊膜下隙,沿控针槽将脊膜用小尖刀切开。硬膜切开后沿切口用细号针线做牵引缝结(如果切开脊膜前未曾缝好的话)。用蚊式钳将缝线外端夹住,借钳的重量将硬膜切口向两旁牵开。在切开硬脊膜前,伤口应彻底止血。血液流入硬脊膜下和蛛网膜下隙后,一方面影响手术操作,同时也能引起术后的无菌性脑膜炎和蛛网膜粘连。
脊膜切开后暴露脊髓,于是进行硬脊膜内探查。先检查硬脊膜内表面的颜色、光泽,硬脊膜的厚度,以及有无肿物形成;再检查蛛网膜的厚度、颜色、光泽,与硬脊膜和脊髓有无粘连,以及蛛网膜下隙有无肿物、出血或囊肿形成;然后检查脊髓的大小、颜色、光泽、质地以及表面的血管分布是否正常等。检查的项目很多,随病因的不同而异,个别病症的特殊检查内容,将在下文中提及。
要探查脊髓的前方时,可将之向一旁牵开或向一侧旋转。牵开时可用小号脑压板或剥离子,动作要轻,并需衬以棉片,注意勿损伤脊髓。旋转脊髓时一般都是利用齿状韧带进行牵拉。先在上下两个神经根间将齿状韧带找出,然后在硬脑膜下或蛛网膜下用蚊式钳将之夹住。切断韧带的硬脊膜黏着点,拉动蚊式钳,就可将脊髓转动。通常在胸段可将脊髓旋转75°左右。切不可拉扯神经根转动脊髓,因这样将引起剧痛和造成神经根与脊髓损伤。
⑧闭合切口:手术操作结束后,需用温盐水将硬脊膜下隙和蛛网膜下隙冲洗干净,以便不使血液或血块存留。缝合伤口时,对蛛网膜不做处理。如需做脊髓减压,对硬脊膜亦不予缝合。这时,脊膜外的止血工作应极严密,因术后如有血肿形成,将直接压迫脊髓,引起严重后果。在缝合肌肉时,为避免血液流入硬脊膜内,可暂用棉片将脊膜切口覆盖,等肌肉即将缝合时取出(注意不要忘记!)。肌肉上的止血工作最好在切除棘突之后、牵开肌肉之前做好,以减少缝合阶段的麻烦。
对一般病例,亦可将硬脊膜用丝线连续或间断缝合。以保持蛛网膜下隙通畅为基本要求。肌肉应缝合2~3 层,这些缝结还兼有止血作用。然后,将深筋膜、皮下脂肪组织和皮肤分层缝合。为使伤口愈合较佳,减少脑脊液瘘的形成机会,每缝合一层组织时,应将缝线穿过下面一层组织,使上下两层组织互相吻合。如手术在上胸段,则切口刚巧在两肩胛骨之间。肩胛骨随同上肢运动时,能将切口牵张,因此缝合这一切口时应特别结实。术后忌做上肢的拥抱动作,以免伤口因牵张过度而发生崩裂。在硬脊膜紧密缝合者,可在硬脊膜外放置橡皮片引流(12~24h)。对硬脊膜敞开减压或有缺失不能紧密缝合者,以不做引流为宜,以免形成脑脊液漏。
预防及预后
预后:及早手术恢复尚佳,一旦脊髓出现变性,预后不佳。
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。