神经性关节病
定义
发病原因
因中枢或周围神经性疾病导致患者失去关节深部感觉,不能自觉调整肢体的位置,使关节经常遭受比正常大得多的冲击、震荡和扭转性损伤引起的。同时,由于神经营养障碍,破损的软骨面、骨端骨和韧带不能有效修复,导致新骨形成杂乱无章,有时反而骨端碎裂吸收、关节迅速破坏、出现关节囊和韧带松弛等,在感觉神经损伤的同时,有关交感神经亦可丧失功能,引起其支配区域的血管扩张、充血和破骨细胞活性增强,进而导致骨吸收、融解和碎裂。上述因素联合作用,最终导致关节半脱位或完全脱位,甚至整个关节完全破坏。
临床表现
神经性关节病关节逐渐肿大、不稳、积液,关节可抽出血样液体。肿胀关节多无疼痛或仅轻微胀痛,关节功能受限不明显。关节疼痛和功能受限与关节肿胀破坏不一致为本病之特点。晚期关节破坏进一步发展,可导致病理性骨折或病理性关节脱位。
辅助检查
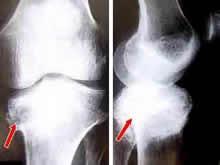
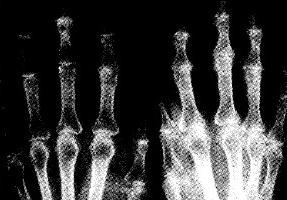
1.X线检查
通常将本病的X线表现分为三型,即吸收型、增生型、混合型。X线上早期可见关节的退行性改变,关节面轻度硬化、侵袭及破坏。病变晚期受累骨的关节端硬化更明显,伴骨质增生、破坏,骨膜反应,关节畸形,关节面不规则、塌陷,关节间隙变窄,关节脱位或半脱位。关节周围软组织肿胀,软组织内不规则钙化斑或碎骨片。关节严重破坏与患者较轻的疼痛、功能障碍极不相符是本病的临床特点。X线可显示神经性关节病的基本特征,但X线无法确定关节腔积液的具体范围和积液量,无法区分关节积液和软组织肿胀引起的软组织密度增高,有时无法区分游离骨块是在关节腔还是关节周围软组织内。
2.CT检查
由于CT具有高分辨率的优点,能更好的显示病灶的结构、骨质破坏和临近软组织的情况。可区分X线所显示的游离体是位于关节腔还是软组织内。对于平片不能诊断或难于确定病变范围的病例,CT可作为重要的检查手段加以利用。
3.MRI检查
骨骼肌肉系统的MRI图像具有良好的天然对比,MRI能清晰显示解剖形态和提供生化、病理等方面的信息。骨组织于MRI上呈极低信号,但在骨髓组织和骨外软组织的衬托下仍可清晰显示其形态和结构。MRI对骨和软组织的钙化和骨化不敏感,难于显示较细小或淡薄的钙化和骨化,有时要参考平片和CT。对于神经性关节病的诊断,MRI有助于确定病变的范围和程度,是对X线和CT的必要补充。
病症诊断
神经性关节病早期表现常与骨关节炎相混淆。一般有些疼痛,渗出明显(常为出血性),关节不全脱位和不稳定等。此期病人有时会出现急性关节脱位。神经源性关节病远比骨关节病进展迅速。从出现神经病变到发生关节病变之间可以有很长一段时间,然而关节病变一旦发生即会迅速发展,在几个月内造成整个关节彻底破坏。
严重的神经源性关节病,可有明显的肥大或破坏性改变,或者两种病变同时存在。疼痛往往缺乏或不太剧烈,不如根据关节破坏程度所预料的那样严重。但是如果病情迅速发展,关节周围出现骨折或有张力较大的血肿时,疼痛剧烈。骨的过度生长和滑膜液大量渗出导致关节肿胀。移位性骨折,关节表面破坏后的脱位,韧带松弛和肌肉张力减退等,可造成关节畸形。骨折与骨的化生将使许多游离体(如软骨或骨的碎片)脱落进入关节,导致关节面粗糙,产生摩擦,常常听到的骨摩擦音往往令周围人更为不快。用手触摸关节时,感觉好像是"装有几块骨头的袋子"。
虽然大多数关节都可受累,但膝关节受累约相当于所有其他关节发病的总和。受累关节的分布情况主要决定于原发病。运动性共济失调时累及膝关节,髋关节,糖尿病时累及足部关节;脊髓空洞症最常累及上肢关节,尤其是肘关节和肩关节。常常为单关节受累,(除足部小关节外)很少超过二个或三个关节,并呈不对称分布。
患有相应神经病的患者同时发生了破坏性但却相对无痛的关节病,应该考虑到本病。一般从神经病变发生到出现关节病之间常可隔数年。
X线所见为伴有滑膜渗出的关节膨大和关节面不全脱位。通常能见到骨端硬化,但在晚期破坏性病变中也可能看不到。骨骼畸形,并在邻近皮质的地方有明显的新骨形成。这种新骨形成开始发生在关节囊内,然后常常向上扩展到长骨骨干。软组织偶可出现骨化和钙化现象,然而这种现象可能是暂时的,甚至软组织广泛钙化在随后拍摄的X线照片上也可能消失。关节边缘可见到形状不规则的巨大骨赘,脱落后形成大量关节内游离体,此为本病特征性改变。脊柱受累的X线表现(即特征性的“鹦鹉嘴”样骨赘),就是在缺乏局部临床症候的情况下也十分常见。
并发症有化脓性关节炎和毗邻组织结构受压(如血管,神经或脊髓)。当出现周身不适,发热等用局部体征难以解释的全身症状时,即应抽取滑膜液进行培养。
鉴别诊断
1、膝关节骨内囊肿:这是以软骨下X线透亮区,出现骨内囊腔变为特征。这种病损好发于中年人,临床症状轻微,无损伤病史,X线往往在长股骨骺部位或扁平骨、关节软骨面下区域出现囊腔变,往往孤立性,囊腔边缘清晰,病损边缘有硬化骨,特别是在关节非负重区更为明显。病理特征表现为单房性或多房性囊腔结构,腔内含有白色或黄色胶状物质,边缘有纤维组织衬垫所包裹。骨内囊肿的特点,包括囊腔好发在关节的非负重区,囊腔往往单发,病灶范围较大,相对症状较轻,具有较正常的关节活动等,可与退行性骨关节病相鉴别。
2、类风湿性关节炎:病损关节周围骨质稀疏,关节间隙弥漫狭窄,软骨下散在性、多发性的小囊腔透亮阴影,以关节滑膜受侵犯为主,这是类风湿性关节炎的特征性表现。
3、强直性脊柱炎、牛皮廯关节炎、血清阴性脊柱关节病可见到骨增生,但在关节边缘往往不清晰,常常表现为关节内骨性连接,骨强直为特征。这些病种早期阶段,病损往往侵蚀关节边缘,关节间隙狭窄往往均匀,而且以韧带钙化、骨化为其特征。
5、骨坏死
并发症
本病的最大特点是关节破坏的程度与疼痛不成正比,病人发病后常常因无疼或轻微疼痛而延误就诊时间,造成关节的进一步破坏。后期,由于关节神经营养性差而易造成骨质疏松,负重关节极易出现粉碎性骨折,且疼觉欠敏感。
治疗方法
1.保守治疗
2.对症治疗
消炎镇痛类药可用于疼痛剧烈时,但这类药物要用量小宜长期使用,以免加速关节破坏。关节腔内注射激素类药物不推荐多次使用,该类药物有较明显的减轻炎症作用,使症状缓解,因而患者关节活动增加,加速了关节的磨损破坏。
3.病因治疗
4.关节病治疗
无特异治疗方法,预后随疾病严重程度和对外科手术治疗的反应性不同而不同。治疗原则是减少负重,保护和稳定关节。标准治疗策略包括抬高患肢和关节制动,上肢关节受累应减少投掷、挥舞等动作,下肢受累则应尽量减少站立时间和行走路程,行走时应扶拐杖,以防关节扭伤。对不稳定关节可用支架保护,对足受累者使用矫形器和关节保护设备相当有效。累及足、踝关节的糖尿病神经病变采用“限制步行器”,可有效控制肢体水肿,防止关节畸形。
5.手术治疗
目前仍以关节清理术和关节融合术为主,术后特别注意放置有效的负压吸引,同时应注意术后活动时间要晚,避免参加重体力劳动。一般认为,神经性关节病为关节置换手术的禁忌证,其原因可能是关节失去有效的神经支配,营养差,骨质结构不良,容易造成植入物松动而失败。
外科治疗如关节固定术或关节成形术可减轻疼痛,关节本体感觉通路完整的膝病变可行膝关节融合术,脊柱受累可行脊柱融合术,该术对足、膝受累也有益处,但须避免骨不连和再次发生骨折。外生骨疣切除术可部分恢复运动功能,并减少关节疼痛,尤其适用于站立不稳或严重畸形患者。由于假体置入失败率极高,传统认为全关节置换术对本病患者风险太大,但随着技术的提高,对部分患者选择地行全关节置换术可获良效。手术指征包括难治性疼痛和轻度神经病变。通过大量骨植入以纠正严重骨丢失和仔细地修补韧带,可提高手术疗效。罕见情况下,对感染、进行性溃疡、关节破坏严重病例可考虑截肢。
保护措施
病前预防
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。
上一篇 棉花杜仲
下一篇 色素绒毛结节性滑膜炎