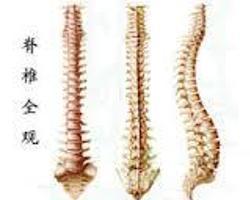
脊椎结核并发截瘫
名称
概述
病因
病灶中的腔液、干酪物质和肉芽组织(软性致压物)脊髓受2~2.66Pa(15~20mmHg)压力;死骨或坏死椎盘(硬性致压物)局部血管栓塞脊髓水肿;极少病例由结核性肉芽组织穿过硬膜、引起结核性脊腊脊髓炎等综合性原因致使截瘫。这类型约占截瘫病例的89%,除血管栓塞和结核性脊髓炎病例外,治疗效一般较好。
症状
脊髓的主要功能是大脑皮层对运动、感觉和括约肌三种功能控制,感觉的传人和大小便的控制,截瘫是以主动运动功能障碍为主。一些学者将截瘫病人运动功能障碍的程度分为四级,便于观察治疗中截瘫的发展和治疗后的效果。
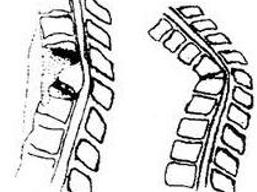 Ⅰ级:病人步行正常、自觉下肢有力、检查有或无踢阵挛,跖伸病理性反射阳性。
Ⅰ级:病人步行正常、自觉下肢有力、检查有或无踢阵挛,跖伸病理性反射阳性。
Ⅱ级:病人行走时肌肉紧张痉挛、无力、动作不协调。需要或不需要扶拐能行走,检查肢体有痉挛性轻瘫。
科研技术
神经修复学是中国骨与关节研究所一门独立的学科,研究神经再生、神经结构修补或替代、神经重塑、神经调控。神经修复技术是中国骨与关节研究所研究的国际前沿的医学技术,成功突破了脊髓损伤、截瘫这个世界医学难题。采用细胞移植等物理因素神经刺激或调控、药物或化学等各种干预策略,在原有神经解剖和功能基础上,促进被破坏或受损害神经再生修复和重塑、重建神经解剖投射通路和环路、调控和改善神经信号传导、最终实现神经功能修复。这一技术诞生多年来成功地使数千名脊髓损伤截瘫患者得到有效治疗。
检查
1.X纸摄片:
脊椎正侧摄片显示椎旁扩大阴影和椎体明显破坏者通常就是脊髓受压的平面。如果椎旁脓肿长达4~6个椎体长,而骨质受压的平面,结合体征等才能确定,必要时应进行脊髓造影、CTM或MRI等。
2.脊髓造影:
显示存在硬膜外压迫的征象:主要特征是正位摄片在梗阻部断面可呈毛刷状或凹凸不规则,但无斑片状充盈缺损。侧位见受压处造影剂移位与骨性椎管距离增加或充盈缺损。病变在硬膜内,造影剂无受压移位,但蛛网膜下腔内的造影剂变细或断续,有斑片状或小杯口充盈缺损,或小斑片状散在分布。显示完全梗阻或部分梗阻与截瘫的程度(完全或部分)无明显相关。
3.CT :
对细小死骨构成压迫的定位更有价值。
4.MRI:
在屈曲痉挛型、驰缓型截瘫和病灶治愈型等严重截瘫病人,除X线常规摄片外,MRI检查为首选,它在T1加权像低信号和T2加权像显示相对高信号,能显示椎脓肿及其侵入椎管的范围,矢面结合轴面能准确显示脊髓受脓液或肉芽组织压迫的位置。当图像显示马尾以上硬膜外腔60%受压迫时,一般临床检查都不有同程度的脊髓神经功能障碍。
锻炼方法
1、截瘫的锻炼对患者来说是比不可少的,我们一定要重视,在家中也可以利用两个靠椅做为平衡杠。再用床头柜放在平衡杠前面,病人站立时可以将膝关节和骨盆顶住,防止身体向前倾倒。
2、若是高位截瘫或合并上肢不能完全支撑或抓握者,可以用一宽布带兜紧臀部固定在平衡杠两端。
 4、取2块木板或竹条,长度为从病人坐骨结节下方4cm至跟骨结节上方4cm,宽度根据病人下肢周径而定,一般为5~8cm,厚度在1cm左右即可。
4、取2块木板或竹条,长度为从病人坐骨结节下方4cm至跟骨结节上方4cm,宽度根据病人下肢周径而定,一般为5~8cm,厚度在1cm左右即可。
5、用尼龙胶带或宽布带将两块木条固定于病人双下肢后面。
6、利用两张病床的床头做为平衡杠。高度可用床腿加垫来调节。由以上来看,截瘫这种疾病造成的影响还是非常大的,我们一定要积极的治疗,避免给我们造成更大的影响。
鉴别诊断
针对脊椎结核并发截瘫的诊断,专家认为脊椎结核并发截瘫该与下列疾病进行鉴别诊断。本病主要需与其他类型引起的截瘫相鉴别,但本病一般有明确的结核病史,X线检查可发现脊椎结核的表现,另外结核菌检查也有利于本病的鉴别。
并发症
一、褥疮
1、褥疮的分度:局部皮肤红肿、发硬Ⅰ°表皮紫红,有水泡未达到皮下Ⅱ°;褥疮深达皮下组织,有时露出肌肉或肌腱Ⅲ°;局部组织坏死深达骨质Ⅳ°。
2、褥疮常见部位:截瘫平面以下,皮肤感觉消失,骨突出处的皮肤易发生。平卧时好发的部位为骶部、两侧大粗隆跟部及户胛区;俯卧久时髂前上棘及髌骨前方可发生褥疮。
二、排便功能障碍:截瘫病人排便功能障碍,多表现为便秘。经研究观察病人升结肠、横降及乙状结肠的蠕动顺序与正常人无异,发生便秘的原因,由肛门括约肌动作不协调,排便时肛门括约肌是紧张。对这种病例用肛门栓为妥,而不用缓泻剂或用手指挖出大便块。
预防
治疗
骨病变活动型不全截瘫,可行短期的非手术治疗。绝大多数病例可以恢复。若不见好转可作病灶清除椎管减压术。病变治愈型截瘫,特别是不全瘫痪,先采用非手术治疗。如无好转,术前最好作MRI查清脊髓压迫的部位、程度和脊髓本身有无病变等。病变治愈型截瘫机械压迫者外手术效果一般不佳。手术最好在体感诱发电位(SEP)监护下进行。要求减压位置准确,手术操作轻巧,避免震动。器械勿角压脊髓,为保持脊柱的稳定性和避免损伤主要的根动脉,椎管减压范围要适度,并解除脊髓环形卡压的瘢痕组织。
一.椎管前外侧减压术
先由Capner倡导设计,后经Alexander(1946)和Dott(1947)改进。
1.体位
侧卧位,并使躯干向前倾斜与手术台成60°角,选择脓肿大的、截瘫重的一侧在上为手术一侧,下肢屈宽45°、屈膝90°,两下肢间垫以软枕,膝关节、骨盆约束带固定以维持体位。
2.麻醉
3.操作步骤
(1)切口 在术侧背部脊柱旁以病椎为中心,作弧形或直线切口,弧形切口顶点距离突中线8cm,切口长12~14cm。
(2)手术 切开皮肤、皮下组织、浅和深筋膜,再将第一层的斜方肌、背阔肌和第二层的菱形肌、后下锯肌沿切口方向逐层切开,并向外侧剥离牵引,在距棘突4~5cm,即骶棘肌较薄处纵行切开,分别将该肌向两边牵开,就可见到与病椎相对应需要切除的2~3根肋骨近端。沿着病椎相连肋骨周径将骨膜肃离,直至肋骨颈和横突,并在肋骨颈处切断,距横突外侧6cm剪断肋骨另一端,取出肋骨,用圆头骨膜剥离器沿肋骨,将其内下面骨膜剥开,注意勿撕破胸膜,充分暴露肋骨头,利用横实为支点,撬出肋骨并没有,此时间即可见脓液溢出,吸尽脓液。同样方法切除其上、下方肋骨,沿肋骨床与胸膜间隙,将胸膜向前钝性推开扩大直到病椎帝及椎前,刮除病灶中内容物、干酪物质和死骨。
游离肋间神经并加以保护,结扎肋间血管,以肋间神经为向导,找到椎间孔,用小咬骨钳Kirreson扩大之,随即切除弓根,显露椎管的侧方,即可见到脊髓。同法切除其上下肋骨头颈及椎弓根,切切实实除的数目以病变范围为定,一般2~3个即可。这时病椎的后方即椎管的侧前方,压迫脊髓的干酪、死骨或坏死间盘要轻轻地刮切,注意勿触碰脊髓,脊髓硬膜周围包绕的结核肉芽组织,或环形卡压脊髓的纤维瘢痕也应一并剥离切除。如病椎严重后突压迫脊髓,或将后突的骨嵴部分切除,以达到充分脊髓减压的目的。减压后脊髓(病灶治愈型)表面可取游离的脂肪片覆盖防止瘢痕形成再度压迫脊髓。
脊髓减压过程中,尽可能保留椎体的横突,不应切除椎板及其上下关节突否则将影响脊柱的稳定性。
二.经胸病灶清除兼椎管前外侧减压术
1.麻醉
胸椎2~3~4结核或胸椎11~12结核病人采取不正当手段取支气管插管全麻。手术时术侧肺萎缩陷手术野宽敞便于操作。
2.体位
侧卧位,躯干与两上肢固定同前。
3.操作步骤
(1)切口 胸部后外侧切口以胸椎病灶为中心,选择合适水平的切口。以胸椎7~9结核并截瘫者为例,经截瘫重、椎旁脓肿大的一侧,切除第7或肋骨进胸;胸椎10~11~12结核者,切除第9或10肋骨进胸施行病灶清除椎管减压术。
三.椎管前外侧T形减压术
在病变椎体的侧方沿已截断的肋骨头、颈的方向横向切开壁层胸膜,与椎旁脓肿清除的纵行切口垂直相遇呈T形
从横切口剥离肋骨残端和肋骨头并切除上下椎体弓根,在这过程不切除手术侧的横突、上下关节突和椎板以保持脊椎的稳定性。
根据椎体破坏情况可利用已截除的肋骨或另取髂骨块行椎间植骨以重建脊柱的稳定性。脊椎病灶彻底止血后,冲洗干净椎旁的T形切口,用丝线间断全层缝合。于术侧第7或8肋间腋后线处放置闭式引流管,按层闭合胸腔。
术后处理:继续服用抗结核药物,并给予抗感染药物。截瘫平面较高。肋间肌麻痹排痰无力者应协助排痰,预防呼吸道感染或肺不张等并发症。闭式引流保持通畅以免胸腔积液,同时注意处理腹胀,以免影响肺通气功能。
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。