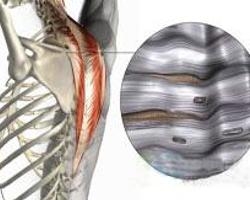
脊椎椎弓峡部裂
病因病理
脊椎于胚胎第七周开始出现四个软骨核(椎体两个,每侧椎弓各一个)。四个软骨核继续生长,并联合形成一个软骨样脊椎。约在胚胎第十周后,又开始出现三个原发性化骨核,包含在原发性软骨核内,慢性生长,至出生时仍然是分离的。出生后1~2岁左右,椎弓开始联合,并出现脊突。3~6岁后椎体与椎弓骨核融合。
生长完全的脊椎,可分为椎体、椎弓、椎板、上下关节突、横突与棘突。上下关节突之间有一狭窄区,即为椎弓根峡部。如该部骨化不全,或有潜在的软骨缺损,即形成先天性峡部骨不连。其缺损区位于上下关节突之间,该椎体与后部椎板无骨性联接,与相邻椎体仅靠软组织联系。如该处发育薄弱,再加上某种程度的外伤或劳损,也可导致薄弱的峡部发生骨折。其机理与疲劳骨折相似。
临床表现
可分为三类:
无峡部骨不连,仅由于脊椎或间盘退行性改变,或其他原因所引起的椎体轻度前移位,较常见。
(三)后滑脱较少见。
上述三种滑脱之共同症状为慢性腰腿痛,单纯性峡不连多无明显临床症状,但由于腰骶部稳定性较差,局部软组织容易发生劳损。出现滑脱者成年后症状明显,其主要症状为腰腿痛。疼痛部位和性质各有不同,可以为持续性或间歇性,也有仅在过度劳累时始感疼痛者。疼痛可局限于腰骶部,也可向髋部、骶尾部或下肢放射,如坐骨神经痛,椎管狭窄等,其而产生马尾神经麻痹者,卧床休息后疼痛较轻,自卧位起床时疼痛加重。腰部活动时内部偶有移动感。病人有显著之腰椎前突,躯干部略前倾,季肋部与髂骨嵴接近。臀后突,腹下垂、腰骶部凹陷,第5腰椎棘突显著后突。行走不便,有摇摆步态。腰部肌肉痉挛,功能受限,尤以前屈为甚。第5腰椎棘突部明显压痛。
检查化验
影像学所见:
对于脊椎崩解及轻度滑脱,临床诊断困难,需行X线检查,常用的投影位置为前后位,侧位与斜位。
(一)前后位
椎弓崩解在前后位上常不易显出,如有明显的峡部缺损,当裂隙之平面与X线平行时,可在环形阴影之下,见一密度减低的斜行阴影。如有明显之滑脱,可见滑脱椎体之下缘与下部椎体相重叠,呈新月形密度增厚。第5腰椎横突与椎体前缘相重叠。
(二)侧位
为两侧椎弓峡部缺损,可在椎弓根的后下方,上下关节突之间,见一斜行骨质密谋减低阴影,其后部高于前部。如缺损为单侧则不容易见到。
如有滑脱则椎体前移,但轻重不等,有整个椎体完全前移者,也有前移甚微者。多数滑脱在1/3至1/4左右。间盘有退行性变者,椎间隙变窄。
⑴自第1骶椎平面之前缘,画一垂直线,该线应通过第5腰椎椎体之前下缘。如第5腰椎向前滑脱,此线将通过该椎体(Ullman线)。
⑵疑有第5腰椎向前滑脱时,可自第5腰椎的后上下缘,及第4腰椎体的后下缘至第1骶椎体的后上缘各连一直线,则两线可以相交或平行。正常时两线相交之角不大于2°,且在第4腰椎下缘以下,如两线平行其距离不大于3mm(Ullman线)。有滑脱时其交点均在第4腰椎下缘以上,根据两线相交角度的大小或平行线距离的远近可将滑脱分为三度。
⑶将第1骶椎上缘,分为四等分,正常时第5腰椎椎体与第1骶椎体后缘,形成一连续弧线。有滑脱时则第5腰椎体前移,前移1/4者为1°,2/4者为2°,3/4者为3°,全滑脱者为4°。
2.侧位片对诊断的鉴别 侧位片能鉴别真性与假性滑脱,前者脊椎的前后径增加;后者无改变,并可见椎间隙变窄,相邻椎体边缘骨质硬化,或唇样增生等退行性病变。
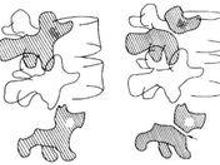
(三)斜位片
左右45°斜位像为显示峡部之最好位置,正常椎弓附件形如猎狗,狗嘴表示同侧横突,狗眼表示椎弓根,狗耳为上关节突,狗颈为峡部,狗体为椎板,前后狗腿表示同侧与对侧之上下关节突,狗尾为对侧横突。
鉴别诊断
并发症
病人有显著之腰椎前突,躯干部略前倾,季肋部与髂骨嵴接近。臀后突,腹下垂、腰骶部凹陷,第5腰椎棘突显著后突。行走不便,有摇摆步态。腰部肌肉痉挛,功能受限,尤以前屈为甚。第5腰椎棘突部明显压痛。脊椎前滑脱明显的妇女,自腰椎前缘至耻骨联合之距离减小,宛如扁平骨盆,生产时影响儿童进入骨盆。
治疗
单纯峡不连,椎体尚无滑脱,也无明显临床症状者,应避过劳,经常进行仰卧起坐等腹肌锻炼,减轻腰椎前突,防止滑脱,或用围腰或用支架保护。
椎体虽无滑脱但有腰腿痛,或滑脱甚微尚无神经压迫症状者,卧床休息3~4周后可行植骨固定术。
椎体向前滑脱明显,且有神经压迫症状之少年或滑脱不超过一年之患者,应令患者双髋屈曲,仰卧2~4周,待椎体自行复位,神经症状消退后,施行植骨固定术。
经卧床休息,滑脱及神经症状仍无明显改进者,可试行手法复位,复位应在麻醉下令患者仰卧,双髋与膝关节屈曲并悬吊,将臀部抬高,靠躯干重力,使滑脱之椎体复位。
或令患者俯卧,徐徐向下牵拉下肢,使骨盆离床,然后屈曲两髋,术者以手掌按住骨盆背侧,徐徐用力向下挤压,使骶椎前移,整复滑脱。
经卧床休息或和手法整复后,如果滑脱及神经症状恢复或改进,可行植骨固定术。固定患椎峡部、上下关节突间关节、椎板及棘突。
经卧床休息或手法整复后,滑脱及神经压迫症状仍然存在者,应行椎前植骨固定术。术后卧床休养3~4个月,待植骨愈合后神经压迫症状仍未消退时,可行椎板切除减压术。
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。