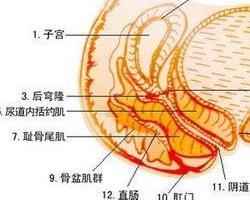
子宫内翻
病因
宫内翻多数由于第三产程处理不当(约占50%),但其先决条件必须有子宫壁松弛和子宫颈扩张存在。其促成子宫内翻的因素有:1.助产者强拉附着子宫底部的胎盘脐带的结果,此时如脐带坚韧不从胎盘上断裂,加上用力揿压松弛的子宫底就会发生子宫内翻。2.脐带过短或缠绕胎儿娩出过程中过度牵拉脐带也会造成子宫内翻。3.先天性子宫发育不良或产妇过度衰弱,在产程中因咳嗽或第二产程用力屏气,腹压升高,也会造成子宫内翻。4.产妇站立分娩因胎儿体重对胎盘脐带的牵拉作用而引起子宫内翻。5.妊高征时使用硫酸镁使子宫松弛,也会促使子宫内翻;有报道植入性胎盘也会促使子宫内翻。
发病机制
1.子宫壁薄弱,软弱无力,特别是子宫底部薄弱,抵抗各种向宫腔的力的能力差,常见于先天性子宫发育不良,双胎妊娠和病理性子宫内翻病理性子宫内翻通常是宫底部各种肿瘤通过直接侵犯或慢性压迫破坏周围子宫平滑肌不断增大的肿瘤对肌壁产生慢性的向宫腔宫颈甚至阴道的力,导致子宫内翻。
(1)作用在子宫底部的压力不当通常见于胎儿娩出后,子宫处于松弛状态胎盘尚未剥离特别是位于宫底部胎盘。助产者用力向阴道方向按压子宫底部,导致子宫内翻。此种情况还见于子宫收缩乏力、宫腔积血,用力按压宫底时,导致子宫内翻。
(2)作用于子宫底的拉力主要来源于脐带,常见于下述情况:第三产程子宫未收缩,胎盘未剥离用力牵拉脐带;脐带过短或相对过短(脐绕颈或绕躯干或肢体),子宫未收缩而助娩胎儿;站立分娩或急产胎儿重力作用的牵拉。
子宫底部肌壁薄弱和(或)宫底部接受不恰当的压力或拉力是启动子宫内翻的机制,但部分子宫内翻后,子宫壁的收缩甚至痉挛性收缩是加重和维持导致子宫内翻的机制。将子宫看成弹力很好的半个篮球,施加一定压力,球壁下陷,去掉外力,自然弹回,恢复原来形状;当压力过大则不能弹回,形成局部凹陷,甚至自行完全迅速翻转,原来内面翻转成外面,外面翻转成内面。子宫内翻后,宫底部呈杯口状,肌肉痉挛限制翻出肌壁的自然恢复另外,翻出之肌壁达到宫腔,对子宫腔是一种占位或负荷或刺激,可以刺激子宫进一步收缩产生向下的力,加重翻出之肌壁向子宫颈和阴道移动。
③慢性子宫内翻:子宫翻出宫颈回缩已超过4周,子宫在内翻位置已经缩复但仍停留在阴道内,占10%左右。
临床表现
(1)病史和产程处理:既往子宫内翻历史合并子宫发育不良如子宫畸形双胎妊娠,羊水过多,急产立位生产,脐带过短或相对过短,用力挤压宫底或牵拉脐带以协助娩出胎盘等,掌握上述临床资料有助于诊断子宫内翻。
(2)疼痛表现:疼痛的程度不一轻者可以仅表现为产后下腹坠痛或阴道坠胀感,重者可引起疼痛性休克。典型的子宫内翻的疼痛是第3产程,牵拉脐带或按压宫底后突然出现剧烈的下腹痛,注意这种疼痛为持续性,以便与子宫收缩痛区别。
(3)出血表现:子宫内翻后所表现的出血特点不一。慢性子宫内翻患者仅表现为不规则阴道出血或月经过多;急性子宫内翻出血与胎盘剥离有关,胎盘未剥离者可以不出血,胎盘部分剥离和胎盘完全剥离者均可以表现为大出血。
(4)感染表现:感染常见于慢性子宫内翻或急性子宫内翻各种方法复位后,既可以表现为生殖系统局部感染,又可以表现为盆腹腔腹膜炎甚至脓毒败血症。
(5)休克:子宫内翻可以引起休克,休克的原因和机制因为子宫内翻的临床表现不同而不同急性子宫内翻疼痛严重者,可于子宫内翻后迅速出现疼痛性休克,发生相对较早阴道出血与休克程度不符;急性子宫内翻合并产后大出血者如不及时控制出血、纠正贫血和改善微循环,可以并发失血性休克;同时疼痛和失血可以互相作用,导致休克加重。慢性子宫内翻由于慢性失血和渗出,同时合并各种严重感染,可以出现感染性休克。
 (6)局部压迫表现:除下腹部憋坠感外,患者可以出现排便和排尿困难。
(6)局部压迫表现:除下腹部憋坠感外,患者可以出现排便和排尿困难。
体征
(1)腹部检查火:急性子宫内翻腹部通常触及不到规则的子宫轮廓,子宫明显变低变宽,子宫底部呈杯口状或阶梯状;慢性子宫内翻可以仅表现为腹膜炎的体征。(2)阴道检查:急性子宫内翻阴道出血多少不一;胎盘可能剥离也可能未剥离,胎盘未剥离者更容易诊断;胎盘剥离者可以触到或见到柔软球形物塞满产道或脱出阴道口仔细检查球形物上有宫颈环绕或发现输卵管开口可以明确诊断。慢性子宫内翻者除急性子宫内翻的表现外还有慢性炎症的表现,炎性阴道分泌物,肿物表面溃疡、出血、糜烂等。
并发症
诊断
鉴别诊断
1.子宫黏膜下肌瘤系子宫肌瘤向子宫黏膜面发展突出于子宫腔,如黏膜下肌瘤蒂长,经子宫收缩可将肌瘤排出宫颈而悬于阴道中妇科检查时,盆腔内有均匀增大的子宫,如肌瘤达到宫颈口处则宫口较松。手指进入宫颈管可触到肿瘤;已排出宫颈外者则可见到肌瘤表面为充血暗红色的黏膜所包被,有时有溃疡及继发感染。如用子宫探针自肿瘤周围可探入宫腔其长短与检查的子宫大小相符但应注意较大肌瘤时偶可合并部分子宫壁翻出。急性子宫内翻往往是在分娩期患者有阴道流血及休克表现,鉴别当无困难。
治疗
时发现并明确诊断子宫翻出是治疗子宫内翻的基础。子宫内翻患者在诊断和治疗的过程中常合并严重的疼痛、出血、感染和休克等临床表现,所以积极地缓解疼痛,控制出血、感染和休克是进行子宫内翻治疗的前提。患者全身情况控制后,针对子宫内翻的治疗措施包括保留子宫的治疗措施和切除子宫的治疗措施,前者包括经阴道徒手复位、经阴道水压复位、经腹手术复位和经阴道手术复位,后者经腹或经阴道部分或全子宫切除术。采用何种措主要根据患者的全身状况、翻出时间、感染程度、有无生育要求是否合并其他生殖系统肿瘤等现仅简要介绍常见的几种保留子宫的复位方法。
1.经阴道徒手复位(transvaginalmanualreplacement)(1)适用于急性子宫翻出,子宫颈尚未回缩紧束翻出之宫体。
(3)宫颈口过紧可以采用硫酸镁、静脉注射地西泮(安定)、肌内注射阿托品、静脉推注或舌下含服硝酸甘油加以松弛。
(4)病人疼痛明显,可以采用全身麻醉,麻醉时间不需要太长。
(5)无菌操作,徒手复位手术动作准确轻柔。
(6)复位后采用缩宫素(催产素)、米索或麦角新碱促进宫缩,以加强子宫肌壁张力,防止复发;为防止复发也可以采用宫腔填塞,但此方法增加感染的几率。
(7)术后注意出血、感染等情况。
(8)徒手复位过程中,术者前臂塞满阴道口或助手将大小阴唇向术者前臂挤压,有助于子宫复位特别是部分性子宫翻出。
2.经阴道水压复位(transvaginalhydrostaticreplacement)
(1)最适用于部分性子宫翻出。
(2)开口直径6cm的水杯,杯口放入阴道,与阴道壁尽可能贴紧以防水或气体溢出;杯底小孔,通过细输液管与病人水平上方1m处的盛有约2000ml生理盐水的容器相通;系统开放,生理盐水进入阴道和子宫腔,腔内的水压可以使部分翻出之子宫复位。
(3)其余要点同徒手复位。
3.经腹手术复位(transabdominalsurgicalreplacement)包括经腹组织钳牵拉子宫复位术、经腹子宫后壁子宫切开复位术和经腹子宫前壁子宫切开复位术,三者又分别称为HuntingtonHaultain和Dobin手术。
(1)病人需要全身麻醉。
(2)三种术式以Huntington术式为基础,要点是松解、扩大子宫翻出后形成的“杯口”狭窄环,松解方法包括全身麻醉、子宫松弛药物和手法松解,松解后采用两把组织钳由“杯口”下2cm处逐渐上提翻出之子宫壁直到完全复位。
(3)Haultain和Dobin术式分别切开子宫前或后壁,以扩大或松解“杯口”的狭窄环,切口要求位于“杯口”上,纵形切口,复位后缝合切口
(4)其余注意事项同徒手复位法。
预后
急性完全性子宫内翻,一般在发病后病人立即陷于严重休克状态。若未及时发现并抢救,往往在发病3~4h内死亡,病死率为15%~16%,最高死亡率可达43%。常见死亡原因是休克、出血和感染。但如能及时发现,纠正休克的同时可经阴道行手法还纳术,预后良好。
预防
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。