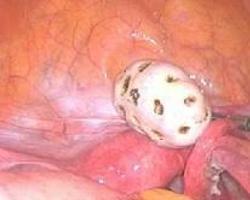
卵巢成熟畸胎瘤
流行病学
病因
发病机制
 细胞及分子遗传学研究表明虽然畸胎瘤组织的核型为46,XX,但其与宿主的核型却存在遗传学差异。染色体着丝粒的核异质性研究发现,女性宿主多表现为杂合子核型,而畸胎瘤组织则多为纯合子核型。有作者对染色体末端同工酶位点进行研究却发现,虽然畸胎瘤组织核型着丝粒的异质性表现为纯合子,而其染色体末端同工酶位点却与宿主一样表现为杂合子,从而认为良性畸胎瘤起源于第二次减数分裂失败或第二极体与卵细胞融合的单一生殖细胞,即所谓单性生殖过程。随后有作者发现,有些成熟畸胎瘤其染色体着丝粒的异质性标记与宿主细胞的核型完全一致而提出第一次减数分裂失败也是畸胎瘤的发生机制之一。
细胞及分子遗传学研究表明虽然畸胎瘤组织的核型为46,XX,但其与宿主的核型却存在遗传学差异。染色体着丝粒的核异质性研究发现,女性宿主多表现为杂合子核型,而畸胎瘤组织则多为纯合子核型。有作者对染色体末端同工酶位点进行研究却发现,虽然畸胎瘤组织核型着丝粒的异质性表现为纯合子,而其染色体末端同工酶位点却与宿主一样表现为杂合子,从而认为良性畸胎瘤起源于第二次减数分裂失败或第二极体与卵细胞融合的单一生殖细胞,即所谓单性生殖过程。随后有作者发现,有些成熟畸胎瘤其染色体着丝粒的异质性标记与宿主细胞的核型完全一致而提出第一次减数分裂失败也是畸胎瘤的发生机制之一。
有学者曾对21例成熟畸胎瘤的核型进行分析发现,13例为纯合性着丝粒异质性标记8例表现为杂合性标记,而宿主核型均表现为杂合子,同时在13例染色体标记为纯合子的畸胎瘤中所有酶多态性分析亦表现为纯合性,从而提出畸胎瘤另一可能的发生机制,即成熟卵细胞核内自行复制而成。1987年Ohama等对128例卵巢畸胎瘤进行了染色体异质性及HLA多态性研究进一步提出了畸胎瘤形成的多起源机制。
1.卵细胞第一次减数分裂失败或第一极体与卵子的融合(Ⅰ型) 表现为肿瘤组织与宿主细胞染色体着丝粒标记均为杂合性;而染色体末端同工酶位点表现为杂合性或纯合性,则取决于染色体着丝粒与末端标记在减数分裂时是否发生互换及互换的频率如不发生互换则表现为末端标记杂合性,发生一次互换则50%表现为杂合性,如发生两次互换则75%表现为杂合性。
2.第二次减数分裂失败或第二极体与卵子的融合(Ⅱ型) 表现为畸胎瘤染色体着丝粒标记均为纯合性,而染色体末端标记依减数分裂时互换与否可表现为纯合性或杂合性
3.成熟卵细胞基因核内自行复制(Ⅲ型) 该类型的畸胎瘤其着丝粒标记及染色体末端际记均表现为纯合性。
4.原始生殖细胞第一次及第二次减数分裂均失败(Ⅳ型) 该类型不发生减数分裂,经有丝分裂之后形成的畸胎瘤其染色体着丝粒及末端标记均与宿主一致,表现为杂合性。
5.两个卵子融合所致(V型) 该类型畸胎瘤染色体着丝粒及末端标记既可为杂合性也可为纯合性。
成熟畸胎瘤的核型分析90%以上均为46,XX,少部分可出现数目或结构异常,其中以三体型多见,染色体异常在成熟畸胎瘤中的发生率约为7%;而在未成熟畸胎瘤中,染色体异常的发生率则高达60%以上其中最多见的也是三体型,染色体结构异常也常可遇到,常发生结构异常的染色体有3,5,7,8及9号染色体。研究表明未成熟畸胎瘤具有向成熟畸胎瘤转化的生物学特性,但当未成熟畸胎瘤逆转为成熟畸胎瘤后,其异常的染色体核型是否也同时转变为正常二倍体核型?有研究表明,未成熟畸胎瘤经化疗诱导转为成熟之后其异常的染色体核型并不发生逆转。
大体:肿瘤多数为单侧性,左右侧发生率相近,双侧性占8%~15%大小差别较大可以从很小(0.5cm)到巨大(40cm),但多数为5~15cm。肿物为圆形卵圆形或分叶状,表面光滑,包膜完整切面多为一个大囊,亦可多房;内含毛和皮脂样物囊内壁常可见一个或多个大小不等的实性或囊实性突起称作头结节。头结节表面有毛发和牙齿,切面可见骨软骨和脂肪组织
临床表现
成熟畸胎瘤可发生于任何年龄最早可见于新生婴儿,也可发生于80~90岁的老人但绝大部分均发生于30岁左右的育龄期妇女。北京协和医院曾报道647例成熟畸胎瘤最小7岁最大77岁平均34岁。肿瘤多数为单侧性左、右侧发生几率相近双侧同时发生者占8%~24%。由于肿瘤为良性,如无扭转或感染等并发症发生,则常无特殊症状如肿瘤体积较大可有腹胀感、轻度腹痛及压迫症状如尿频等虽然少数患者有月经失调等内分泌症状,但多与肿瘤无关。中国范嫏娣曾分析了549例该病患者,仅有8例月经过多及14例子宫不规则出血极个别患者因发生肿瘤的卵巢间质有黄素化变化,而有毛发多的体征。
成熟畸胎瘤合并妊娠:因成熟畸胎瘤多半发生于育龄妇女且不影响卵巢功能,故合并妊娠率较高,文献报道合并妊娠者占10%~22%。该肿瘤亦是妊娠合并卵巢肿瘤中最为多见的一种。有学者对39例妊娠合并卵巢肿瘤的分析表明,成熟畸胎瘤占46.2%,其次为子宫内膜异位囊肿(12.8%)及卵巢浆液性囊腺瘤(10.3%)等。
在妊娠早期发现卵巢肿瘤时,因不能完全排除妊娠期黄体囊肿,且早期妊娠进行手术易诱发流产,故可等待至妊娠4个月左右再进行手术。如在妊娠晚期发现肿瘤,且肿瘤已被推至盆腔外,无阻塞产道的可能,则可在产后行肿瘤手术切除。如肿瘤阻塞产道,则可在足月妊娠期或临产后行剖宫产术,并同时切除肿瘤
儿童和青少年卵巢畸胎瘤:在幼年和学龄前期,畸胎瘤常发生在骶尾区。卵巢畸胎瘤尽管罕见(占这一年龄组所有畸胎瘤的17%),但是第2个最常见的部位该年龄段卵巢畸胎瘤最常发生在5岁以后且64%的病例集中在6~11岁年龄组。儿童或青春期诊断的卵巢畸胎瘤的手术方式与成年人的相同目前,对青春期前儿童行腹腔镜手术的经验仅限于成功的个案报道。应用腹腔镜检查术评估肿瘤随后行小切口剖腹手术切除畸胎瘤的联合方法,已经在青春期患者中获得成功。如在手术时发生囊内容物溢出,也应该对溢出的内容物进行大量冲洗治疗。
除应该向可疑患畸胎瘤儿童的父母交代有可能是未确认的恶性肿瘤外还应该交代剖腹手术和腹腔镜手术的危险及其好处。既然报道生殖细胞肿瘤在15岁以下患者中有25%是恶性的所以在决定手术方法上重要的是应用超声和肿瘤标记物进行仔细的术前评估,并应该与妇科肿瘤医生一起为可能的卵巢恶性肿瘤制订一份可能的应急治疗计划
并发症
1.扭转 由于肿瘤常有蒂且密度大,有一定重量且同一肿瘤密度不匀所以易发生扭转。其诱因常为妊娠肠蠕动、膀胱充盈或排空、咳嗽、呕吐或意外暴力等引起腹压骤变的因素扭转发生率为9%~17%扭转发生后,常有急腹痛、恶心及呕吐等典型症状。扭转早期肿瘤蒂部有压痛稍晚期则整个肿瘤均有压痛。如有这些典型的症状及体征则诊断并不困难。扭转180°时即可压迫肿瘤的动、静脉,严重者可扭转360°或720°以上致使动脉供血中断,静脉回流受阻,导致囊内出血、囊壁卒中坏疽,如延误过久,手术时亦无法保留患侧卵巢。
2.破裂 畸胎瘤破裂较少见。北京协和医院647例中仅有4例发生破裂。有资料表明,妊娠期肿瘤破裂的发生率高达15.8%,而非妊娠期仅1.3%。破裂的发生多因肿瘤创伤、扭转、感染或坏疽所致。囊内溢出皮脂物质(含中性脂肪、脂肪酸等成分)、鳞状细胞碎屑等,均可刺激腹膜增厚形成慢性肉芽肿或伴发散在钙盐沉着。另外亦有肿瘤破人空腔脏器如膀胱、肠道等个案报道而发生尿频、尿痛、尿血,甚至尿内排出皮脂物质毛发、骨片等,或肛门排出上述物质,因此可获得确诊。
3.感染 多经血源或淋巴源引起可由盆腔炎肠粘连、产后及阑尾脓肿等引起,或由于肿瘤穿刺、扭转破裂等诱发。感染的致病菌多为链球菌、葡萄球菌大肠埃希杆菌结核杆菌或产气杆菌。
4.溶血性贫血 成熟畸胎瘤可合并溶血性贫血的发生,但十分罕见其中多数病人脾大,Comb试验阳性,此类病人服用肾上腺皮质激素或作脾切除均无效,或仅有短暂效果但切除卵巢肿瘤后即可痊愈。有关这种自身溶血性贫血发生的原因有如下假说:①因肿瘤抗原刺激产生的抗体与红细胞作用而溶血;②由于肿瘤产生的一种物质包被在红细胞上,使其抗原性或对溶血的抗力被改变。
诊断
检查
实验室检查:
1.X线诊断 Josephsen于1915年首先经放射线检查确诊该肿瘤后目前已将该方法作为常规术前检查成熟畸胎瘤内因常有油脂样物、牙及骨片等,故在腹部或盆腔X线摄片时可显示一些特点,如骨片及牙阴影囊内容钙化影等。如囊内容物仅仅为皮脂物质及毛发则表现为透光度减弱或呈现轮廓清晰的圆形或卵圆形阴影研究表明,成熟畸胎瘤X线检查时,41%~62%可显示出以上协助诊断的特点为避免与肠襻内气体混淆,在摄片前应进行通便或洗肠。另外,还应与盆腔内X线密度增加的病变进行鉴别,如子宫肌瘤、卵巢纤维瘤、输尿管结石及钙化淋巴结等。
2.超声诊断 良性囊性畸胎瘤的超声所见常可分为以下几种类型:
(1)类囊型:多为圆形或椭圆形囊壁较厚,多为单房,内为密集而反光强的光点,有时在内壁处可见一薄层液性区。
(2)囊内面团征:囊内出现一个或数个反光强的光团,多为圆形,也有不规则光块,可黏贴于内壁,光团后方无回声。
(3)囊内发团征:囊内可见一圆形光团,其上方呈月牙形反光强的回声,其后方衰减并伴明显声影(为脂类物团块包裹一团毛发构成)。
(4)囊内脂液分层征:上层为反光强密集光点回声,此为一层脂类物;下层常为清亮液,有时亦可见液内漂浮少量光点两层之间为脂液分层平面,较大的囊肿其液平面可随体位变动而变化。
治疗
手术治疗:
一、剖腹手术
1、方法:
选择卵巢包膜最薄处以下作一浅切口,进入包膜下的层次正确时再继续剥离肿瘤。
妊娠晚期发现肿瘤,肿瘤已被推至盆腔外不阻塞产道:在产后行肿瘤手术切除。
妊娠晚期发现肿瘤,肿瘤阻塞产道:在足月妊娠期或临产后行剖宫产术,并同时切除肿瘤。
2、注意事项
对单侧成熟畸胎瘤患者,手术时均应作对侧卵巢剖开探查,剖探时应注意在卵巢门部位勿太深,以免因该处出血多而结扎过多,影响卵巢血运。
二、腹腔镜手术
1、优点:
术后疼痛和失血量减少。
住院日缩短,住院费用下降。
2、缺点:
可能会延长手术时间、增加手术室费用。
3、注意事项:
手术中出现囊内容物溢出时,用大量生理盐水冲洗,直至冲洗液变为清亮。
预后预防
预后:
其中纯型几乎均为良性,仅少数发生恶变。肿瘤可直接引起局部浸润和腹膜种植一般很少发生淋巴结转移和血行播散。成熟畸胎瘤恶变的发生率为1%~3%。因肿瘤内有各种不同的组织成分,故可发生各种不同的恶性变化,如鳞癌、腺癌、癌样瘤、黑色素瘤及肉瘤等。其中以鳞癌变最为常见北京协和医院647例中11例发生恶变占1.7%,其中有10例为鳞癌多自瘤体内的呼吸道上皮、食管上皮或皮肤恶变而来。恶变多见于绝经后妇女年龄一般在40~60岁。有报道最小者9岁,为基底细胞及腺癌变,最大88岁,为鳞癌变。该院11例恶变者中,最小32岁,最大77岁,平均51岁。恶变早期多无特殊临床症状,如恶变已扩散浸润周围脏器或者淋巴结转移,则临床症状加重,如腹痛腿痛下肢及外阴水肿等。发生恶变的患者主要在绝经后且伴有腹痛症状,也可以有腹部肿块,阴道出血较少见。也有作者指出较大的畸胎瘤(>6cm)恶变的危险较大。发生恶变患者的预后差且与疾病分期和病理有关据报道Ⅰ期鳞癌患者的5年存活率为63%。有卵巢外转移和罕见组织病理(腺癌、肉瘤)的患者预后更差。发生鳞癌变的患者预后不佳,死亡率可达75%~86%。影响预后的因素有:①囊壁是否受侵犯;②与邻近器官癌性粘连程度或分离粘连时囊壁有无破裂;③肿瘤有无淋巴或静脉侵犯;④腹水中有无瘤细胞。
肿瘤如有恶变瘤体切开后,除油脂、毛发等常见内容以外还有实质性部分,肿瘤组织多呈灰白或浅黄色质脆,常伴出血及坏死。恶性变化常发生在囊壁内“乳头”或“头节”附近。镜下最多见的是来自表皮的鳞癌,其次为腺癌和类癌,少见的有支气管癌、平滑肌肉瘤、骨肉瘤、基底细胞癌及黑色素瘤等。
预防:
定期体检、做到早期发现、早期治疗、做好随访。
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。