围生期心肌病
症状体征
临床表现轻重不一,轻者仅有心电图的T波变化而无症状,重者呈难治性心力衰竭甚至死亡,临床表现:最常发生在产褥期(产后3个月内占80%,产后3个月后占10%),妊娠晚期较少见(仅占10%),在妊娠最后3个月前发病者几乎没有,杜旭军(1986)报道125例PPCM中,产前发病15例(占12%),产后5个月内发病110例(占88%);起病突然或隐袭,主要表现为左室心力衰竭的症状,Veille统计329例病人,大部分有心悸,呼吸困难,咳嗽和端坐呼吸等症状,1/3病人有咳血,胸痛,腹痛现象;有时伴有心律失常,以房性早搏,室性早搏,室上性心动过速多见,房室传导阻滞极为少见,25%~40%患者出现相应器官梗死的症状,如肺动脉栓塞者可突然出现胸痛,呼吸困难,咯血和剧咳,缺氧等症状,大块肺梗死时则可引起急性右心衰竭,休克和猝死,脑梗死则可引起偏瘫,昏迷,物理检查特点为心脏普遍性扩大,搏动弱而弥散,心音低钝,心尖区几乎每例均可闻及病理性第3心音或奔马律,可有由心脏扩大相对二尖瓣和三尖瓣关闭不全而致的收缩期反流性杂音,双肺听诊有散在湿啰音,颈静脉怒张,肝大,下肢水肿,血压可增高,正常或偏低,上述体征可随心功能改善而迅速减轻或消失。
疾病病因
(一)发病原因
 1.双胎,多产及高血压 双胎或多胎妊娠时发病率增高,多产妇或多次妊娠发病率高于初产妇,有报道双胎妊娠的发病率7%~10%,Demaki报道一组患者并发妊娠高血压综合征占22%,国内徐增祥报道并发妊娠高血压综合征亦占22%~50%,其发病率较正常孕妇高5~7倍。
1.双胎,多产及高血压 双胎或多胎妊娠时发病率增高,多产妇或多次妊娠发病率高于初产妇,有报道双胎妊娠的发病率7%~10%,Demaki报道一组患者并发妊娠高血压综合征占22%,国内徐增祥报道并发妊娠高血压综合征亦占22%~50%,其发病率较正常孕妇高5~7倍。
2.病毒感染 围生期心肌病与一些病毒感染的心肌炎有关,尤其与柯萨奇B族病毒所致心肌炎关系更为密切,患者血清中柯萨奇病毒中和抗体滴度升高,补体结合试验单份血清滴度>1∶32。
3.自身免疫因素 多数学者认为围生期心肌病的发生与机体自身免疫因素有关,用单克隆抗体技术测得本病患者的辅助T细胞与诱导T细胞的比值增高。
4.其他病因 低硒,营养不良,代谢及体内激素水平的改变都是引起围生期心肌病的危险因素。
(二)发病机制
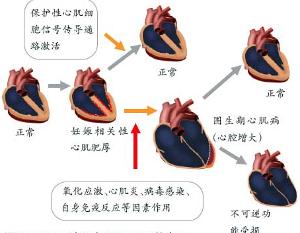
20世纪80年代,有人在PPCM心内膜心肌活检标本中发现有密集的淋巴细胞浸润,并可见心肌细胞水肿,坏死及纤维化,用糖皮质激素及免疫抑制药治疗后,临床症状有所好转,而且临床症状的改善与重复进行的心内膜心肌活检的病理改善高度吻合,因此提出本病可能是由于心肌炎所致,其后亦相继有类似的报道,动物实验发现,小鼠妊娠时其抗病毒活性减弱,而产后即恢复正常,故有学者认为PPCM是由于孕妇对病毒的易感性增加所致,或可能由于妊娠与分娩时,心脏负荷增加,加重了潜在病毒性心肌炎造成的心肌损伤,加之妊娠时免疫功能改变,促使心肌细胞对病毒感染产生异常的免疫反应。
亦有人认为本病与营养不良有关,由于妊娠时代谢增强,抵抗力低下,若此时摄入不足,特别是蛋白质,维生素缺乏,加之妊娠时常有贫血及产后哺乳,使机体对感染及中毒的敏感性增加,PPCM好发于经济条件差的地区,我国农村发生率相对较高,可能与营养缺乏有关,但亦有病人并无明显的营养缺乏史,故目前认为营养不良可能起诱发或加重作用,为PPCM的危险或易患因素之一。
此外,有人提出妊娠期代谢内分泌变化,母体与婴儿之间的免疫反应,药物过敏等因素为PPCM病因,但均未得到证实,目前认为年龄因素(>30岁),多产,营养不良,双胎,多胎,妊高征,产后高血压等不是PPCM病因,但可为其危险或易患因素。
检查
血常规检查可见贫血,为小细胞低色素贫血;白细胞多无变化,生化检查肝,肾功能可有轻度异常,偶见低蛋白血症。
1.心电图检查
可有多种心电图异常,但多为非特异性,如左心室肥大,ST-T改变,低电压,有时可见病理性Q波及各种心律失常,如窦性心动过速,房性,室性期前收缩,阵发性室上性心动过速,心房颤动及左或右束支传导阻滞等。
2.X线检查
心脏普遍性增大,以左心室为主,心脏搏动减弱,常有肺淤血,可伴肺间质或实质水肿及少量胸腔积液,合并肺栓塞时胸片有相应改变。
3.超声心动图检查
心脏四腔均增大,尤以左心室增大为著,左心室流出道增宽,室间隔和左室后壁运动减弱,提示心肌收缩功能减退,二尖瓣及主动脉瓣开放幅度变小,有时可见附壁血栓及少至中量心包积液,因心腔扩张,瓣膜相对性关闭不全可有轻度二尖瓣或三尖瓣反流。
诊断
首先应仔细排除妊娠前原有的心脏病,如风湿性心瓣膜病,先天性心脏病,心肌炎,其他类型的原发性或继发性心肌病及血栓性疾病,由于PPCM的症状,体征及各项检查无特异性,通常用排除法做出诊断。
有学者制定的诊断标准为:①无心脏病史;②发生于围生期内(妊娠后3个月或产后6个月)的心力衰竭;③无其他可确定的心力衰竭原因;④超声心动图检查有左心室收缩功能减退。
鉴别
围生期心肌病血压多正常,但在血压增高时则需要鉴别,PPCM血压增高程度不大,血压升高时间短暂,随病情好转血压多趋于正常,妊娠前无原发性高血压史,妊娠期动态观察血压有助于两者鉴别。
妊娠期多有轻度贫血,如合并营养不良或寄生虫感染时应与贫血性心脏病鉴别,后者贫血时间长,程度重,血红蛋白多在60g/L以下,心脏扩大不明显,贫血纠正后症状即会好转,围生期心肌病贫血程度较轻,血红蛋白多在80g/L以上,但心脏增大显著。
治疗方法
安静、增加营养、服用维生素类药物十分重要。针对心力衰竭,可使用洋地黄、利尿剂和血管扩张剂等。对有栓塞的病例应使用抗凝剂。
对洋地黄反应较好,快速使用可使心衰很快得到控制。可加用小剂量利尿剂及血管扩张剂。
2.心律失常
参见心律失常治疗。
预后
一般认为早期治疗效果良好,经抗心力衰竭症状可及时控制,其中1/3病人经过治疗可痊愈,增大的心脏可恢复正常,心功能无损害;1/3遗留有心脏扩大,心电图异常及某些症状,此类病人预后不良;另1/3病人因顽固性心力衰竭及并发症死亡。PPCM病死率为25%~50%,近一半病人在产后3个月内死亡,死因为心力衰竭、心律失常及栓塞。第1次住院的病死率为10%~20%,多因心力衰竭所致,也可因栓塞及心律失常而猝死。预后与治疗后心脏大小及功能状态有关,如首次发作6个月内心脏大小恢复正常,病人可健康存活多年,而6个月后心脏仍扩大,5年病死率超过85%。
疾病预防
1.休息
根据心功能情况卧床休息,有报道长期卧床休息后50%患者心脏大小可恢复正常,如有心力衰竭可卧床休息半年左右,以利于分娩后心脏恢复到正常大小,围生期心肌病易发生血栓栓塞并发症,有报道本病53%的患者发生血栓栓塞的临床表现,妊娠后期由于凝血因子Ⅱ,Ⅶ,Ⅷ,Ⅹ及血浆纤维蛋白原增加,血小板黏附性增加,且此种变化可持续到产后4~6周,加之左心功能不全导致的淤血及过去强调的长期卧床休息易发生下肢深静脉血栓形成,可致肺栓塞而死亡,因此目前不推荐长期卧床休息,并酌情注意适当的被动性或主动性肢体活动,预防血栓栓塞的发生,必要时应考虑应用抗凝剂。
2.纠正病因及诱因
如营养缺乏应予纠正,因为本病再次妊娠时有复发倾向,所以应防止再次妊娠,特别是在产后仍留有心脏扩大者,应劝其避孕或绝育,因口服避孕药有增加血栓栓塞危险,故应禁用,避孕失败时宜在妊娠早期作人工流产,对已进行食盐控制后仍有心力衰竭的孕妇,利尿药间断应用可较少发生电解质紊乱。
保健贴士
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。
上一篇 马雹儿
下一篇 性功能异常伴发的精神障碍