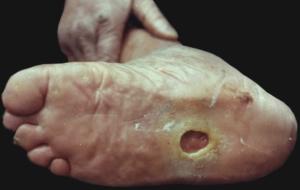
原发性皮肤结核综合征
病因
(一)发病原因
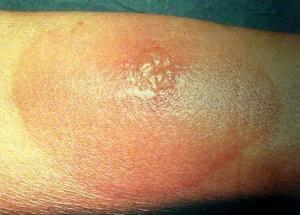 结核杆菌(mycobacterium tuberculosis)是引起皮肤结核的致病菌,是一种抗酸杆菌,抗酸染色呈红色,有人型,牛型,鸟型,鼠形,冷血动物和非洲型等六型,其中人型,牛型和非洲型对人类有致病性,而皮肤结核主要由人型引起,其次为牛型。
结核杆菌(mycobacterium tuberculosis)是引起皮肤结核的致病菌,是一种抗酸杆菌,抗酸染色呈红色,有人型,牛型,鸟型,鼠形,冷血动物和非洲型等六型,其中人型,牛型和非洲型对人类有致病性,而皮肤结核主要由人型引起,其次为牛型。
皮肤结核的感染途径分为:
1、外感染: 由于皮肤或黏膜损伤,结核杆菌直接侵入皮肤或黏膜而致病。
2、内感染 :患者体内有结核病灶存在,结核杆菌通过血行或淋巴系统转移到皮肤或黏膜而致病,也可由局部结核病灶直接传播到邻近皮肤或黏膜而致病,或通过腔道将结核杆菌带到腔口附近皮肤或黏膜而致病。
(二)发病机制
当结核杆菌侵入机体后,首先被中性粒细胞吞噬,并在其中继续繁殖,随后被中性粒细胞带到体内深部,当白细胞破溃后,细菌散出,则又被体内巨噬细胞所吞噬,细菌在巨噬细胞内继续繁殖,因而引起细胞浸润,形成慢性肉芽肿,此时细菌抗原分别刺激B淋巴细胞及T淋巴细胞,产生抗体及致敏淋巴细胞,由于细菌多潜藏于细胞内,以致抗体不能进入细胞内抗御细菌,所以抗体对其免疫防护作用不强,但致敏的淋巴细胞与结核杆菌或含有结核杆菌的吞噬细胞接触时,即释出一系列免疫效应因子,主要是巨噬细胞游走抑制因子(MIF),巨噬细胞激活因子(MAF)及趋化因子等,吸引巨噬细胞聚集在结核杆菌和致敏淋巴细胞的周围,使巨噬细胞活性增强,细胞内消化酶如溶菌酶和水解酶增多,成为激活的巨噬细胞,能把潜藏在细胞内结核杆菌杀死和消灭。
临床表现
根据临床表现的不同分类如下:
1、局限型: 包括原发性皮肤结核和再感染性皮肤结核,病损处结核杆菌容易检出,病理变化呈典型的结核样肉芽肿改变,病程缓慢,愈后遗留萎缩性瘢痕,属于此型者有原发性皮肤结核综合征,全身性粟粒性皮肤结核,寻常性狼疮,瘰疬性皮肤结核,疣状皮肤结核,溃疡性皮肤结核等。
2、播散型(血源性):主要经过血行播散,病损内不易检出结核菌,病理变化除呈结核样肉芽肿改变外,常伴有血管的变化,多数病例不能发现活动性结核病灶,而且对抗结核治疗无明显效果,有自然消退的倾向,属于此型者有丘疹坏疽性结核疹,颜面播散性粟粒狼疮,硬红斑,苔藓样皮肤结核,阴茎结核疹等。
本病少见,初发为褐红色丘疹,以后渐发展成硬结或斑块,溃破后形成溃疡,溃疡边缘穿凿基底有肉芽形成,附近淋巴结肿大,可破溃,有干酪形成,破溃的皮肤和淋巴结的溃疡处容易查到结核杆菌,常发生在儿童的面部和四肢,亦可见于黏膜,偶有成人发生者,溃疡发生后数周内结核菌素试验由阴性转为阳性。
检查
诊断
根据皮疹的特点和邻近淋巴结肿大,特别是发生于儿童患者时,需高度怀疑本病。仔细检查可发现小的瘢痕和狼疮样斑疹。在淋巴结炎症之前,可通过细菌学涂片和培养阳性确诊。本病如见到抗酸菌,应开始抗结核病治疗,不必等待培养或接种结果。在这一阶段损害可与孢子丝菌、放线菌病等混淆。猫抓病、海鱼分枝杆菌感染、梅毒性硬下疳可类似于原发性皮肤结核综合征。但非本病的感染部位和过程可与本病区别。另外通过培养也可做出鉴别。在肛门和生殖器部位皮损,特别是儿童患者可能被漏诊。
鉴别诊断
治疗
本病主要感染外来结核杆菌引起,对早期单个损害可以手术切除,配合以初治痰液涂片阴性的抗肺结核方案治疗,可以使损害消退。儿童的抗结核药物剂量酌减。局部损害在给予全身抗结核药物同时,可以用INH粉末或5%的INH软膏或15%~20%的对氨基水杨酸钠软膏治疗。
预后
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。