眶内海绵状血管瘤
名称
概述
海绵状血管瘤
海绵状血管瘤(cavernoushemangioma)因肿瘤内为海绵样血管窦腔而得名。是成年人最常见的原发于眶内的肿瘤,占眶内肿瘤10%~23%女性较男性多见。本病为先天性错构瘤,肿瘤由大小不等的血窦及纤维间隔构成,有完整包膜。因肿瘤生长缓慢,往往在青春期后因出现眼球突出而被发现鶒曾认为海绵状血管瘤是由毛细血管瘤腔内压力增高、管腔扩张而形成的,但临床和病理均不能证实二者有因果关系。由于血管壁中查出平滑肌细胞,按血管的发育过程,属于毛细血管以后更成熟血管发生的肿瘤鶒。
科学解释
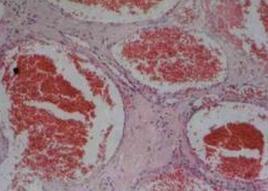
海绵状血管瘤为椭圆形实性肿瘤,边界清楚,呈暗红色,外有薄的、完整的纤维包膜,切面呈海绵状,瘤体借细小动脉和静脉与体循环联系,血流缓慢,肿瘤内可见出血、栓塞、囊变、含铁血黄素沉着及钙化,体积不受体位影响。
临床
显微镜下见瘤内有大量血窦和纤维结缔组织,构成包膜的纤维组织与血窦间鶒的纤维组织相延续其窦腔内层为内皮细胞,纤维间隔内可见分布不均匀的平滑肌纤维。肿瘤多位于眼眶肌锥内绝大多数为单发,极少数为多发。多数病人早期无自觉症状或仅表现有单侧进行性、无痛性眼球突出由于约80%位于肌锥内,因此,眼球向正前方突出最常见位于肌锥外者可使眼球移位健康搜索。视力一般不受影响但在少数病程较长肿瘤较大的病例,视力可严重受损。早期眼球运动通常不受影响,晚期可出现眼球运动障碍。位于眶尖区的肿瘤可导致视盘水肿视神经萎缩或因肿瘤压迫产生脉络膜皱褶。此种肿瘤位于眶内,有囊,进展缓慢,症状、体征及影像显示在良性肿瘤中具有代表性。海绵状血管瘤的治疗主要采用手术切除预后较好。
流行病学
 海绵状血管瘤多发生于女性,占52%~70%。就诊年龄自15~72岁,30~49岁者占2/3。多发生于一侧眼眶,眶内1个肿瘤,也可一眶多发,偶见发生于两侧眶内。海绵状血管瘤是典型的眶内良性肿瘤,临床表现可作为各种良性肿瘤的代表,是成年人最常见的原发于眶内的肿瘤。Henderson报告的1376例眼眶肿瘤中60例仅占4.6%,Shields654例中有20例,占3.06%国人发病率似较欧美为高。
海绵状血管瘤多发生于女性,占52%~70%。就诊年龄自15~72岁,30~49岁者占2/3。多发生于一侧眼眶,眶内1个肿瘤,也可一眶多发,偶见发生于两侧眶内。海绵状血管瘤是典型的眶内良性肿瘤,临床表现可作为各种良性肿瘤的代表,是成年人最常见的原发于眶内的肿瘤。Henderson报告的1376例眼眶肿瘤中60例仅占4.6%,Shields654例中有20例,占3.06%国人发病率似较欧美为高。
病因
尚不明确鶒。过去曾有学者认为本肿瘤是由毛细血管瘤转化而来,管腔内压力增高而高度扩张,形成血管窦。但临床表现和病理组织好像不支持此种说法海绵状血管瘤血管壁内有平滑肌细胞鶒,按血管发展程度,较毛细血管更为成熟,是多种细胞成分形成的肿瘤,与毛细血管瘤一样也是一种错构瘤。
实验室检查
病理学检查:海绵状血管瘤多呈类圆形,紫红色,有完整的囊膜。囊膜是血管窦间纤维结缔组织延续形成的为肿瘤本身的一部分,不能与肿瘤实质分离。肿瘤借助于细小的营养动脉与全身血管沟通导出静脉也很细。切开肿瘤健康搜索,断面为许多盛满血液的血管窦。将血液排出,肿瘤体积明显缩小且见海绵样小窝。光镜下,肿瘤由大的扩张的海绵状血管窦构成,窦壁内衬以扁平而薄鶒的内皮细胞。间质为不等量的纤维组织,常有玻璃样变。有的区域缺乏间质,邻近窦腔的内皮细胞互相贴近。也有的区域间质黏液化或脂肪细胞堆集,甚至在间质内出现平滑肌束偶见间质内含有淋巴细胞、浆细胞和巨噬细胞等慢性炎性细胞。电镜下可见内皮细胞之外有基底膜及2~3层分化较好的平滑肌细胞
其它辅助检查
1.X线检查早期为正常所见长期高眶内压引起眶容积普遍扩大和密度增高,约占海绵状血管瘤的35%,但缺乏特异性改变。
2.超声探查 超声对海绵状血管瘤诊断符合率较高,有经验的医生可能准确无误地提示此肿瘤的组织学诊断并可测定肿瘤的大小,位置以及与周围重要结构的关系。但由于眼科专用超声仪换能器的频率高,穿透力差眼球后1cm距离之后的小肿瘤常难以确定。
(1)A型超声探查:肿物边界清楚内回声波峰较高可达到组织灵敏度的60%~95%,是眶内肿瘤中反射性最高的一种。肿瘤内波峰顶连线与基线夹角小于45°。
(2)B型超声探查:海绵状血管瘤具有独特的声像图,病变呈圆形或椭圆形,有肿瘤晕,边界清楚,圆滑。内回声多而强,且分布均匀,中等度声衰减。以探头压迫眼球,可见肿瘤轴径缩短即压迫变形肿瘤的内回声多且分布均匀,是特异性超声征
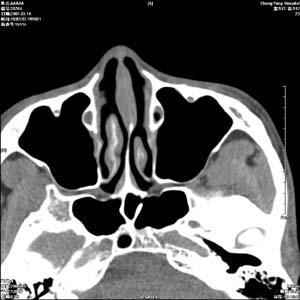
(3)多普勒超声探查:多数病例肿瘤内缺乏彩色血流,这是由于血液流动较慢,未达到显示阈的缘故;脉冲多普勒显示为平直血流频谱,即静脉血流频谱,因血窦属于静脉性,血流速度一致3.CT扫描CT可准确提示肿瘤的存在确定空间位置,肿瘤数目和肿瘤引起的继发改变。海绵状血管瘤的CT像有如下特征:
①多位于肌肉圆锥内,视神经的外侧,视神经被推挤移位,冠状层面更便于对视神经位置的判断;
②肿瘤呈圆形,椭圆形或梨形边界清楚,圆滑内密度均质,密度轻度高于邻近软组织CT值一般大于+55HU鶒肿物内可能发现钙质沉着;
③注射对比剂后强化明显,增强值大于25Hu,且一致性增强;
④50%病例眶腔扩大海绵状血管瘤鶒的大部分病例眶尖保留一个三角形透明区,但起源于眶尖或向后蔓延者往往缺乏此黑三角。关于密度和增强值除取决于海绵状血管瘤的构造外,还受多种因素影响,如肿瘤内血管和纤维组织分布不均鶒或含有毛细血管成分健康搜索,则密度可不均质和增强不一致,健康搜索。造影剂增强也受注射与扫描时间间隔影响如一边注射一边扫描,因肿瘤供血动脉纤细造影剂尚未充满病变区,或间隔时间较久肿瘤内造影剂已排出,强化值均较小。正当造影剂充满肿瘤野且血管窦腔多而大,增强后CT值可大于100HU鶒,如此高的增强值在其他眶内肿瘤较为少见。另外CT可揭示肿瘤数目,可显示肿瘤准确位置和排列状况,此点对于完全取出肿瘤非常重要,因小肿瘤的探查可能被遗漏健康搜索。CT是根据密度判断病变的,CT平片很难把海绵状血管瘤与神经鞘瘤、鞘外脑膜瘤、平滑肌瘤和良性间质瘤鉴别开来。
4.MRI 更明确显示肿瘤的位置、范围、边界和周围结构的关系。至关重要的是显示肿瘤与视神经的关系在这方面MRI优于CT。利用SE脉冲序列健康搜索,在T1WI肿瘤为中等强度信号信号强度低于脂肪,与眼外肌相似比玻璃体高。在T2WI肿瘤为高信号,注射Gd-DTPA后可见信号明显增高。观察信号强度要考虑TR和TE长短,这两个参数明显影响信号强度。MRI显示肿瘤内结构不及B型超声波。 5.红细胞闪烁摄影 利用99mTc标记红细胞在E-CT上进行闪烁摄像,肿瘤可浓集放射性核素。 >浆细胞 >淋巴细胞
临床表现
眼球突出是眶内肿瘤常见的临床体征,但起始时并不出现此征象,因其压迫周围脂肪,使之吸收而眼位得到代偿。肿瘤大于10mm直径时出现可见的眼球突出。海绵状血管瘤多引起缓慢地、渐进性眼球突出,早期缺乏症状和其他体征,患者本人多未察觉。就诊时多有眼球突出,且多为一侧性,两侧性眼球突出差值超过2mm直至眼球脱出眶外因病变多位于球后健康搜索,眼球突出方向多为轴性向前。
肿瘤以细小血管与体循环联系鶒,且有包膜因而眼球突出度不受体位影响。此点与毛细血管瘤和静脉血管瘤不同健康搜索后两种肿瘤低头时体积增大,眼球突出度增加健康搜索。肿瘤是位于眼球赤道部之前或眶尖部的小肿瘤,往往不引起眼球突出,前者出现眼球移位后者早期视力减退和原发性视神经萎缩。视力改变也常见。
海绵状血管瘤可以引起视力减退鶒,约占全部病例的65.8%,肿瘤位于眼球之后压迫后极部,眼轴缩短,引起远视和散光;脉络膜视网膜皱褶和水肿变性原发于眶尖部肿瘤压迫视神经早期即有视力减退,有时误诊为球后视神经炎或原发性视神经萎缩,由于眼球突出并不明显,视力完全丧失才来就诊者也有之。
位于眶中段的肿瘤,初期视力保持正常。除非体积较大,压迫视神经或眼球,晚期才发现视力减退。眼睑和结膜改变在眶后部海绵状血管瘤多属正常,或伴有暴露性角膜炎,充血水肿。位于前部的肿瘤常引起眼睑隆起鶒,皮肤或结膜透见紫蓝色,结膜本身多无改变。眼球运动障碍晚期可出现。海绵状血管瘤呈慢性扩张性增长不浸润眼外肌,早期不影响眼球运动神经及眼外肌功能。晚期因肿瘤机械性阻碍,眼球向肿瘤方向转动受限鶒约40%的病例有此体征。眼底检查有一定意义。原发于眶尖的肿瘤,早期引起视神经萎缩,肌锥内前部肿瘤压迫视神经,发生视盘水肿,约占32%。
接触于眼球的肿瘤健康搜索,眼底镜可发现眼底压迫征如后极部隆起、脉络膜皱褶视网膜水肿放射状纹理或黄斑变性,这些征象是由于直接压迫或影响局部血循环引起的位于眶前部或周围间隙肿瘤将手指探至眼球与眶壁之间,可扪及肿物,约占34%。中等硬度,稍具弹性或囊性感健康搜索,表面光滑,边界清楚,可推动有漂浮感眶深部肿瘤不能扪及以手指向后压迫眼球有弹性阻力。只有眶尖部的肿瘤既不能引起眶压增高,也不能扪及肿物,只有影像学检查才能发现病变。 并发症: 眼球突出以及眼球运动障碍多见。
诊断
鉴别诊断
海绵状血管瘤具有一般良性肿瘤共有的临床特征需要鉴别的几种常见肿瘤包括神经鞘瘤、脑膜瘤、泪腺良性多形性腺瘤血管外皮瘤等。
1.神经鞘瘤多位于肌锥外,有时有压痛。B超图回声少,透声性强。彩色多普勒超声在肿瘤内可见丰富的彩色血流,脉冲多普勒检查可见动脉频谱。CT扫描CT值较低,注射强化剂后增强程度一般不超过20HU;发生于眶尖部者MRI常发现哑铃状颅眶沟通肿瘤。海绵状血管瘤一般不超过眶壁边界。
 2.脑膜瘤多有视力减退,视盘水肿继发萎缩和视神经睫状血管。B超探查肿瘤内回声少而衰减著,不可压缩;CT示视神经管状、梭形增粗或圆锥形肿物;MRI可发现肿瘤起自视神经鞘可管内或颅内蔓延。
2.脑膜瘤多有视力减退,视盘水肿继发萎缩和视神经睫状血管。B超探查肿瘤内回声少而衰减著,不可压缩;CT示视神经管状、梭形增粗或圆锥形肿物;MRI可发现肿瘤起自视神经鞘可管内或颅内蔓延。
3.泪腺多形性腺瘤 发生于泪腺窝,B超探查内回声中等,肿瘤压迫眼球使之明显变形;CT发现泪腺区骨吸收。海绵状血管瘤几乎不发生于泪腺窝内。 4.孤立的神经纤维瘤 临床表现也类同于海绵状血管瘤,但B型超声图内回声少,不可压缩;CT显示边缘不光滑。 5.眶内血管外皮瘤少见 超声探查回声较海绵状血管瘤少,且不能压缩。彩色多普勒超声显示有丰富的红蓝血流。
治疗
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。

 海绵状
海绵状