巩膜炎
病因学
巩膜炎的病因多不明,有时不仅找不到原因,甚至连炎症的原发部位是在巩膜、上巩膜、球筋膜或是在眶内其他部位也不清楚,例如,后巩膜炎就难与急性炎性眶假瘤鉴别。
(一)外源性感染
外因性者较少见,可为细菌、病毒、真菌等通过结膜感染灶、外伤、手术创面等直接引起。
(二)内原性感染
1.化脓性转移性(化脓菌)。
(三)结缔组织疾病的眼部表现
结缔组织病(胶原病)与自身免疫病有关,如类风湿关节炎、坏死性结节性红斑狼疮、结节性动脉周围炎、类肉瘤病(结节病)、Wegener肉芽肿、复发性多软骨炎等并发的巩膜炎,所引起巩膜的类纤维蛋白坏死性改变,本质上与结缔组织病相似。在坯 煞费苦心性巩膜炎中其并发率约在50%以上,穿孔性巩膜软化时其并发率则更高。其他如强直性脊柱炎、Bencet病、皮肌炎、IgA肾病、颞动脉炎、卟啉病人中,也有并发巩膜炎的报道。Watson(1982)经过动物实验对诱发巩膜炎机制的研究指出:这种类型的肉芽肿性改变,可能说明病变是局部产生的抗原(Ⅳ迟发型超敏反应中)或循环免疫复合物在眼内沉积,诱发免疫反应而引起的Ⅲ型超敏反应。在Ⅲ型超敏反应中,血管反应是抗原抗体在血管壁上结合作用的结果。这些复合物沉积在小静脉壁上,并激活了补体,从而引起急性炎症反应。故胶原病是一种与个体基因有关的免疫机制失调的自身免疫病,或是其中的一种表现。
治疗措施
巩膜炎的治疗原则,首先应明显病因,进行对因治疗,并预防复发。增强营养改善全身情况也是必要的。
表层巩膜炎无论是单纯性或结节性,均是一种良性复发性轻型疾患,有自限性,病程1~2周或以上,可以不加治疗。但为了尽快治愈可局部应用皮质类固醇滴眼剂滴眼,利用其非特异性抗炎作用,可缓解症状及巩膜的损害。或应用非皮质类固醇抗炎剂,如消炎痛、保泰松等亦可收到治疗效果。其他局部对症滴眼剂,对各种类型巩膜炎的治疗均应常规使用,如当巩膜炎并发虹膜睫状体炎时,应及时滴用阿托品充分散瞳等。
痛风属于例外,其发病机制是由于吞噬细胞空泡破裂,因此应该用促尿酸尿法(uricosuria)治疗。必要时局部给予皮质炎固醇治疗。
(二)巩膜炎
弥漫性和结节性巩膜炎,患部的血管丛是开放的,但病程缠绵,除局部给药外,应加服皮质炎固醇制剂。如并发葡萄膜炎应及时给与散瞳剂。
(三)坏死性巩膜炎
病情严重,血管丛大部分闭锁。如梅毒、结核、麻风病等,应给予针对病因的特效疗法及配合短疗程的全身非皮质类固醇抗炎剂治疗。诸如羟保泰松或消炎痛口服,如1周内无效,巩膜出现无血管区则应投予足够剂量的皮质类固醇制剂,如强的松或地塞米松口服,以抑制病变的坏死过程。俟病变被控制后则递减到维持量,直到疾病消退。
结膜下注射的方法在深层巩膜炎患者应视为禁忌,以防止巩膜穿孔。但全身或球后注射皮质炎固醇通常能使巩膜炎、巩膜周围炎、巩膜球筋膜炎和急性炎症眶假瘤得到缓解,并对减轻严重疼痛甚为有效,且无并发症。
在严重病例有时需要使用较强的免疫抑制剂,如环磷酰胺等,有时用它作为皮质类固醇的减免剂,或在增加抗前列腺素的非类固醇抗炎剂,以达到使全身性类固醇剂量降低到可接受的水平。但一般认为,部分前节小动脉梗阻所造成的真正穿孔性巩膜软化病人,应早在坏死出现之前进行治疗。对涉及全身免疫系统疾病的病人,如Wegener肉芽肿病,治疗的目的在于需要抑制淋巴细胞的产生,免疫抑制剂与皮质类固醇联合使用,能获得最佳效果,而对另外一些全身血管炎或仅为循环免疫复合物病的患者,则仅需皮质类固醇治疗。
手术治疗只适用于肯定炎症的根源是自身免疫病,切除坏死组织,可以清除抗原来源,同时植入同种异体巩膜,也是有效的治疗手段。
近年相继有人报道,使用环孢霉素A,是一种新型强效免疫抑制剂,能选择性地作用于辅助性T淋巴细胞,发挥其免疫抑制作用,且无骨髓毒性,最早在眼科用于治疗角膜溶解综合征。近年对坏死性巩膜炎、蚕蚀性角膜溃疡及角膜移植排斥反应均取得了肯定的疗效。并已能将其配制成局部滴眼剂应用于临床。
病理改变
巩膜病变的活组织检查比较危险,而且也常作。仅能在摘出眼球时或对手术中切下的病损组织进行病理学改变的研究。巩膜炎时出现的浸润、肥厚及结节是一种慢性肉芽肿性病变,具有类纤维蛋白坯 煞费苦心及胶原破坏的特征。除从外部感染或从邻近化脓灶转移而来的以外,化脓性炎症较少见。在血管进出部位可以出现限局性炎症。
肉芽肿性炎症有限局性及弥漫性之分,但本质相同,即被侵犯的巩膜表现为慢性炎症的细胞浸润,这些细胞包括多形核白细胞,淋巴细胞和巨噬细胞,形成结节状及弥漫性肥厚的病灶。肉芽肿被多核的上皮样巨细胞和新旧血管包绕,有的血管有血栓形成,表现出血管炎的特点。这些变化有时向周围扩展,远超出肉芽肿的部位,最先累及远离病变处的巩膜粘多糖,表现为胶体铁染色减弱。在接受肉芽肿处纤维被粘液水肿推开,而粘多糖只能形成斑状着染。在电镜下可见胶原纤丝也吸收染色剂。此处细胞改变是胶原纤维细胞的数量和活性明显增加,而在肉芽肿内,细胞成分显著增加,该区域被浆细胞、淋巴细胞和巨噬细胞所浸润外,其中有些聚合成巨细胞。巩膜胶原纤丝失去在偏振光下的双折光现象。在坏死性区域,可见以浆细胞为主的浸润细胞集团,细胞坯 煞费苦心,胶原纤维增生。在此部位有来源于上巩膜或脉络膜的簇状新生血管。新旧血管都有中层坏死,粘多糖沉积,并可见血栓形成。很多血管内及周围有纤维蛋白沉积。
病变表浅时,结膜下及巩膜浅层均受侵犯,巩膜水肿可显层间分离,其间隙淋巴细胞浸润,同时浅层巩膜血管充血,淋巴管扩张。轻型者愈后多不留痕迹。侵犯巩膜前部的炎症也会波及到角膜,相反前房积脓性角膜炎亦可波及到巩膜而产生浅层巩膜炎。深层巩膜炎亦多累及浅层巩膜,而在坏死性巩膜炎时,病灶中心区产生类纤维蛋白坏死,其周围有大单核细胞如栅栏状围绕,严重时在炎症细胞浸润中心可发生片状无血管区(动脉闭塞),组织变性坯 煞费苦心,而后可发生脂肪变性或玻璃样变性、钙化等。坏死部逐渐吸收纤维化而形成瘢痕,此局部巩膜薄变而扩张,或组织肥厚形成所谓“肥厚性巩膜炎”(SchÖbl,1889)。
临床表现
1.前巩膜炎
病变位于赤道部前。双眼先后发病,眼部疼痛剧烈。持续数周,迁延可达数月甚至数年。可并发角膜炎、葡萄膜炎、白内障、眼压升高。可分为三类:
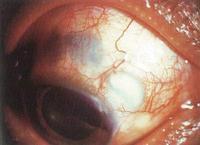
(1)结节性巩膜炎病变区巩膜紫红色充血,炎症浸润肿胀,结节样隆起,质硬,压痛,结节可多个。
(2)弥漫性巩膜炎巩膜弥漫充血,球结膜水肿,巩膜呈特征性的蓝色。
(3)坏死性巩膜炎破坏性较大,常引起视力损害的炎症。眼痛明显,早期局部巩膜炎性斑块,边缘炎症较中心重。晚期巩膜坏死变薄,透见脉络膜,甚至穿孔。病灶可迅速向后和周围蔓延扩展。炎症消退后,巩膜呈蓝灰色,粗大血管围绕病灶。常伴严重的自身免疫性疾病如血管炎。
2.后巩膜炎
较少见,为一种肉芽肿炎症,位于赤道后方巩膜。出现不同程度眼痛、视力下降。眼前节无明显改变。可有轻微眼红。后节表现为轻度玻璃体炎、视盘(视乳头)水肿、浆液性视网膜脱离、脉络膜皱褶。
并发症
 巩膜炎的眼部合并症较多,且多发于炎症的晚期,合并症依炎症轻重及性质而定。表层巩膜炎约占15%,巩膜炎则高过57%,特别多发于重症坏死性巩膜炎。在炎症扩散及继发眼内炎时,合并症有各种角膜炎或角膜病变、白内障、葡萄膜炎、青光眼及巩膜薄变(缺损)等。
巩膜炎的眼部合并症较多,且多发于炎症的晚期,合并症依炎症轻重及性质而定。表层巩膜炎约占15%,巩膜炎则高过57%,特别多发于重症坏死性巩膜炎。在炎症扩散及继发眼内炎时,合并症有各种角膜炎或角膜病变、白内障、葡萄膜炎、青光眼及巩膜薄变(缺损)等。
硬化性角膜炎(sclerosing keratitis),也称进行性巩角膜周围炎(esclero-perikeratitis)。患者多为女性,年龄较大,常双眼受累,反复发作,致使全角膜被波及且并发虹膜睫状体炎或青光眼,导致严重后果。
病变特点为围绕角膜缘部的巩膜组织发生水肿及浸润性变化,并形成稠密的血管新生现象,由角膜缘部浸入角膜深层组织,引起角膜混浊,此混浊常发生于角膜缘部。但也可发生于角膜中央的表面或实质中层,而与巩膜病变部位无联系。角膜混浊开始呈灰白色或灰黄色,以后变为白色,典型的呈舌状或三角形,尖端向角膜中央。并常见在角膜基质板层内残留线状混浊,外观如陶瓷状,这种混浊一旦出现便永不消失。在严重病例混浊可以逐渐发展成环状,仅角膜中央留有透明区,甚至最后此中央透明区亦消失,完全混浊,形成所谓“硬化性角膜”。亦有个别病例在病变过程中,发展成巩角膜边缘性溃疡。
所谓“硬化性角膜”,系指病变角膜组织变为陶瓷样外观而似巩膜,并非有硬化性的病理改变。
(二)角膜溶解或称角质层分离(keratolysis)
本病特点为,在有严重的坏死性巩膜炎或穿孔性巩膜软化时,原来透明的角膜表层,发生角质层分离,溶解脱落,有时脱落范围过数毫米。重症者,后弹力层膨出菲薄,可一触即破。在病变的巩膜亦可发生组织溶解脱落。对于这种溶解,经皮质类固醇激素治疗,可以阻止其发展,说明抑制胶原活性对疾病亦有抑制作用。
(三)巩膜缺损
仅见于最严重的巩膜坏死病例,如果坏死性巩膜炎合并有炎症,则上巩膜血管消失,其下的巩膜组织变为无灌注区,最终变为坏死组织。穿孔性巩膜软化的病例,可在无任何先兆的情况下发生组织坏死。坏死一旦发生则巩膜即变为菲薄透明,时或发生穿孔。
(四)葡萄膜炎
据多数学者的统计,约35%的巩膜病患者并发有葡萄膜炎和视网膜炎。对前及后部葡萄膜炎患者,均应高度警惕是否并存有巩膜炎,反之亦然。后巩膜炎如并发葡萄膜炎则症状凶猛,且时常合并视网膜脱离。亦有人报告前房及玻璃体内有炎症细胞。Wilhelmus在组织学上发现脉络膜毛细血管有炎症;视网膜中央动脉和其小动脉,以及后睫状血管周围有套袖状浸润形成。
(五)青光眼
巩膜炎的各阶段,均可发生眼压上升。其原因:①睫状体脉络膜渗出导致虹膜-晶状体隔前移致使房角关闭而发生急性闭角青光眼;②前房中炎症细胞浸润阻塞小梁网及房角;③表层巩膜血管周围淋巴细胞套袖状浸润,致巩膜静脉压上升;④Sehlemm管周围淋巴细胞套袖状浸润,影响房水流出速度;⑤局部、眼周或全身长期应用皮质类固醇,诱发皮质类固醇性青光眼。
辅助检查
由于巩膜炎多见于免疫原性及过敏原性的事实,所以,在治疗前除病史及全身和局部的特征性体征可作为诊断依据外,进行相应的全身系统检查及实验室检查也是必要的。
(一)全身检查
(二)实验室检查
血常规、血沉、肝功能,血清尿酸测定、梅毒血清学试验、结核菌素皮内试验等。免疫指标:类风湿因子、外周血T淋巴细胞亚群、外周血免疫球蛋白、免疫复合物测定、抗核抗体、补体C3等。
Watson(1984)首先将荧光血管造影应用于巩膜炎的诊断,提出:典型的弥漫型或结节型巩膜炎,荧光血管造影显示血管床的荧光增强与通过时间减低,即在充血的血管显示只有很少或没有血液通过。其充盈形态异常,因为有异常的吻合支开放,形成血管短路。荧光素早期即渗漏到深部巩膜组织中,血管充盈延迟。但如果病中血管通畅时,血液循环最终会恢复。但如血管已经阻塞,那就很少重新开放,最终为新形成的血管所取代。特别有意义的是在具有明显炎症的弥漫型,结节型和坏死型巩膜炎中,发生闭塞的是小静脉,而在穿孔性巩膜软化其阻塞的则是小动脉,特别是深部巩膜丛的小动脉。因此其结果不是像其他类型的坏死性巩膜炎那样,由炎症细胞对被损害的组织进行积极的清除,并被稀疏的纤维组织所取代,而是组织梗塞,并随之分离,逐渐被吸收清除。
目前虽然围绕这些血管的正常充盈和某些主要血管不充盈的问题上还有争议,但通过观察发炎的血管层和伴随巩膜水肿而出现的血管移位,可以鉴别良性的浅层巩膜炎和严重的巩膜炎,有助于巩膜炎早期诊断和进一步研究。
(四)眼底荧光血管造影
有视网膜下渗出液者,荧光血管造影早期可见脉络膜背景荧光呈斑驳状,继而出现多个针尖大小的强荧光区,随后此强荧光区逐渐变大变亮。造影晚期这些病灶的荧光素渗入视网膜下液内。当然,这种荧光造影所见对后巩膜并非特异性的。但这些表现有助于后巩膜炎的诊断。
(五)超声扫描检查
超声扫描是近年诊断后巩膜炎症肥厚不可缺少的方法。B型超声扫描可见球后部变平,眼球后部各层变厚,以及球后水肿。若球后水肿围绕视神经,则可见“T”形征。这种体征表示沿巩膜扩展的水肿与正常圆形视神经阴影成直角。
(六)CT扫描检查
CT显示巩膜厚度,注射增强剂可使其影像增强。也可见球后水肿。但特发性炎性眶假瘤、急性巩膜周围炎和眶蜂窝织炎病例也可有类似表现。
叶荣坤(1983)报告1例后巩膜炎所致单侧眼球突出:女,46岁。因左眼视力下降5个月,眼球突出1个月,眼球运动受限、球结膜弥漫性充血,颞侧赤道部限局性暗红色充血间有结节,压痛明显。眼底视盘充血水肿,隆起2.0D,黄斑部轻度水肿。经全身及局部抗生素及皮质类固醇治疗,病情缓解。刘炳治等(1982)报告后巩膜炎1例,眼球微向前突>健侧2mm,球结膜充血水肿,眼球运动时疼痛加重。视盘边界不清色红前凸,中央静脉充盈迂曲,视网膜轻度水肿,黄斑区有放射状皱襞,中心凹光反射(-)。给与足够量皮质类固醇、血管扩张剂、神经营养剂治疗。视力由0.3上升到0.8。观察2年无复发。
治疗
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。

 巩膜为一细胞与
巩膜为一细胞与