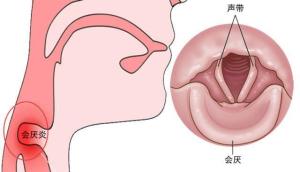
急性会厌炎
疾病原因
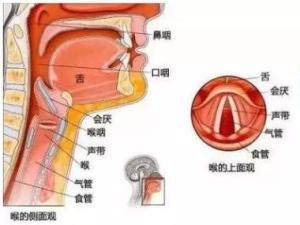 感染、外部创伤、相邻器官感染、变态反应都可能是引起急性会厌炎的原因。
感染、外部创伤、相邻器官感染、变态反应都可能是引起急性会厌炎的原因。
首先是感染,年老体弱或有喉外伤的患者,容易受到细菌或病毒的感染;有过敏体质的人在过敏以后,也会出现会厌炎。
其次是外部创伤,主要包括热损伤(吸入蒸汽或高温饮料)、化学损伤(刺激性气体或食物)、机械损伤(异物外伤)、放射线损伤等。
另外是相邻器官感染,这种比较常见,当我们出现扁桃体发炎、咽炎、鼻窦炎或口腔炎时,也可能会引发会厌感染。
最严重的是变态反应,当抗原(如药物:阿司匹林;血清,食物:海鲜)等进入机体后,产生某种变应原发生反应,全身性的变态反应会引起会厌区黏膜或杓会厌襞的高度水肿。急性变态反应性会厌炎十分凶险,一般在用药或者进食数小时内即可发病,抢救不及时死亡率很高。
典型症状
1、症状
 (1)局部症状
(1)局部症状
①咽喉疼痛:患者咽喉疼痛剧烈并进行性加重,伴有明显吞咽痛,严重时因脖子扭动可出现咽部剧烈疼痛。
②吞咽困难:剧烈的吞咽痛影响吞咽功能,甚至唾液也难以咽下,出现饮水呛咳、张口流涎等表现。
④呼吸困难:当会厌高度肿胀声门变小时,合并粘痰阻塞,可出现吸气性呼吸困难,伴有吸气性喉鸣,重症者呼吸困难出现早,进展迅速,数小时内可出现窒息。
局部症状虽较重,但因声带多无受累,故很少有声音嘶哑。
(2)全身症状
轻症患者全身症状并不明显;重症者常伴有起病急,有畏寒发热,表现为急性痛苦面容。儿童及老年人症状多较严重。体温在38℃-39℃,少数患者体温超过40℃。此外还有头痛、乏力、周身不适、食欲减退等症状。
2、体征
(1)会厌改变
口咽部无明显改变,但会厌明显红肿,多呈球形。若脓肿形成,表面可见黄白色脓点。会厌红肿多见于舌面,喉面较少见。由于肿胀会厌的后倾遮掩,喉镜检查时不易见到声带、室带。
检查项目
疾病诊断
诊断原则
该病发病急,进展快,以咽痛、吞咽困难、言语不清为主症,多无声音嘶哑。喉镜检查可明确诊断。
诊断依据
该病发病急,进展快,以咽痛、吞咽困难、言语不清为主症,多无声音嘶哑。喉镜检查可明确诊断。
鉴别诊断
好发于3岁以下儿童,主要症状为声嘶,可伴有发热,哮吼样干咳及吸气性呼吸困难。喉部检查,声带及声门下黏膜充血肿胀,会厌及杓状软骨正常。
起病急,声音嘶哑,吞咽困难,呼吸困难。检查见会厌、杓状软骨黏膜高度水肿,但患者无明显咽喉疼痛。
起病较缓,全身中毒症状明显,体温不高,呼吸困难呈进行性加重,声嘶,喉内可见假膜,涂片可查出白喉杆菌。
起病一般较急,多伴高热,可有声嘶,无吞咽困难,呼吸困难发展一般较快,阵发性咳嗽。查体见声门下黏膜充血、肿胀。病原体常为金黄色葡萄球菌或链球菌。
5、喉异物
有误食异物史,查体多可发现异物。
疾病治疗
治疗原则
以抗感染、防止喉阻塞为基本治疗原则,可给予足量抗生素和糖皮质激素治疗,同时进行中医辨证论治。应严密关注患者的呼吸状态,如呼吸困难严重,应及时行气管切开术。
治疗方法
1.药物治疗
(1)糖皮质激素激素有治疗和预防会厌、杓会厌襞等水肿的作用,同时又有非特异性抗炎、抗过敏、抗休克等作用。早期与抗生素联合使用。
(2)抗生素及早选择能针对乙型流感嗜血杆菌感染的广谱抗生素静脉滴注,病情稳定后改为口服抗生素。
(3)局部治疗局部给以抗生素加激素喉部雾化吸入治疗,可减轻局部水肿,促进炎症消退。
2.手术治疗
(1)切开排脓术如有局部脓肿形成时应进行切开排脓术,有利于迅速控制感染,并可减少抗生素药物的用量,减轻毒血症,缩短病程。如感染灶尚未局限时,不可过早进行切开,以免炎症扩散。
(2)建立人工气道包括经口或经鼻气管插管、环甲膜切开、气管切开术等。
3.支持治疗
吸氧治疗以补充通气不足,改善全身情况。进食困难者予静脉补液等支持治疗。
糖尿病患者的咽喉部感染远较非糖尿病患者的咽喉部感染病情复杂,因为糖尿病患者的免疫功能降低,易发生严重的、快速发展型的感染,咽喉部软组织疏松,局部感染和水肿极易导致喉梗阻、窒息和死亡;同时感染可以加重糖代谢紊乱,诱发酮症酸中毒或非酮症高渗性昏迷等,增加糖尿病的病死率。对于糖尿病患者合并急性会厌炎的,治疗原则如下:
(1)控制血糖对于血糖控制不佳的糖尿病患者,单纯抗感染治疗可能治疗效果不好。对于这类患者,降糖治疗尤为重要。一般采用胰岛素皮下注射,必要时可采用静脉输液治疗。定期监测血糖,及时调整胰岛素用量。密切监测患者血浆pH值及尿酮体情况,及时纠正代谢紊乱,消除酮症。
(2)抗生素大剂量抗生素控制感染,并加用抗厌氧菌药物。抗生素的使用必须注意病原菌的种类及对药物的敏感性.避免盲目长期使用广谱抗生素增加霉菌感染的机会。
(3)糖皮质激素对于糖尿病患者,激素的应用应该慎重。因为糖皮质激素能从多方面使血糖水平升高,导致糖尿病酮症酸中毒、高渗性非酮症高血糖性昏迷综合征等急性并发症的发生。因此对于糖尿病伴有严重感染等应激情况下的患者,原则上不主张全身应用糖皮质激素,但对于危重症患者,在严密监测和控制血糖时,亦可考虑糖皮质激素的治疗。
预防措施
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。