纵隔非霍奇金淋巴瘤
发病原因
(一)发病原因
 1.病毒感染非霍奇金淋巴瘤有地理分布的特点,1958年在乌干达儿童中发现几例淋巴瘤病例,同时在巴布亚新几内亚也有类似的报道,后来才认识到可能是EBV病毒感染所致。1977年日本学者报道以皮疹,肝脾大,血钙增高为特点的淋巴瘤病人。后证实是C型反转录RNA病毒,也称人T细胞白血病/淋巴瘤病毒(HTLV-1),同时还发现HTLV-2病毒也可引起非霍奇金淋巴瘤,它也是一种反转录病毒,类似HIV病毒。最近从患有AIDS的B细胞和T细胞淋巴瘤病人体内分离出一种新的疱疹病毒,被认为是人B细胞淋巴肉瘤病毒或人疱疹病毒,与EBV无任何关联。1984年一项研究表明90个AIDS病人最后发展为非霍奇金淋巴瘤,几乎均为B细胞肿瘤,因为在HIV感染病人中B淋巴细胞会有过度增殖,但激发原因不明,EB病毒和巨细胞病毒被认为是可能的原因。类似于HTLV-1感染。
1.病毒感染非霍奇金淋巴瘤有地理分布的特点,1958年在乌干达儿童中发现几例淋巴瘤病例,同时在巴布亚新几内亚也有类似的报道,后来才认识到可能是EBV病毒感染所致。1977年日本学者报道以皮疹,肝脾大,血钙增高为特点的淋巴瘤病人。后证实是C型反转录RNA病毒,也称人T细胞白血病/淋巴瘤病毒(HTLV-1),同时还发现HTLV-2病毒也可引起非霍奇金淋巴瘤,它也是一种反转录病毒,类似HIV病毒。最近从患有AIDS的B细胞和T细胞淋巴瘤病人体内分离出一种新的疱疹病毒,被认为是人B细胞淋巴肉瘤病毒或人疱疹病毒,与EBV无任何关联。1984年一项研究表明90个AIDS病人最后发展为非霍奇金淋巴瘤,几乎均为B细胞肿瘤,因为在HIV感染病人中B淋巴细胞会有过度增殖,但激发原因不明,EB病毒和巨细胞病毒被认为是可能的原因。类似于HTLV-1感染。
2.遗传学异常 通过细胞遗传学研究发现,非霍奇金淋巴瘤病人存在染色体方面的异常,因而成为恶性淋巴瘤患病的高危群体。非霍奇金淋巴瘤最常见染色体易位表现为t(14;18)(q32;q21)和t(8;14)(q24;q32),在染色体结构中超过60%的断点集中在14q32。遗传学分析的结果表明,其结构的改变与恶性淋巴瘤之间为非随机性关系。
3.免疫缺陷性疾病 严重临床免疫缺陷的原发免疫缺陷性综合征(PIDS),是人类发生恶性肿瘤的最高危险因素之一,而继发于人类免疫缺陷病毒(HIV)感染的获得性免疫缺陷性疾病,或同种器官移植和某些非肿瘤性疾病医疗所导致的免疫持续抑制状态,造成了淋巴增生性疾病的发生明显上升。1990年国际抗癌联盟报道,对超过16000例肾移植、长期服用免疫抑制药物病人的随访观察表明,非霍奇金淋巴瘤的发病危险性增加了32倍。
(二)发病机制
1.大细胞淋巴瘤 大细胞淋巴瘤有时也称硬化性弥漫性大细胞淋巴瘤,近年来应用表型及基因探针技术追踪其来源和分化,证单一的大细胞组成。细胞大,胞质丰富,核呈圆形或卵圆形,染色质明显而分散,核仁突出。机化性硬化较少,可能与肿瘤坏死有关。
(1)T细胞免疫母细胞肉瘤:表现出更多的外周T细胞淋巴瘤的特征。细胞表现为多形性,从体积小核卷曲的淋巴样细胞到大细胞都有,大细胞胞质丰富,大而分叶的细胞核,核仁明显。基质富含毛细血管后小静脉、有明显的细小网状胶原纤维,机化性硬化虽然不很明显,见不到滤泡中心细胞淋巴瘤所具有的粗大的互相交错结合的纤维束。T细胞免疫母细胞肉瘤可表达高分化T细胞抗原,但不表达TdT(早期表现型),这一点与淋巴母细胞瘤正相反。
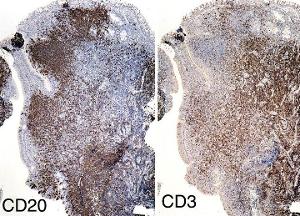 (2)伴有硬化的滤泡中心细胞瘤:有别于全身性滤泡中心细胞淋巴瘤。它是B细胞表现型,伴有局限性硬化区。这种肿瘤更常见于女性,好发于30岁左右(许多非霍奇金淋巴瘤好发于50~60岁),常伴有上述腔静脉梗阻及淋巴瘤症状,易在纵隔内向周围浸润。细胞谱系为B细胞型,分化明显不同,从表面免疫球蛋白阴性的早期B细胞,到分化末期的浆细胞型,实际上这种肿瘤有些是原发性胸腺B细胞淋巴瘤。肿块位于纵隔,常引起上腔静脉综合征。B细胞型有侵犯性。常有更广泛的胸腔内外侵袭。尽管非霍奇金淋巴瘤出现于任何年龄组,但纵隔占位多见于年轻人,大多<35岁。
(2)伴有硬化的滤泡中心细胞瘤:有别于全身性滤泡中心细胞淋巴瘤。它是B细胞表现型,伴有局限性硬化区。这种肿瘤更常见于女性,好发于30岁左右(许多非霍奇金淋巴瘤好发于50~60岁),常伴有上述腔静脉梗阻及淋巴瘤症状,易在纵隔内向周围浸润。细胞谱系为B细胞型,分化明显不同,从表面免疫球蛋白阴性的早期B细胞,到分化末期的浆细胞型,实际上这种肿瘤有些是原发性胸腺B细胞淋巴瘤。肿块位于纵隔,常引起上腔静脉综合征。B细胞型有侵犯性。常有更广泛的胸腔内外侵袭。尽管非霍奇金淋巴瘤出现于任何年龄组,但纵隔占位多见于年轻人,大多<35岁。
2.淋巴母细胞淋巴瘤 淋巴母细胞是一个沿用了血液学中的习惯用语存在已久的名词,并没有表明它在淋巴细胞分化发育中的地位。“淋巴母细胞瘤”的概念也比较混乱,狭义上仅指T细胞的一小部分。“淋巴母细胞瘤”的共同特点如下:①来自“淋巴母细胞”,即在成人淋巴组织中没有相对应的一种细胞,这也是与其他各类淋巴瘤所不同的特点;②瘤细胞皆中等大,胞质少,核染色质粉尘样细,核仁不显著,核分裂象容易找到,由于瘤细胞的高度转换率,病变中往往可见“满天星现象”(肿瘤组织中散在有细胞碎片的巨噬细胞);③常常侵犯末梢血而成为白血病。
淋巴母细胞淋巴瘤:40%~80%的淋巴母细胞淋巴瘤病人表现为原发性纵隔占位。一般认为来源于胸腺组织,为具有浸润性表现的前纵隔占位,可侵犯骨髓并经常演变为白血病。淋巴母细胞淋巴瘤的特征如下:
(1)发病时已为晚期病变,91%的病人为Ⅲ期或Ⅳ期病变。
(3)肿瘤细胞显示T淋巴细胞抗原。
(4)早期向软脑膜转移。
(5)最初对放疗有反应,但大部分病人会复发。
淋巴母细胞淋巴瘤在组织学上可分为扭曲核淋巴细胞型、非扭曲核淋巴细胞型和大细胞型,其中扭曲核淋巴细胞型 和非扭曲核淋巴细胞型首先侵犯纵隔,在大多数淋巴母细胞淋巴瘤中,有中间分化(CD1+,CD4+,或CD8+)或成熟(CD3+)的T细胞存在(分别为62%和32%),那些有T细胞中间分化的病人常有纵隔肿块。急性T淋巴细胞白血病与淋巴母细胞淋巴瘤有相似的形态学和临床特点。接近70%的病人有纵隔占位。
检查
1.X线检查 纵隔非霍奇金淋巴瘤累及上纵隔常表现为单侧非对称性淋巴结肿大淋巴结间界限清楚很少有融合征象侵犯后纵隔淋巴结致椎旁线增宽侵犯心缘旁淋巴结组织使心缘模糊造成“轮廓征”阳性为非霍奇金淋巴瘤的特异性X线改变非霍奇金淋巴瘤较霍奇金淋巴瘤更常见单个淋巴结或一组淋巴结肿大非霍奇金淋巴瘤的肺内病变较多见肺内病变主要在下肺野可见胸膜下斑块和胸膜下结节胸膜下斑块在正位片上表现为境界稍模糊的团块影在切线位片上表现为清晰的弧形团块影基底宽并贴于胸膜表面病变中央区向肺内突入胸膜下结节在正位胸片上呈边缘粗糙的团块影常邻近肺裂外侧缘贴于胸膜表面内侧缘突向肺野表面胸膜下斑块和胸膜下结节均倾向于分散而非聚集;胸腔积液十分常见。
2.CT扫描 胸部CT扫描也是常规的影像学检查胸部CT上可见不规则占位并可侵犯静脉造成梗阻而腹部及盆腔CT可明确侵犯部位为精确分期提供依据并指导预后。
应该如何治疗
(一)治疗
 治疗有赖于病人年龄及是否存在淋巴瘤和白血病。在儿童,以化疗为主常使用LSA2-L2方案。但此方案只能治愈一半的患儿。非霍奇金淋巴瘤Ⅰ期及Ⅱ期对放疗比较敏感,但复发率高。由于非霍奇金淋巴瘤的蔓延途径不是沿淋巴区,因此“斗篷”和倒“Y”式大面积不规则照射的重要性远较霍奇金病为差,而且治疗剂量比霍奇金病要大。恶性度较低的Ⅰ~Ⅱ期非霍奇金淋巴瘤可单独使用放疗。化疗的疗效决定于病理组织类型,对于中度恶性组的病人均应给予联合化疗。联合化疗的成功关键在于:①避免过长的无治疗间歇期;②短时间的强化治疗;③中枢神经系统的防治。化疗方案有COP、CHOP、C-MOPP(MOPP 环磷酰胺)和BACOP(CHOP+博来霉素)等每月1疗程,可使70%的病人获得全部缓解,而35%~40%可有较长期缓解率。新一代化疗方案尚有m-BACOD、ProMACE-MOPP等,可使长期无病存活期病人增至55%~60%。新方案中添加中等剂量甲氨蝶呤,目的是防止中枢神经系统淋巴瘤。更强烈的第三代化疗方案尚有COP-PLAM-Ⅲ及MACOP-B,可使长期无病存活增加至60%~70%,但因毒性较大,所以不适于老年及体弱者。高度恶性组都应给予强效联合化疗,因为它进展较快,如不治疗,几周或几个月内病人可死亡,目前治疗效果以第二代和第三代联合化疗较佳。外科手术不是初始方案,但为确诊而行活检也是必需的。
治疗有赖于病人年龄及是否存在淋巴瘤和白血病。在儿童,以化疗为主常使用LSA2-L2方案。但此方案只能治愈一半的患儿。非霍奇金淋巴瘤Ⅰ期及Ⅱ期对放疗比较敏感,但复发率高。由于非霍奇金淋巴瘤的蔓延途径不是沿淋巴区,因此“斗篷”和倒“Y”式大面积不规则照射的重要性远较霍奇金病为差,而且治疗剂量比霍奇金病要大。恶性度较低的Ⅰ~Ⅱ期非霍奇金淋巴瘤可单独使用放疗。化疗的疗效决定于病理组织类型,对于中度恶性组的病人均应给予联合化疗。联合化疗的成功关键在于:①避免过长的无治疗间歇期;②短时间的强化治疗;③中枢神经系统的防治。化疗方案有COP、CHOP、C-MOPP(MOPP 环磷酰胺)和BACOP(CHOP+博来霉素)等每月1疗程,可使70%的病人获得全部缓解,而35%~40%可有较长期缓解率。新一代化疗方案尚有m-BACOD、ProMACE-MOPP等,可使长期无病存活期病人增至55%~60%。新方案中添加中等剂量甲氨蝶呤,目的是防止中枢神经系统淋巴瘤。更强烈的第三代化疗方案尚有COP-PLAM-Ⅲ及MACOP-B,可使长期无病存活增加至60%~70%,但因毒性较大,所以不适于老年及体弱者。高度恶性组都应给予强效联合化疗,因为它进展较快,如不治疗,几周或几个月内病人可死亡,目前治疗效果以第二代和第三代联合化疗较佳。外科手术不是初始方案,但为确诊而行活检也是必需的。
1.弥漫性大细胞淋巴瘤 确诊后应化疗,放疗适用于病灶巨大者,因为化疗后巨大病灶处易复发。单纯放疗对于Ⅱ期的病人并不合适,而在Ⅰ期的病人则有40%的复发率,所以目前对于Ⅰ和Ⅱ期的病人采用联合化疗方案。是否额外增加放疗尚不明确。对于Ⅲ期和Ⅳ期的病人主要以强化联合化疗为主。CHOP方案是目前广泛使用的方案之一,但是容易产生耐药性。治疗持续6~8个月,此方案有明显的骨髓抑制。55%~85%的病人最初可缓解,但其中只有一半的病人2年后可治愈。如果没有取得完全缓解则预后较差,大部分病人在2年内死亡。目前有学者正在研究干细胞移植的可能性。
2.淋巴母细胞淋巴瘤 确诊后给予联合化疗,多数病人最初的反应良好,但缓解的时间较短。15岁以下的青年人预后极差。
(二)预后
对于霍奇金淋巴瘤和非霍奇金淋巴瘤病人来说,控制症状就意味着生存,那些病情控制不佳者预后很差,中期生存只有几个月。因此使病情完全缓解是非常重要的。对于那些第一次化疗失败的病人要改变治疗方案,有的甚至可采用大剂量化疗并行骨髓移植。但从目前文献报道来看,原发性纵隔淋巴瘤的预后相差较大,估计可能是由于初诊时诊断不明,临床分期不准确及采取的治疗方案不同所致。目前采用强化治疗、综合治疗使淋巴瘤的治愈率达50%以上。其中以霍奇金淋巴瘤的预后较佳,而非霍奇金淋巴瘤就诊时已属于临床分期较晚的阶段,预后不良。[4]
患者精神护理
1、力分担病人的痛苦,家庭之间应增强联系,互相帮助,不要推诿、埋怨,让病人不为家事而忧心。
2、消病人放弃治疗的念头,坦率地将病情告诉病人,并让其知道所做的治疗的内容和方法,可能出现的副反应,以及治疗可能出现的最好的结果。帮助病人树立顽强的斗志。
3、对现实,勇挑重担。当病人诊断明确后,家属首先要能承受住这一打击,努力控制自己的情绪。同时,鼓励病人积极接受治疗,要尽力使病人感到家人的爱抚与支持,增强战胜病魔的信心。
4、长期治疗过程中,家庭关系也可能变得紧张,由于家庭成员不适当的言语或态度的转变,可能给病人带来不良的情绪,或悲观或抑郁,这样非常不利于康复。家庭成员要充分理解病人的痛苦和心情,注意自己的一言一行,同时要营造轻松的环境,以解除病人的紧张和不安。
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。