胰岛素瘤
概述
胰岛素瘤(insulinoma)又称胰岛β-细胞瘤是一种以分泌大量胰岛素而引起发作性低血糖症候群为特征的疾病,为器质性低血糖症中较常见的病因。本病约90%以上为胰岛β细胞的良性肿瘤,且约90%为单个鶒。90%左右的肿瘤位于胰腺内,健康搜索在胰腺头、体、尾各部位发生的几率相同健康搜索。
此外,肿瘤也可发生在胰腺外脏器,如网膜、脾门、胃壁肝胃韧带、十二指肠、胆囊肠系膜空肠回肠、梅克尔憩室等。腺瘤一般较小,直径在0.5~5.0cm最大者可达15cm,血管丰富包膜完整。
另外,有微腺瘤、腺癌(罕见)以及弥漫性胰岛细胞增生或胰岛β细胞增殖症。约4%的胰岛素瘤与其他内分泌腺瘤如肾上腺瘤甲状旁腺瘤、垂体瘤同时存在,与甲状旁腺瘤和垂体瘤组成Ⅰ型多发性内分泌腺瘤病。
流行病学
本病的确切发病率不详,各国报告颇不一致可能因诊断技术和尸解的是否仔细而有差异。尸解的发病率自1/8000到1/63不等。Mayo的10314例尸解中有44例胰岛细胞瘤,其中18例具有分泌胰岛素的功能。国内尚无确定的发病率报道材料,但由于新技术的临床应用对胰岛素瘤诊断的提高,发病率随之增加。胰岛素瘤早在1927年由Graham描述,是一种少见的神经内分泌肿瘤。以后国内外均有几百例的综合报道。约80%病人的胰岛素瘤为单发良性肿瘤;10%为多发良性肿瘤(可同时或相继发生);其余10%为恶性肿瘤。几乎所有(99%)胰岛素瘤位于胰腺实质内,质软、不易触及仅1%为异位瘤。
一般组织学检查很难辨别肿瘤的良与恶,需密切随诊,如有转移即为恶性,如体积过大,且有钙化,则提示恶性的可能本病可发生于各个年龄段但40~60岁多发,20岁以前的患者较少见男女无显著差异。据国内发表和交流的部分资料共收集101例其中男性64例,女性37例,病人年龄最小19岁,最大62岁,以30~50岁占多数,共60例(57.4%)。
国外报道则以女性病人较多,如Stefanini报道的1067例中男性430例,女性637例。病人年龄以30~60岁占多数(65%),儿童患者也不少见。有些胰岛素瘤病人是家族性的1/3患者有糖尿病家族史,约2%先后或同时发生低血糖,且以反复发作的空腹时低血糖症为特征应高度怀疑本病可合并存在甲状旁腺腺瘤及重体肿瘤(多发性内分泌腺瘤Ⅰ型,MEN-1)病程可从2周至14年,平均2.8年,长期反复出现低血糖,可造成中枢神经系统严重损害。
早期手术切除肿瘤可治愈,但对未及时明确诊断,反复发作,终因病情加重,在数天或数年后死亡这些肿瘤多是良性的,有10%~15%的恶性肿瘤可以转移。有些恶性胰岛素瘤分泌入绒毛膜促性腺激素是一种敏感的检测方法多发性良性肿瘤发生率为10%多数为多发内分泌肿瘤(MEN)胰岛素依赖型,多发腺瘤发生率可能为50%。最高发病年龄达90岁平均胰岛素瘤的年龄为42岁健康搜索,也有报道9岁儿童患恶性胰岛素瘤大多数胰岛素瘤很小(<2cm),最小至0.2cm,但也有大到遍及整个胰腺重量达4kg这些肿瘤与其他瘤相关,伴有促肾上腺皮质激素和降钙素的分泌。也有胰岛素瘤与肾上腺腺瘤共存者而且由局部淋巴结肿大或肝转移。亦有十二指肠壁、肝脏等异位胰岛素瘤的报道。
病因
 通常在饥饿、饮酒、感染活动过度等应激而发病多数由偶发至频发,逐渐加重,甚至每天发作数次。发作时间可短至数分钟长至持续数天,甚至长达1周以上,可伴发热等其他并发症。若及时进食或静脉注射葡萄糖,则数分钟即可缓解。初发病者或糖尿病病人伴本病鶒的,血糖水平未降至3.33mmol/L(60mg/dl)以下,即可出现低血糖症状。但是临床症状和血糖水平并鶒不成正比,甚至有的从不早餐前发病;发作后血糖并不一定很低,发作时不予补充葡萄糖也可自行缓解;若病情严重或发作时间延长,有时在进食数小时后症状才消失。
通常在饥饿、饮酒、感染活动过度等应激而发病多数由偶发至频发,逐渐加重,甚至每天发作数次。发作时间可短至数分钟长至持续数天,甚至长达1周以上,可伴发热等其他并发症。若及时进食或静脉注射葡萄糖,则数分钟即可缓解。初发病者或糖尿病病人伴本病鶒的,血糖水平未降至3.33mmol/L(60mg/dl)以下,即可出现低血糖症状。但是临床症状和血糖水平并鶒不成正比,甚至有的从不早餐前发病;发作后血糖并不一定很低,发作时不予补充葡萄糖也可自行缓解;若病情严重或发作时间延长,有时在进食数小时后症状才消失。
这些不典型的临床表现可能与肿瘤间歇性分泌胰岛素有关,也与血糖的下降程度、速度持续时间、病程长短以及个体差异对低血糖的敏感性不同等有关系。这种复杂的临床表现给诊断带来一定困难。常被误诊为癫痫、癔病、精神病、一过性脑供血不足,但也有长期应用镇静剂和抗痉药造成脑组织损害等而出现的神经症状主要原因未充分认识本病不同情况下的临床特点
发病机制
1.发病机制
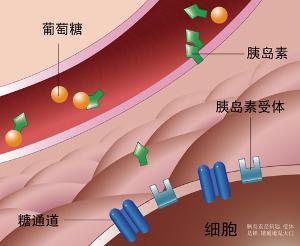
胰岛主要由内分泌细胞组成,是胃-肠-胰内分泌系统的组成部分。根据胰岛细胞超微结构和免疫细胞化学的特性,人的胰岛细胞分为ABD、Dl和EC细胞可能还有F细胞鶒胰岛B细胞多分布在胰岛中央,约占胰岛细胞总数的3/4分泌胰岛素及少量胰岛素原。胰岛素瘤的主要缺陷为储存胰岛素能力下降。胰岛素瘤细胞能合成胰岛素,也能对各种刺激起反应,但却部分或完全地丧失储存胰岛素的能力。鶒在正常生理情况下,正常血糖浓度的维持主要依靠胰岛素及胰高血糖素分泌的调节,血糖水平是控制胰岛素释放的重要因素血糖浓度下降时,可直接促进胰高血糖素的分泌,抑制胰岛素的分泌,当血糖降至1.96mmol/L(35mg%)时,胰岛素分泌几乎完全停止。
但此种正常的生理反馈现象,在有胰岛素瘤的病人则丧失,以致胰岛素持续不断地从胰岛细胞内逸出,并对肝糖原分解的抑制超过血糖水平的要求,从而引起低血糖综合征。在全身组织细胞中,脑肾细胞小肠黏膜上皮细胞等的能量来源于葡萄糖,尤其健康搜索是脑组织中葡萄糖氧化供能几乎是惟一的能量来源,脑组织对脂肪和蛋白质的利用远远不及其他组织。另一方面,脑组织中糖原储存量极少,总量仅为1g正常情况下脑组织需糖每分钟约60mg。一旦血糖降低,造成脑细胞供糖减少,细胞代谢障碍。低血糖时通常大脑皮质首先受累如低血糖持续存在则中脑、脑桥和延髓相继遭受影响。低血糖的早期对脑细胞的损害是暂时性可逆性的,如反复发作持续时间过长则可导致脑细胞严重损害,发生不可逆的病理变化。
大脑皮质基底节可见退行性变和坏死,胶质细胞可见染色质溶解,细胞萎缩,中枢小血管壁内皮细胞增生肿胀导致局部组织缺血。从而产生一系列神经、精神症状。低血糖发生后,机体要维持血糖水平,代偿性加速肾上腺素分泌,使磷酸化酶活力增加促进糖原转化为葡萄糖。因此患者血中和尿中肾上腺素含量均可增加。在低血糖早期和昏迷前临床可见脉搏加快血压增高,心悸出汗等交感神经兴奋的表现。故胰岛素瘤的主要代谢改变为低血糖健康搜索由于低血糖而形成中枢神经障碍乃至昏迷及交感.肾上腺能系统兴奋的临床征群。
2.病理改变
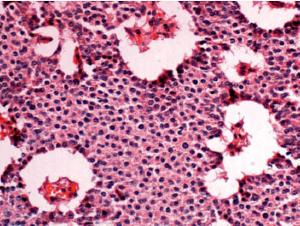
胰岛素瘤可发生在胰腺的任何部位,胰腺头体、尾的发病率基本相同,发生在胰尾者稍为多见,但胰头及钩突部位鶒不易发现。肿瘤体积一般较小,瘤体直径一般在0.5~5cm之间,但80%以上的肿瘤直径小于2cm这给定位诊断造成很大困难。多数呈球形大部分肿瘤虽边界清楚,但无明显包膜;部分肿瘤有包膜或假包膜,质地较正常组织为软,血供丰富。
手术中见到的活体肿瘤为红褐色或蓝紫色,而术后肿瘤切面呈暗红或淡红色胰岛素瘤是各种胰岛细胞瘤中最常见的一种,约50%的肿瘤为单纯的β-细胞瘤,但有些是含有α-δ-,PP和G细胞的混合性肿瘤β-细胞增生有弥漫性和结节性两种有时可伴微小腺瘤,目前无论是光镜还是电镜都很难鉴别瘤细胞的具体类型胰岛素瘤由瘤细胞、结缔组织和沉积于瘤细胞和毛细血管间的淀粉样物质所构成光镜下表现为局部胰岛的体积增大或数量增多,镜下瘤细胞与正常的β-细胞颇为相似,可见瘤细胞排列成索状或团块状,为大小不等的胰岛B细胞,胞浆淡染内含颗粒。呈多角形、立方形或柱状,胞核呈圆或卵圆形,核分裂罕见。电镜下瘤细胞内有丰富的功能性细胞器,胞浆中线粒体丰富,在部分肿瘤的瘤细胞内还含有典型的β-细胞分泌颗粒,但由于并非所有的胰岛素瘤细胞内部均含有分泌颗粒,而且其他类型鶒的胰岛细胞中也可出现高密度的分泌颗粒,故电镜下仍很难判断瘤细胞的具体类型。电镜下或免疫组织化学检查,瘤细胞呈几种不同形态。
Ⅰ型:腺瘤完全由典型β颗粒细胞组成,该型占50%以上;Ⅱ型:腺瘤大部分为典型β颗粒细胞,少数为不典型β颗粒细胞混合组成;Ⅲ型:腺瘤完全由不典型β颗粒细胞组成;Ⅳ型:几乎全部由无颗粒细胞组成。在典型β颗粒细胞中胰岛素含量最多,而不典型β颗粒细胞含有胰岛素原或胰岛素原类似物(proinsulin-likecomponentPLC);无颗粒细胞可能为恶性肿瘤。免疫组织化学填补了光镜和电镜的不足,它是迄今为止确诊和鉴别胰岛肿瘤的最好的技术。此法利用特异的抗胰岛素抗体,可使绝大多数的β-细胞瘤呈免疫阳性反应,是目前胰岛素瘤病理学诊断的主要依据本病常有肝及附近淋巴结转移。
恶性胰岛素瘤(胰岛B细胞癌)很少见,单从形态上不易与良性者区分,一般癌体较大,多发生在胰尾,呈灰色或暗红色,镜下癌细胞排列也呈索状,但细胞形态不一胞浆透明,核深染呈方形或多角形,常见核分裂,但目前诊断恶性胰岛素瘤健康搜索的可靠依据是肿瘤转移或明显的周围组织浸润鶒。肿瘤绝大多数生长在胰腺内,异位者罕见,发生率不足1%,大都位于十二指肠、肝门及胰腺附近。这给术前定位常带来困难,手术时也不易被发现。
临床表现
 胰岛素瘤根据典型的Whipple三联症诊断多无困难,即:①自发性周期性发作低血糖症状、昏迷及其精神神经症状,每天空腹或劳动后发作者;②发作时血糖低于2.78mmol/L;③口服或静脉注射葡萄糖后,症状可立即消失。但是,有些病人的症状并不典型,可做血糖测定、胰岛素测定、甲磺丁脲(D860)激发试验、胰高血糖素实验、L-亮氨酸试验、钙剂激发试验、血清C-肽测定等都对胰岛素瘤的诊断有帮助,并有助于排除其他低血糖的原因。
胰岛素瘤根据典型的Whipple三联症诊断多无困难,即:①自发性周期性发作低血糖症状、昏迷及其精神神经症状,每天空腹或劳动后发作者;②发作时血糖低于2.78mmol/L;③口服或静脉注射葡萄糖后,症状可立即消失。但是,有些病人的症状并不典型,可做血糖测定、胰岛素测定、甲磺丁脲(D860)激发试验、胰高血糖素实验、L-亮氨酸试验、钙剂激发试验、血清C-肽测定等都对胰岛素瘤的诊断有帮助,并有助于排除其他低血糖的原因。
由于胰岛素瘤瘤体较小,位置不恒定,可做B超、电子计算机断层扫描(CT)、核磁共振(MRI)、腹腔动脉造影、选择性门静脉系统分段取血(SPVS)、选择性动脉注射美蓝等定位诊断技术的检查,可正确判断肿瘤的位置。
检查化验
一、化验室检查
禁食15小时,空腹血糖在2.78mmol/L以下者,可确诊为胰岛素瘤。对一些轻症病人,禁食可延长至24~48小时以上,以诱时发作。本病病人多在禁食15~36小时内出现低血糖症状,如果禁食60~72小时仍不发作,可排除胰岛素瘤。
2.胰岛素测定
测定病人的空腹或发作时周围静脉血胰岛素水平,是确诊为胰岛素瘤的直接依据。正常人空腹周围血胰岛素水平为5~30μU/ml,平均低于24μU/ml。本病病人不仅胰岛素水平显著升高,即使在低血糖状态下胰岛素水平仍然高(可达100~200μU/ml),为本病最特异试验。
除了空腹测定外,还可在手术中经门静脉取血测定胰岛素,方法为:手术中在办理输葡萄糖液前用细针穿刺门静脉主干取血,测定血糖和胰岛素水平。如门静脉主干血的胰岛素大于100μU/ml时,应考虑有胰岛素瘤存在的可能,如胰岛素值大于200μU/ml,可诊断为胰岛素瘤。此法在诊断上的特异性优于周围静脉血所测定的结果;也可用于判断胰岛素瘤是否已切除完全。
3.空腹周围静脉血胰岛素浓度与葡萄糖浓度的比值(IRI/G)诊断法
病人禁食15~72小时,再检测周围静脉血胰岛素和葡萄糖水平,并计算胰岛素(IRI)和葡萄糖(G)比值。正常人IRI/G小于0.3;如大于0.3可诊断胰岛素瘤。本方法比单独测定胰岛素或血糖更为准确。
4.甲磺丁脲(D860)激发试验
(1)静脉法:早晨空腹抽血测血糖后,静脉注射甲磺丁脲(20~25mg/kg体重,溶于20ml生理盐水中),于注射后5、15、30、45、60分钟各测血糖1次,第2、3小时每半小时测血糖1次,观察血糖变化。正常人在用药后半小时血糖达最低值,1.5~2小时恢复正常。胰岛素瘤病人注药后5~15分钟出现明显低血糖,且2~3小时后低血糖仍不恢复。
(2)口服法:口服甲磺丁脲和碳酸氢钠各2g,然后每半小时测血糖1次,连续5小时。正常人于服药后1~3小时内血糖达最低值;胰岛素瘤病人可早期出现血糖最低值,且持续3~5小时血糖不回升,血浆胰岛素含量增高。
进行甲磺丁脲试验时应注意以下几点:①对D860不敏感者可出现假阴性;②空腹血糖低于2.78mmol/L时不宜做此试验;③肝硬变病人可能引起低血糖昏迷。
静脉注射胰高血糖素1mg,每30分钟测血糖和血浆胰岛素水平。30分钟内血糖迅速升高,而胰岛素浓度下降;注射后1~1.5小时血糖降至正常,2小时后出现低血糖,而胰岛素含量升高。如果血糖低于2.5mmol/L,胰岛素>100μU/ml,即可明确诊断。正常人无低血糖表现。本试验阳性率达80%,且较甲磺丁脲法安全,准确性更大。
正常人胰岛素原与胰岛素的比值不超过25%;而胰岛素瘤病人的比值增高;有恶性变时更加显著。
7.其他试验
L-亮氨酸试验、钙剂激发试验、血清C-肽测定等都对胰岛素瘤的诊断有帮助,并有助于排除其他低血糖的原因。
二、定位检查
1.无创性检查
(1)B超:由于B超检查具有简便、无创和费用低廉等优点,有一定的应用价值。Mayo医院报道一组胰岛素瘤病人,术前B超的定位诊断率为59%。而Michigan大学报道的阳性率仅为25%。因此,不能单纯依靠B超进行胰岛素瘤的术前定位诊断。
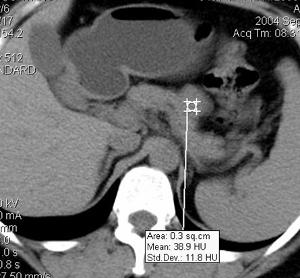
(2)电子计算机断层扫描(Computed Tomography,CT):在胰岛素瘤的定位诊断中,CT是最广泛应用的无创性检查方法,且增强扫描比平扫的敏感性更高,能更好地了解肿瘤与胰腺、胆总管之间的关系。但是各家报道的阳性率也有很大差异,Broughan、Dunnick报道CT对胰岛素瘤的定位诊断率大于60%,而Mayo医院的资料是35%,Vinik等报道仅为15%。
 (3)核磁共振(Magnetic Resonance Imaging,MRI):随着核磁共振检查的逐步推广,也已开始用于胰岛细胞瘤的定位诊断。由于本项技术开展较晚。而胰岛素瘤又十分少见,故目前尚无大宗检查应用报道,一般认为其敏感性与CT相仿。
(3)核磁共振(Magnetic Resonance Imaging,MRI):随着核磁共振检查的逐步推广,也已开始用于胰岛细胞瘤的定位诊断。由于本项技术开展较晚。而胰岛素瘤又十分少见,故目前尚无大宗检查应用报道,一般认为其敏感性与CT相仿。
2.有创性检查
(1)选择性腹腔动脉造影:由于胰岛素瘤含有丰富的血供,通过高选择性腹腔动脉造影(脾动脉或胃十二指肠动脉),能清楚地显示肿瘤的位置,尤其是结合运用数字减影(Digital Substraction Angiography,DSA)等新技术,可使准确定位率更高。多数作者报道腹腔动脉造影对于胰岛素瘤的定位诊断率达80%(Fraker和Norton84%,Fulton等88%),但也有的稍低一些,仅为52%。
(2)经皮肝穿刺门静脉系统置管分段取血(Percutaneous Transhepatic Portal Catheterization Sampling,PTPC)测胰岛素:本方法又称选择性门静脉系统分段取血(Selective Portal Venous Sampling,SPVS)其方法是经皮经肝穿刺肝内门静脉分支,并将导管插入至脾静脉,分段抽取胰腺引流血管的血,测量其胰岛素含量。将各段的测值作一曲线,激素峰值所在的区段就是肿瘤的位置所在。应用PTPC判断肿瘤部位具有很高的符合率,Vinik和Roche等报道其定位符合率分别为81%和95%,而Fraker和Norton的资料则达到100%。国内曾宪九等自1981年开始应用此法定位胰岛素瘤,检测的6例病人均获得成功。
(3)术中B超:本方法对于位于胰腺头部、位置深、体积小的肿瘤的诊断尤为适用。胰岛细胞瘤9islet cell tumor)容易与周围的胰腺实质相区别;也有助于识别肿瘤与周围大血管、胰腺管和胆总管之间的关系。Grant等对36例胰岛素瘤病人进行术中B超检查,定位诊断率为90%。
(4)选择性动脉注射美蓝(selective arterial methylene blue injection):由于胰岛细胞肿瘤能选择性地结合美蓝等生物染料,通过动脉或静脉注射美蓝,有助于寻找胰岛素瘤的所在部位。Fedorak等介绍在手术当天早上进行超选择性腹腔动脉插管,将一根5.0F号动脉造影管留置在胃十二指肠动脉或脾动脉。术中将2ml消毒美蓝快速注入导管,15秒钟内整个动脉供血范围内的组织全被染成蓝色,2分钟后,肿瘤以外的正常胰腺组织均已褪色,而肿瘤部位的染色可持续15分钟以上。Cordon报道从周围静脉滴注美蓝(5ml/kg体重),溶于1000ml糖盐水内,半小时注完,1小时后观察,正常胰腺组织染色浅蓝色,肿瘤则为深红蓝色。但国内少数单位进行类似检查,却未能取得类似结果。
并发症
当患者有多发内分泌腺瘤(胰岛素依赖型),可并存垂体瘤、甲状腺瘤、肾上腺瘤和甲状旁腺功能亢进症在临床上除低血糖症状外尚有头痛、骨痛多尿等症状。
1.低血糖胰岛素瘤可发生阵发性低血糖或低血糖昏迷,表现为:冷汗、心悸、手足颤抖、口渴、心动过速等。
2.有些病例出现慢性的低血糖健康搜索病人常有不自觉的性格改变记忆力减退,理智丧失、步态不稳、视物不清、狂躁幻觉、行为异常。
鉴别诊断
治疗
治疗以处理原发病为主,首选肿瘤切除或减瘤手术,对不能手术或恶性肿瘤转移复发者可辅以生长抑素治疗、全身或局部化疗、同位素标记的生长抑素治疗。围术期、不能手术者或术后症状不缓解者应予对症治疗,如纠正低血糖等。
预后
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。
上一篇 原发性乳腺恶性淋巴瘤
下一篇 樱桃状血管瘤