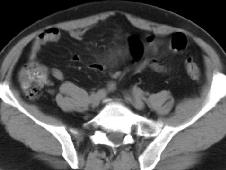
原发性肠系膜肿瘤
病因
(一)发病原因
原发性肠系膜实体瘤可起源于肠系膜的任一细胞成分,如源于肠系膜的上皮细胞-肠系膜间皮瘤;淋巴管-肠系膜淋巴瘤;成纤维细胞-硬纤维瘤。
(二)发病机制
(1)囊肿:有浆液性囊肿,囊性淋巴管瘤,海绵状淋巴管瘤,乳糜囊肿,出血性囊肿,皮样囊肿。
(2)良性瘤:有平滑肌瘤,良性血管内皮瘤及血管外皮瘤,神经纤维瘤,脂肪瘤,纤维瘤或纤维瘤病,畸胎瘤,异物巨细胞肉芽肿。
上述各类肿瘤,以浆液性囊肿,纤维瘤,平滑肌瘤较多见,可发生于任何年龄,男女差别不大,囊肿可大到10~20cm而无临床症状,但多房性囊肿,囊内为淋巴液,如含有乳糜状液则称乳糜囊肿,出血者称血性囊肿。
2.原发性恶性肿瘤 肠系膜恶性肿瘤有平滑肌肉瘤,横纹肌肉瘤,纤维肉瘤,脂肪肉瘤,恶性血管外皮瘤,黄色肉芽肿,网状细胞肉瘤,淋巴肉瘤,霍奇金病,类癌,腺癌,神经瘤恶变,恶性脂液瘤,间皮肉瘤。
3.生殖细胞源性肿瘤。
症状
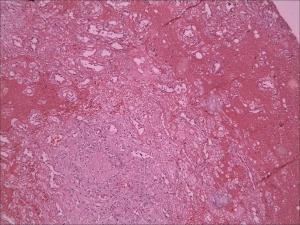 肠系膜原发性肿瘤,术前较难确诊,最后诊断依靠手术及病理学检查,临床表现也因肿瘤大小,性质,生长速度而差异较大,良性肿瘤多无临床症状,巨大肿瘤临床症状多因肿块压迫邻近器官所产生的症状。
肠系膜原发性肿瘤,术前较难确诊,最后诊断依靠手术及病理学检查,临床表现也因肿瘤大小,性质,生长速度而差异较大,良性肿瘤多无临床症状,巨大肿瘤临床症状多因肿块压迫邻近器官所产生的症状。
1.腹部肿块 多为无痛性肿块,病人无意中触及,如病人不太重视常被延误诊治,待肿块长大,随后逐渐发现症状就诊约占77.86%。
5.肠梗阻 胡德胜(1982)报道21例因原发性肠系膜肿瘤引起的肠梗阻,占同期原发病变30%,大小肠均可发生,良恶性都可能有肠梗阻,肠扭转5例,肠套叠4例,肠壁受压4例,肠壁浸润3例。
6.体检 腹部可触及肿块,良性瘤多为圆形,可移动的肿块,边界清楚,无压痛;恶性者可触及活动或固定肿块,多高低不平,质硬。
诊断
首先确定是腹膜后肿瘤或肠系膜肿瘤,再确定是良性或恶性,也要排除是否为肠系膜脓肿,脓肿多有发热,囊性肿块,并在影像检查时发现分隔,一般腹膜后肿瘤多较固定,腹腔内肿瘤常可左右或上下移动,且发展慢,多囊性,光滑,边界清楚,全身情况好,恶性瘤发展快,生长快速,全身症状多,有发热,体重减轻伴腹痛,贫血,晚期者有腹水,肿块硬,高低不平或固定,多实性。
检查
能显示密度均匀较深的块影,其中如有散在钙化、骨骼或牙齿阴影,则提示为畸胎瘤或低度恶性肉瘤。如有肠管充气影,则提示肿瘤压迫肠腔,或侵犯肠壁进入肠腔引起不完全肠梗阻,钡餐检查和钡剂灌肠造影可间接显示出肿瘤的部位和大小、肠管受压变形和移位、肠管内有无肿瘤浸润等情况。
2.超声显像
可从肿瘤的体积、边界回声、包膜回声及肿瘤内部回声进行诊断。对肠系膜囊性肿瘤见液性暗区,边界回声清晰并有明显包膜回声及后方增强效应。
3.CT检查
不但能从其发生的部位鉴别腹腔内器官的肿瘤和腹膜后肿瘤,而且还能检查出体积比较小的肠系膜肿瘤。
4.其他
治疗
1.良性肿瘤
单纯手术切除是可以治愈的,淋巴管囊肿因其周围疏松组织较多,应尽量在无血管层内分离,争取完整摘除。不需先把囊液吸净因这样反而不易将囊肿剥离。至于多发的体积很小的淋巴管瘤,可将其一一剪破,再用3%~5%的碘酒涂抹其内壁,以破坏肿瘤壁的上皮组织细胞;也可用电烙烧灼其囊壁,使之完全破坏,以免复发。肠系膜的海绵状血管瘤,也常累及肠管的血管,对此则应施行病变肠系膜及受累的肠管整块扇形扇形切除,再行肠管对端吻合术。肠系膜囊肿和畸胎瘤局部切除后,以求根治。
2.淋巴肉瘤
淋巴肉瘤是全身淋巴系统病变的局部表现。体积较小或数量不多的肠系膜淋巴肉瘤,应尽量作肿瘤切除术,然后再辅加放射和药物综合治疗,如肿瘤团块较大或在肠系膜多处发生,则可作减积手术或切取活检,病理诊断明确后再辅加放疗或化疗。在临床上常遇到在头颈部患恶性淋巴瘤的患者,如鼻咽部、扁桃体等处,经放射和药物治疗后,又出现腹块,剖腹探查活检证实仍为肠系膜淋巴瘤,也是同样原则处理。
3.其他
肠系膜的纤维瘤病、纤维组织增生以及神经纤维瘤病等,其病理形态为良性但却是侵袭性生长,往往累及肠系膜主要血管,而不可能全部切除。如果遇到这类情况,应尽量予以减积手术后辅加放射治疗,及长期口服三苯氧胺,同时服用消炎痛,可取得缓解症状的效果。
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。