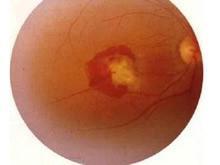
视网膜母细胞瘤
疾病病因
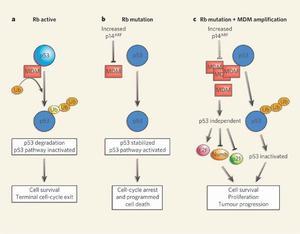 本病确切病因不明。6%为常染色体显性遗传,94%为散发病例。其中25%为遗传突变,余为体细胞突变。亦有人认为与病毒感染因素有关。遗传学类型及Rb基因的定位:90%的视网膜母细胞瘤(包括单眼和双眼病例)表现为散发发病,10%的病例为家族性发病。
本病确切病因不明。6%为常染色体显性遗传,94%为散发病例。其中25%为遗传突变,余为体细胞突变。亦有人认为与病毒感染因素有关。遗传学类型及Rb基因的定位:90%的视网膜母细胞瘤(包括单眼和双眼病例)表现为散发发病,10%的病例为家族性发病。
视网膜母细胞瘤可分为遗传遗传型和非遗传型2大类,其发生有3种情况:①约40%的病例属于遗传型,是由患病或基因携带者父母遗传所致,或正常父母生殖细胞突变所致,为常染色体显性遗传。这类患者发病早,约85%为双眼发病,有多个病灶,易发生第2恶性肿瘤。约15%为单眼发病,其原因可能是视网膜母细胞瘤基因外显不全。一般公认本病外显率为90%左右。临床上将双眼视网膜母细胞瘤、有家族史的单眼视网膜母细胞瘤或多病灶的单眼视网膜母细胞瘤归入遗传型。②约60%的病例属于非遗传型,其发病系患者视网膜母细胞发生突变所致,不遗传,发病较迟,多为单眼发病,单个病灶,不易发生第2恶性肿瘤。③少数遗传型病例(约5%)有体细胞染色体畸变。主要表现为周围血淋巴细胞中存在13号染色体长臂中间缺失。不同的病例缺失节段长短不同,但均累及13号染色体长臂1区4带(13q14),经高分辨染色体显带确定最小的缺失节段为13q14.2。这类患者除视网膜母细胞瘤外,依其染色体缺失节段大小不同,常伴有轻重不等的全身异常。主要表现为智力低下和发育迟滞,还可出现小头畸形、多指畸形及先天性心脏病。
疾病分期
 按肿瘤发展过程,常分为四期:①眼内生长期:②青光眼期;③眼外蔓延期;④转移期。
按肿瘤发展过程,常分为四期:①眼内生长期:②青光眼期;③眼外蔓延期;④转移期。
实际上,人为的分期,只表明肿瘤的一般发展过程。然而,肿瘤不可能尽按上述顺序发展。可能肿瘤很小,还无眼内压增高已经转移,也可发展到一定程度后又自行萎缩。一般说来,早期多从眼底之后极下方开始,起源于内核层者多见,常为许多灰白色小结节,或较大的白色结节被许多卫星小结节所包围。以后的发展和肿瘤的起源有关,起源于内核层者从视网膜内面有肿块向玻璃体突出,表面常有粗大新生血管或掺杂出血斑。扁平型者沿视网膜平面发展,视网膜血管粗大弯曲,可拟似视网膜血管瘤。不管肿瘤以何种形成开始,增大到一定程度后终将玻璃体腔填满,显示黄光反射,状如猫眼,故有黑蒙性猫眼之称。
开始在眼内生长时外眼正常,因患儿年龄小,不能自述有无视力障碍,因此本病早期一般不易发现。当肿瘤增殖突入到玻璃体或接近晶体时,瞳孔区将出现黄光反射,此时常因视力障碍出现瞳孔散大、白瞳症或斜视而被家长发现。眼底改变:可见圆形或椭圆形,边界清楚,单发或多发,白色或黄色结节状隆起,表面不平,大小不一,有新生血管或出血点。肿瘤起源于内核层者,向玻璃体内生者叫内生型,玻璃体内可见大小不一的白色团块状混浊;起源于外核层者,易向脉络膜生长者叫外生型,常使视网膜发生无裂孔性实性扁平脱离。裂隙灯检查,前房内可能有瘤细胞集落,形成假性前房积脓、角膜后沉着物,虹膜表面形成灰白色肿瘤结节,可为早期诊断提供一些临床依据。
2.青光眼期
由于肿瘤逐渐生长、体积增大,眼内容物增加,使眼压升高,引起继发性青光眼,出现眼痛、头痛、恶心、呕吐、眼红等。儿童眼球壁弹性较大,长期的高眼压可使球壁扩张,眼球膨大,形成特殊的所谓“牛眼”外观,大角膜,角巩膜葡萄肿等,所以应与先天性青光眼等鉴别。
3.眼外期
(1)最早发生的是瘤细胞沿视神经向颅内蔓延,由于瘤组织的侵袭使视神经变粗,如破坏了视神经孔骨质则视神经孔扩大,但在X线片上即使视神经孔大小正常,也不能除外球后及颅内转移的可能性。
(2)肿瘤穿破巩膜进入眶内,导致眼球突出;也可向前引起角膜葡萄肿或穿破角膜在球外生长,甚至可突出于睑裂之外,生长成巨大肿瘤。
4.全身转移期
转移可发生于任何一期,例如发生于视神经乳头附近之肿瘤,即使很小,在青光眼期之前就可能有视神经转移,但一般讲其转移以本期为最明显。转移途径:
疾病检查
1.询问病史
部分患儿有家族遗传史。
2.眼底检查
(1)适应证一旦怀疑视网膜母细胞瘤,要尽快进行全麻下眼底检查。
(2)随访检查每个介入治疗或静脉化疗周期结束后,要进行眼底检查,评估肿瘤风险。
(3)检查方法检查前的前半小时用美多丽眼水充分散大瞳孔。麻醉满意后用开睑器将眼睑分开,在Retcam下进行眼底检查,并顶压检查周边视网膜。
1)GroupA(风险非常低)小的独立的远离关键结构的肿瘤(直径≤3mm,局限于视网膜内,距黄斑>3mm,距视盘>1.5mm,无玻璃体、视网膜下播散);
2)GroupB(低风险)独立的任意大小部位局限于视网膜内的肿瘤(非GroupA的,无玻璃体、视网膜下播散、小的局限的视网膜下液距肿瘤≤3mm)
3)GroupC(中度风险)独立的任意大小部位的肿瘤,只要有局限播散(任意播散必须局限微小<3mm任意大小部位的视网膜肿瘤可出现达到1/4的网膜下液)
4)GroupD(高风险)肿瘤位于眼内,广泛玻璃体、视网膜下种植和/或大块、非独立内生或外生肿瘤(播散比GroupC更广泛,可有细小或油脂样玻璃体播散或者无血管团块的网膜下种植)
5)GroupE(非常高风险)眼球解剖、功能破坏(具有新生血管性青光眼、大量眼内出血、无菌性眶蜂窝织炎、肿瘤在玻璃体前、肿瘤接触晶体、弥漫、眼球痨)
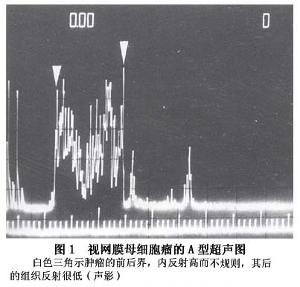
3.B超检查
可分为实质性和囊性两种图形,前者可能为早期肿瘤,后者代表晚期肿瘤。
4.CT检查
(1)眼内高密度肿块。
5.MRI检查
与CT相比,无放射性损伤,可以较好的观察球后视神经有无增粗。
6.术后病理检查
对摘除眼球进行病理检查,明确眼底肿瘤性质,视网膜母细胞瘤对分化程度,以及有无突破眼球壁,视神经断端有无肿瘤细胞浸润。指导下一步治疗。
7.荧光眼底血管造影
早期即动脉期,肿瘤即显荧光,静脉期增强,且可渗入瘤组织内,因荧光消退迟,在诊断上颇有价值。
8.前房细胞学检查
在荧光显微镜观察下,瘤细胞呈橙黄色,阳性检出率高。现已作为光化学治疗前明确诊断及治疗后疗效观察的指标。
9.尿化验
患者尿中香草扁桃酸(VMA)和高香草酸(HVA)24小时排泄增多。故当尿中VMA和HVA阳性时有助于诊断,但阴性仍不能排除肿瘤。
10.乳酸脱氢酶(LDH)的活力测定
当房水内LDH值高于血清中的值,二者之比大于1.5时,有强烈提示视网膜母细胞瘤的可能。
11.其他
尚可作同位素扫描、巩膜透照法、癌胚抗原等。Rb发展到三、四期后一般是容易诊断的,但在一、二期时就比较困难,这个时期在它的晶状体后瞳孔区内可出现白色反光或黄白色组织块叫白瞳孔。
早期诊断
视网膜母细胞瘤的早期诊断非常重要,不仅根据这种鉴别决定眼球是否需要摘除,还关系到病人的生命。有时鉴别又相当困难,这就需要全面的细微的询问与检查。多数视网膜母细胞瘤病例,在其发展过程,常有典型的临床表现,一般可从病史及临床检查中做出诊断。患者多为婴幼儿童,就诊时多有在瞳孔领内发现黄光反射病史。
扩瞳检查一般可在视网上见到很多特殊黄白色或灰白色隆起肿块,表面布以怒张血管或出血。玻璃体内有大小不等的颗粒状混浊体。超声波检查能探侧到实制质性肿块,若是眼眶x线拍片,CT检查能显示细碎的钙质阴影,则诊断基本可以肯定。
鉴别诊断
1.转移性眼内炎
转移性内眼炎发展到一定阶段后,可因玻璃体脓肿的存在而在瞳孔中呈现黄色反射,足以混淆视网膜母细胞瘤的诊断。由于此二病在幼童中都是比较常见的眼病,两者鉴别就更有必要。
Coats病的根本性质是视网膜外层出血合并渗出性改变。虽有局限性增殖,甚至形成隆起或导致视网膜脱离。但病程缓慢,病变范围较为广泛,灰白色渗出物分布在视网膜血管之后。除渗出物外,还可见出血斑和光亮小点(胆固醇结晶体)沉着。血管尤其静脉显示扩张、扭转、纡曲,并有微血管瘤。病变常为进行性,新旧渗出物可交替出现,出血如果进入玻璃体,可形成增殖性玻璃体视网膜病变。本病患者多为青年男性,单眼受累。超声波检查常无实质改变。
疾病治疗
1.手术疗法:仍是目前较好的治疗方法。如是单眼,肿瘤尚局限于眼球内时,要早期行眼球摘除术。手术时切断的视神经不能短于1厘米。术后病理检查,如发现肿瘤已侵及视神经残端者,应进行放疗,如眶内容亦受累还应进行眶内容剜除术,术后放疗加化疗。
2.放射疗法:
(1)如肿瘤已达球外期,且大者,可先作放疗,使肿瘤缩小后再行眶内容剜除术,术后继续进行放疗。
(2)如双眼均有肿瘤时,除对较严重的一眼进行手术外,较轻的一眼尽量争取作放疗和/或化疗。近年来利用电子加速器产生的高能X线比60钴高,而且还可产生高能电子束,用它照射肿瘤,尚可通过电子计算机,计算出达到眼球及眼眶的放射剂量分布情况,及时核对治疗参数,使肿瘤接受一致的高剂量。亦可在小的肿瘤处植入氡子(radon seeds)。还可用106钌或106锗施用器局部贴敷,亦可收到较好疗效。
3.冷冻疗法:对位于赤道部以前的视网膜周边部孤立的较小的肿瘤,可行冷凝术,温度在-90~-100℃,冷冻至肿瘤变为冰球,一分钟完全融化,立即再冻,每点重复三次。一般治疗后2-3周肿瘤消失,脉络膜萎缩,视网膜色素沉着,有时有钙化斑块。
4.光凝疗法:仅用小而孤立的肿瘤(3mm直径),黄斑部及视神经大血管附近的肿瘤不能用本法,以免视力及血管损伤。方法:先在肿瘤周围光凝两排,形成两道堤坝,再凝固走向肿瘤血管,使之完全阻塞,截断肿瘤的血源,(勿伤及大血管免致出血),使肿瘤坏死、萎缩。此方法的优点可反复进行。亦可与放疗或化疗并用,效果较好。
5.化学疗法:仅能起到辅助治疗的目的,三乙烯三聚氰胺(triethlenemelamine.T.E.M.癌宁)可以口服,肌肉注射和颈动脉内注射。常与放疗、光凝、冷凝等疗法合并应用,以提高疗效。在应用中应常复查血象,白细胞低于4000应停药。
6.光动力疗法(血咔啉衍生物HPD-激光)
作用机制:HPD能有选择性的被恶性肿瘤组织摄取,经一定波长的光能照射后产生动力效应,透发单态氧等自由基参与的生物氧化反应,引起瘤细胞毒性作用而变性坏死,从而有效杀死瘤细胞。方法:HPD静脉注射(2.55mg/kg),2天后用氩离子泵浦染料激光全眼球扫描照射,波长625~640nm之间,光斑200μm,功率密度200~300mw/cm2,时间45~60分钟,每日一次,共2次,疗效良好。
7.免疫疗法:目前认为本病与免疫改变有关,故设想采用免疫抑制剂治疗,替哌等,以控制肿瘤的增殖。
也可用特异性Rb转移因子、基因工程Rb单克隆抗体及其生物导弹,细胞因子(rIL-2 、rIFN、rTNF)、TIL、LAK细胞等联合治疗可获较好效果。
疾病护理
预后
生命预后与许多因素有关,如肿瘤的大小和部位,诊断和治疗的迟早,治疗措施是否合理等。预后亦与组织学改变有关,一般来说,分化程度好的较分化程度低的预后好;肿瘤限于视网膜者较侵犯脉络膜、视神经或已有眼外扩散者好。死因分析,50%的患者死于肿瘤的眼外转移,50%是由于发生了第2恶性肿瘤。
单眼患者未受累眼的视力预后是良好的。在患眼摘除或治疗后,另眼应定期检查,多数患儿成年后,健眼视力良好。双眼患者视力预后取决于病变范围及治疗效果,对每一例视网膜母细胞瘤患者,在经治疗后,应根据其临床、病理所见及Rb基因突变特点(遗传型或非遗传型)制定出一份随访观察计划。若肿瘤小未侵及视盘或黄斑中心凹附近,治疗后可期望得到较好的视力,若肿瘤侵及视盘附近或黄斑中心凹,即使成功地根治了肿瘤,视力预后亦不佳。
预防
目前对视网膜母细胞瘤尚无有效的预防措施。对于有视网膜母细胞瘤家族史的家庭,进行基因检测、遗传咨询,可以减少患儿出生几率。并开展新生儿早期眼底筛查,早期干预,提高预后。
饮食禁忌
病症级别
科研进展
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。