神经鞘瘤
定义
病因
神经鞘瘤由脊神经根长出,其形态通常呈长圆形,长径2~3cm,少数可达10cm以上,后一种肿瘤常位于马尾或为颈段的葫芦状肿瘤。肿瘤呈黄白或粉红色,常为实质性,可有囊性变,一般有完整的包膜,髓外的肿瘤常位于蛛网膜下腔,与脊髓分界清楚,通常有1~2个脊神经根穿入肿瘤中,可能就是肿瘤的起源部位。在马尾段可见巨型的神经鞘瘤,常与马尾神经根粘着,后者往往成束被推向肿瘤一侧。
病理生理
发病机理:普遍认为此种肿瘤是一种神经鞘的肿瘤,但究竟是起源于Schwann细胞,还是起源于神经鞘的成纤维细胞,尚有争论。可以自然发生,也可能为外伤或其它刺激的结果。本病也可与多发性神经纤维瘤伴发。
病理变化:此肿瘤经常有包膜,柔软或可有波动感,在刚切除的肿瘤具有完整包膜者呈淡红、黄或珍珠样灰白色,切面常可见变性所引起的囊肿,其中有液体或血性液体。极少数肿瘤为纤维性,故质地较硬。
镜检可见包膜内肿瘤组织表现有明显变异,通常分为Antoni甲型及乙型两种。甲型者有下列特点:
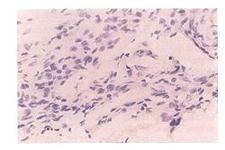 ①Schwann细胞通常排列成窦状或脑回状的束条,伴有细结缔组织纤维;
①Schwann细胞通常排列成窦状或脑回状的束条,伴有细结缔组织纤维;
②核有排列成栅栏状的倾向,同时与无核的区域相间。此点颇有特征性。此处肿瘤细胞核及纤维的排列形式表现为器官样结构,提示其组织来源可能为聚集的触觉小体,故有时称为Verocay小体。乙型组织则为疏松的Schwann细胞,排列紊乱,结缔组织呈细网状。此型组织可变性而形成小囊肿,融合可成大囊腔,其中充满液体。
症状体征
1.生长缓慢的无痛性肿物。
2.圆形或卵圆形,质地坚韧,如过大者由于瘤体内发生液化可呈囊性,也可穿刺抽出红褐色液体。
3.肿物能随神经轴向两则摆动而不能上下移动,源于感觉神经者可有压痛和放射痛;源于面神经者会出现面肌抽搐;源于迷走神经者可有声音嘶哑;源于交感神经者可出现霍诺(Horner)综合症等。
检查
鉴别诊断
1.听神经瘤早期出现眩晕应与内耳眩晕、前庭神经元炎、迷路炎及各种药物性前庭神经损害相鉴别。前者有进行性耳聋并伴面神经功能障碍。
2.耳聋应与内耳硬化症、药物性耳聋相鉴别。听神经瘤都有前庭神经功能障碍。
①上皮样囊肿:首发症状多为三叉神经根刺激症状,听力下降多不明显,前庭功能多属正常。CT,MRI可协助鉴别。
②脑膜瘤:耳鸣与听力下降不明显,内耳道不扩大。有10%发生在鞍上,平扫呈均匀稍高密度,可有钙化,囊变少见,肿瘤常位鞍上偏前的位置,鞍结节骨质增生。
③脑干或小脑半球胶质瘤:病程短、脑干或小脑症状出现的较早,早期出现锥体束征。④转移瘤、起病急,病程短,其他部位可能找到原发癌。
④星形细胞瘤:第三脑室上方的星形细胞瘤常表现为鞍上实性肿块,一般不伸延到鞍内,钙化率较颅咽管瘤低。但与鞍上实质型的颅咽管瘤有时较难给别。
⑤动脉瘤:巨大动脉瘤壁上可有钙化,增强扫描时瘤壁因有机化组织而强化,但动脉瘤腔内有血液的地方强化非常显著,与颅内动脉强化一致,偶尔强化均匀的动脉与实质型的颅咽管瘤鉴别较为困难,要仔细分析瘤体与大脑动脉环诸血管的关系。不能区分时,要行MR检查或脑血管造影。
并发症
一般为手术出现并发症。
1.手术期间的并发症:①出血;②急性脑干梗死和机械性损伤。严重时术中死亡。
2.术后早期并发症:①术后出血。(关颅前做奎氏试验预防);②脑干或小脑水肿、颅内高压症。
3.术后中晚期并发症:①脑脊液漏(在术中用骨蜡填封乳突及岩锥切面的骨缝可预防);②脑神经麻痹,常见为面神经损伤,也可有三又神经、舌咽神经、迷走神经损伤;③脑部症状:共济失调、发音困难;①锥体束受损:表现为肢体运动障碍。
4.术后晚期并发症:①颅内感染;②脑脊液循环障碍;③肿瘤复发、部分肿瘤切除者,术后复发率为80%。复发时间在术后一年至数年。近来γ刀成功地用于听神经瘤的治疗。可明显缩小瘤体,早期随访可抑制肿瘤的生长,保留而神经功能可选择性地用于某些病例。
治疗方案
神经鞘瘤是一种良性肿瘤,非手术治疗无效,其包膜完整,边界清楚,手术治疗效果最佳,不宜采用其他治疗手段。
一般性手术的预防性抗感染选用磺胺类药(如复方新诺明)或主要作用于革兰氏阳性菌的药物(如红酶素、青酶素等);手术范围较大、肿瘤部位深在者则一般采用联合用药,较常用为:作用于革兰氏阳性菌的药物(如青酶素)+作用于革兰氏阴性菌的药物(如庆大酶素)+作用于厌氧菌的药物(如灭滴灵);手术前后感染严重或术创大,修复方式复杂者可根据临床和药敏试验选择有效的抗生效。
手术方法
临床上常见的神经鞘瘤是起源于神经鞘细胞(schwanns cell)的良性肿瘤,为周围神经肿瘤中最常见的一种。诊断和处理一般并不困难,但常易误诊和手术中误将肿瘤连同神经干一起切下,造成医源性神经损伤。
麻醉选择
臂丛和颈部肿瘤采用全身麻醉,上肢采用臂丛麻醉,下肢和腰丛肿瘤采用连续硬膜外麻醉。四肢肿瘤能用止血带的尽量在使用止血带的情况下进行,以使术野清晰。
切口选择
臂丛肿瘤做锁骨上横切口显露。臂丛T1神经根肿瘤采用锁骨上横切口联合胸骨劈开和第3肋间切口显露。腰丛肿瘤采用下腹“倒八字”切口显露。神经干肿瘤于包块表面做平行于肢体纵轴的神经探查切口显露。
术中操作
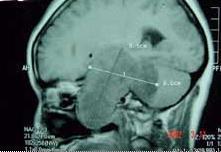
显露肿瘤部位后,用3.5倍头镜做显微外科分离。术中发现37例的肿瘤位于神经外膜内,居神经干中央或旁侧,呈圆形或椭圆形,将神经外膜下的神经束向外周推移压扁或呈透明状。用显微剪纵行切开神经瘤外周的神经外膜,锐性分离神经束的束间外膜,镜下层层仔细剥离后发现肿瘤包膜完整,界限清楚,容易与周围被压成透明状薄片的神经束分离,将肿瘤完整切除。肿瘤切除过程中采用神经电刺激仪探测神经束的传导功能,避免神经功能受损。1例肿瘤起源于腰大肌后方的L4 神经根,肿瘤大小为6.0 cm×5.0 cm。术中发现瘤体与周围局部粘连严重,无界限,质地坚硬,很难将神经纤维与肿瘤截然分开,只能连同神经一起切除肿瘤,同时取股外侧皮神经在显微镜下做电缆式神经移植术。术后所有肿瘤组织均送病理检验。术中如有怀疑肿瘤为恶性时,应将肿瘤组织送冰冻切片,避免漏诊。
治愈标准
3.治愈标准
(1)治愈:治疗后,原发瘤已彻底切除,创面已基本修复。
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。

 本病又
本病又