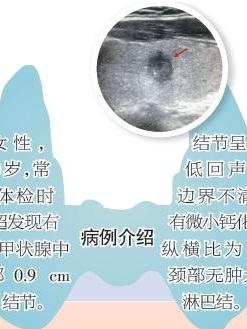
甲状腺微小癌
概述
发病机制
绝大多数TMC的病理类型为乳头状癌,故有人称之为乳头状微小癌,但也有其他病理类型,Baudin报道TMC的乳头状癌占87.9%,另外12.1%为滤泡状癌,Noguchi报告的病例中,滤泡状TMC占4.2%,髓样癌占0.27%,其余为乳头状或乳头滤泡混合性TMC,未见未分化癌,广州中山大学第一附属医院的病例中,乳头状占86.4%,滤泡状占12.7%,仅有1例为髓样癌,值得注意的是,近年来微小髓样癌的报道增多,Henry报告了11例亚临床微小髓样癌,Peix(2000)报道了20例的微小髓样癌,总的来说,TMC的病理类型绝大多数为分化型甲状腺癌,此外,在术中或病理检查时应注意有无多发性癌灶的存在,有部分TMC病例呈多发性癌灶,文献报告多发性TMC的发生率为9.5%~40%,C细胞增生(C-cell hyperplasic,CCH)是一种甲状腺C细胞的非浸润性增生反应,多发生于髓样癌中,CCH的增加已作为区别散发性和遗传性髓样癌的组织学标记物,FNAC检查发现CCH有助于髓样癌的诊断,CCH可分为局灶性,弥漫性,结节性和肿瘤性,肿瘤性C细胞增生可提示髓样癌的存在。
症状体征
TMC的临床表现与甲状腺癌基本一致,只是病灶小,如不注意认真检查,往往难以发现。
1.甲状腺中可触及微小结节,质硬,活动度好,无压痛,由于TMC的结节一般较小,几乎位于甲状腺体中甚至被膜处,触诊时如不仔细检查常难以发现,Noguchi报告的867例TMC中,临床可触及腺体结节的仅有23例(2.7%)。
2.如合并多结节性甲状腺肿,应注意在众多大小不等的结节中有无微小质硬的结节,这种结节与周围甲状腺肿结节质地有差异,体查时,应认真触诊双侧腺叶,切勿只注意检查结节明显一侧的甲状腺叶,而忽视检查结节不明显的对侧腺叶。
3.TMC常发生颈部淋巴结转移,文献报告TMC颈部淋巴结转移的发生率在2.0%~43%之间,其有部分病例颈部淋巴结肿大为TMC最早出现的临床表现,淋巴结内的肿瘤发展可能快速而发生囊性坏死和淋巴结退化,不少颈部淋巴结转移可被误诊为颈部囊性病变或支气管囊肿。
相关检查
1.TGAb,TPOAb检测 甲状腺功能大多正常,甲状腺自身抗体TGAb,TPOAb一般正常。
2.131I摄取率功能正常。
3.血清降钙素降钙素水平升高,必要时可作五肽胃泌素刺激试验,阳性提示髓样癌可能。
4.细针穿刺抽吸细胞学检查 FNAC技术的发展,大大提高了TMC的术前确诊率,美国Mayo医院的资料表明,在FNAC引入临床前,70%的TMC诊断是依靠手术发现的,20世纪80年代引入FNAC后,FNAC确诊TMC的病例占40%,而靠手术发现的病例下降到20%。
FNAC主要对2个部位的结节有诊断意义,一个是颈部淋巴结,对于颈部淋巴结肿大可通过FNAC证实TMC的存在;二是对于靠近包膜,体表可触及的结节,经FNAC可鉴别结节性质,对于直径<1cm的TMC结节,在B超引导下FNAC发现的比例超过50%,B超引导FNAC检查尚无假阳性报告,假阴性率约12%,诊断相对敏感性60%~90%,特异性100%,阳性预测值100%,阴性预测值80%,准确率可达85%。
5.冰冻病理切片 如手术中发现可疑的质硬小结节,可以行快速冰冻切片确诊,但有一定的假阴性率,受标本选择和切片取材部位影响,手术医师术中应仔细检查甲状腺双腺叶,对于质硬可疑小结节,应单独切下送冰冻切片,病理医师也应仔细在切除标本中选择可疑结节作冰冻切片。
6.B超检查 TMC的诊断符合率低于15%,特别是多结节的腺体检查往往难以辨别哪个结节为TMC结节,直径<0.5cm的微小结节,B超往往难以发现,而且许多病例B超检测到的结节并非TMC结节,广州中山大学第一附属医院总结的110例中,术前B超诊断TMC的仅为13例(12.0%)。
7.CT,MRI检查对于TMC的诊断符合率低。
诊断鉴别
由于TMC的原发结节较小,临床触诊比较困难,许多病例在出现淋巴结转移,远处转移,或对转移灶进行穿刺活检,或切除活检后才得到诊断,更多的病例可能是在其他甲状腺疾病的手术中,切除的可疑微小癌结节,进行冰冻切片检查,或术后石蜡切片检查才证实诊断的,由于癌结节小,影像学检查的诊断率均较低。
治疗相关
(一)治疗
TMC的病理类型绝大多数为乳头状癌,且多为Ⅰ级,预后良好。即使是合并颈部淋巴结转移的病例,其预后与未合并淋巴结转移者相比并无显著性差异。有人认为多数TMC处于亚临床状态,发展成为临床显性癌的只是少数,许多病例即使发展成为显性癌也对生存率影响不大,绝大多数TMC可能长期无进展,甚至消退,因此,对于无转移的TMC不必施以任何治疗,只需观察。
对于甲状腺良性疾病手术后病理偶然发现的TMC也不需再次手术。但多数人则认为,尽管TMC预后良好,但并不一定都趋向于终生不进展的亚临床状态。即使原发病灶大小不变,也可发生远处转移引起死亡。至于区域淋巴结转移的报告则更多。因此,建议对TMC也应进行积极的外科治疗,但采用何种手术方式则有争议。
Hay等在50年内对535例TMC进行观察研究,平均随访时间17.5年。91%的病例采用了全甲状腺切除或近全甲状腺切除,7%采用患侧甲状腺叶全切除术,44%的患者作了颈淋巴结清扫术。结果只有6%的病例术后20年再发,无1例死于甲状腺癌。有人对是否一定要采取这种完全性手术方式治疗TMC提出不同意见。Noguchi报道的867例,平均随访时间12.8年,仅有3例行全甲状腺切除术,62.4%的病例行近全甲状腺切除,20.1%的病例行患侧甲状腺叶全切除术,患侧甲状腺部分切除的病例占17.2%(这些病例术中并未发现TMC),术后仅有12例复发。广州中山大学第附属医院110例TMC中,无1例行全甲状腺切除,42例行甲状腺次全切除术,即患侧全切除,对侧次全切除和峡部切除。42例行甲状腺双腺叶次全切除术,其余为甲状腺一侧腺叶全或次全切除术,术后仅有1例复发。
1.术前或术中确诊TMC并颈淋巴结转移者,可行全甲状腺切除或近全甲状腺切除加患侧颈淋巴结清扫术。
2.术前或术中未发现原发病灶,而颈淋巴结甲状腺癌转移确诊者,可行颈淋巴结清扫术,淋巴结转移侧甲状腺叶全切除,对侧腺叶次全切除。术后应仔细探查切除腺体内有无TMC结节。
3.术前或术中确诊TMC而无淋巴结转移,40岁以下者可行甲状腺患侧腺叶全切除加上峡部切除,同时应探查对侧腺叶。如有结节,应行对侧腺叶次全切除。而40岁以上者则直接行甲状腺次全切除术,不必行预防性淋巴结清扫术。Noguchi的一组大宗病例报告显示,在1743例TMC中,未行颈淋巴结清扫的复发率为1.2%(17/1419),行颈部淋巴结清扫的复发率为2.1%(5/234),二者间无显著性差异,但行预防性清扫组复发率高于未行清扫组,说明预防性清扫术并无临床意义。
4.术前和术中未能确诊,但术后病理确诊为TMC的患者,无合并颈淋巴结转移者并已行患侧腺叶次全或大部分切除术者,应仔细再查手术标本,检查TMC周围组织有无癌细胞浸润,包膜和血管有无侵犯。如证实TMC已完整切除,则不必再行根治性手术。可定期随访复查,发现有可疑癌组织再发征象时才再次手术。随访中还应注意检查对侧腺叶有无结节出现,如有也应再次手术切除甲状腺对侧腺叶。如复查病理标本发现包膜和血管受侵犯,切除组织边缘有癌细胞浸润,或为多发癌灶者,应再作甲状腺次全切除术或近全甲状腺切除术。
5.已合并远处转移者,原则上应行全甲状腺切除,并于术后给予放射性131I治疗。
6.微小髓样癌的治疗应根据患者的具体情况决定,术中冰冻切片或术后病理诊断为髓样癌时的手术原则为:
①遗传性髓样癌:应即行或再行全甲状腺切除,加上中央组淋巴结清扫术;
②散发性髓样癌结节直径>0.5cm,应行全甲状腺切除术。因为髓样癌的颈部淋巴结转移与肿瘤大小直接相关;
③散发性髓样癌不论肿瘤大小,只要术后降钙素水平持续异常或再次升高,五肽胃泌素试验阳性,应再次手术,行全甲状腺切除术;
④散发性微小髓样癌的结节直径<0.5cm,非多灶性,术后降钙素水平正常和五肽胃泌素试验阴性者,如首次已经行甲状腺次全切除或腺叶全切除术,则可不必再次手术。
 7.如患者同时合并甲亢,结节性甲状腺肿,甲状腺瘤,应给予相应的腺叶次全切除手术。如双侧结节性甲状腺肿合并左叶TMC者,应行左叶全切除,右叶次全切除或大部分切除手术。
7.如患者同时合并甲亢,结节性甲状腺肿,甲状腺瘤,应给予相应的腺叶次全切除手术。如双侧结节性甲状腺肿合并左叶TMC者,应行左叶全切除,右叶次全切除或大部分切除手术。
(二)预后
据文献报道,TMC的区域复发率为0~11%,但远处转移复发的报告极少。死亡率约0~1.0%,预后良好。导致复发的危险因素有年龄、颈淋巴结转移和甲状腺手术范围。认为年龄大者(>45岁),合并颈部淋巴结转移和甲状腺切除范围小的患者易复发TMC,预后相对较差。日本的Noguchi对从1970~1994年间行首次手术治疗的1743例TMC进行了随访,随访时间(11.2±6.32)年(59例随访<3年)。其中31例复发,75例死亡。75例死亡中只有4例死于甲状腺癌,63例死于与甲癌无关疾病,8例死因不明。死于甲状腺癌的4例中,1例为脊椎转移,1例死于颈部肿瘤破裂出血,2例死于纵隔和肺转移。4例死亡均发生于复发以后。
31例复发病例中,首次复发部位在对侧腺叶床的14例,同侧颈部淋巴结转移8例,对侧颈部淋巴结转移8例,气管旁淋巴结转移8例,同侧甲状腺叶床转移5例,骨转移4例,纵隔转移1例。研究复发病例的危险因素时,分析了10个因素,如淋巴结包膜浸润、肉眼淋巴结转移、镜下淋巴结转移、每例中检查的淋巴结数目、是否并存良性疾病(如Graves病,腺瘤样变性甲状腺肿,慢性甲状腺炎,滤泡性甲状腺瘤),以及年龄和性别等。单因素分析表明,10个因素中有7个因素与复发的关系有统计学意义。其中最有意义的是淋巴结包膜浸润、合并Graves病,即淋巴结包膜浸润和无合并Graves病为肿瘤复发的危险因素。淋巴结转移包膜外侵犯的病例复发可能性大,预后较差。这些病例复发的危险性7倍于无淋巴结转移包膜外侵犯的病例。而合并Graves病的TMC患者术后复发的机会是其他患者的1/6。近年有人提出腺体内有多发性微小癌灶者术后易复发,多发性癌灶与单发性癌灶复发率分别为8.6%和1.2%;而对于多发性癌灶患者采用全甲状腺切除后复发率为5%,采用患侧腺叶及峡部甲状腺切除者复发率为20%。
护理方法
饮食保健
注意碘盐的额摄取平衡。
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。

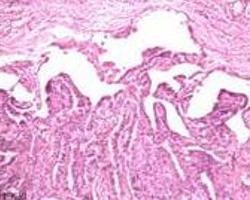 自从1928年Graham首次报告临床存在静息性
自从1928年Graham首次报告临床存在静息性