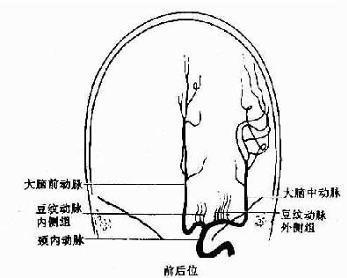
外伤后颈内动脉闭塞
疾病概述
颈部或颈椎受到直接或间接外伤后,造成颈内动脉或椎动脉内膜损伤,在此基础上发生炎症及渗血,进而局部形成血栓,并向远端蔓延,引起相应供血的脑梗死。外伤后颈内动脉闭塞可向上蔓延累及眼动脉、脉络膜前动脉,直至willis环前部,甚至大脑前、中动脉。轻者出现局限性神经功能障碍,重者可引起大块脑梗死而深昏迷,其中1/3的病人常因此危及生命。
外伤后颈内动脉闭塞是急性颅脑损伤的严重并发症,仅占脑外伤的0.05%,由于CT的普遍应用,此症的发生率已有所增加,特别是因重型脑损伤所导致的颈内动脉及其分支的痉挛,高达10%~15%。
疾病体征
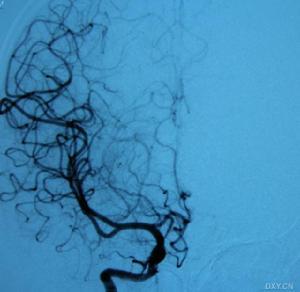 外伤性颈内动脉闭塞的临床表现主要取决于损伤血管的部位及血管蔓延的范围。血栓发展的速度、受累血管的大小及周围血管的代偿能力则关系到脑梗死病情的轻重缓急。临床征象可于伤后立即出现,亦可于伤后数天始有表现。外伤性颈内动脉闭塞的临床表现一般有以下几种情况:若血栓位于颈总动脉分叉处,仅累及颈内动脉起始部,患者于伤后数小时至几天内出现偏瘫、失语、病侧视力下降与偏盲,约有15%的病人发生癫痫。如颈内动脉急性血栓使动脉完全堵塞,而脑的侧支循环不足,以致该侧大脑发生严重缺血,出现急性脑梗死、弥漫性脑水肿,则表现为伤后进行性加重的意识障碍,重者颈内动脉栓塞完全,发病急促,因大块脑梗死,可于数小时内进入脑疝危象,甚至死亡。眼底检查可见病侧眼底动脉呈塌陷状态。部分颈内动脉闭塞者,或局限于颅外段时,可由于对侧颈动脉系统的代偿能力,血流量良好,所以临床上可无症状或甚轻微。
外伤性颈内动脉闭塞的临床表现主要取决于损伤血管的部位及血管蔓延的范围。血栓发展的速度、受累血管的大小及周围血管的代偿能力则关系到脑梗死病情的轻重缓急。临床征象可于伤后立即出现,亦可于伤后数天始有表现。外伤性颈内动脉闭塞的临床表现一般有以下几种情况:若血栓位于颈总动脉分叉处,仅累及颈内动脉起始部,患者于伤后数小时至几天内出现偏瘫、失语、病侧视力下降与偏盲,约有15%的病人发生癫痫。如颈内动脉急性血栓使动脉完全堵塞,而脑的侧支循环不足,以致该侧大脑发生严重缺血,出现急性脑梗死、弥漫性脑水肿,则表现为伤后进行性加重的意识障碍,重者颈内动脉栓塞完全,发病急促,因大块脑梗死,可于数小时内进入脑疝危象,甚至死亡。眼底检查可见病侧眼底动脉呈塌陷状态。部分颈内动脉闭塞者,或局限于颅外段时,可由于对侧颈动脉系统的代偿能力,血流量良好,所以临床上可无症状或甚轻微。
疾病病因
一般除颈部开放伤直接损伤颈动脉之外,因交通事故所引起的颅颈部闭合性损伤常是造成颈动脉损伤的主要原因。当颈部过度强力后仰及侧屈时,可使颈内动脉在第3颈椎横突上,造成血管壁和内膜的损伤而发生血栓。有时也可能是因颈总动脉损伤,血栓形成后继续向上发展,超过颈动脉分叉而致颈内动脉闭塞。因此颈段闭塞的部位以颈动脉分叉上1~3cm处最多,约占70%。其次是虹吸部的栓塞即颈内动脉颅底段,此处动脉较固定,遭受暴力时,容易受到牵扯和挤压,或因颅底骨折直接挫伤血管,造成内膜剥离、皱缩、壁间出血,从而引起血管腔狭窄、血小板附壁及血栓形成。再者为大脑中动脉的闭塞,特别是向颞叶的分支,从游离的脑池部进入脑实质内,更易撞击或挤压在蝶骨嵴上而使该段血管发生损伤。脑动脉血管壁较身体其他部位的动脉相对为薄,且其内膜与中层之间易于分离,故而形成壁间血肿或夹层动脉瘤的机会亦较多。
此外,外伤性大脑后动脉、椎-基底动脉及脑底深交通支的闭塞也偶有发生。前者常继发于小脑幕切迹疝的病人,因脑干向下移位致使大脑后动脉被嵌压在小脑幕切迹缘上,而造成闭塞,可致偏盲;椎-基底动脉闭塞多见于枕颈部着力的损伤,可因小脑猛烈的移动,使椎动脉受到牵扯、挤压,或使基底动脉直接撞击在斜坡上而致伤,一旦血栓形成,病人往往陷入深度昏迷,病死率极高。外伤性脑底深交通支闭塞可致基底节灶性梗死较为少见,多在CT扫描检查时偶然发现,一般好发于儿童和青年,临床上仅有不全偏瘫及偏身感觉障碍,易与脑原发伤相混淆,应予注意。
疾病生理
据脑外伤后脑缺血及缺氧的研究揭示,外伤性颈内动脉闭塞的机制,不仅是脑血管本身遭受机械性损伤这一主要原因,其他尚有一些促成脑血管栓塞的内在因素。例如,伤后血管活性物质的失调、脑血流量的降低及血液的高凝状态等,其中,致脑血管痉挛的物质尤为重要。由于脑外伤后许多促使血管痉挛的物质如儿茶酚胺(CA)、5-羟色胺(5-HT)、去甲肾上腺素(NE)、收缩性前列腺素(PG)、氧合血红蛋白(OXYHb)、过氧化脂质(LPO)以及钾离子均有明显升高。同时,受伤的血管内皮细胞,因失去屏障功能,通透性明显增加,则使血管活性物质5-羟色胺、氧合血红蛋白等得以直接作用在血管平滑肌上而引起血管痉挛。另外,血管内皮细胞还具有产生血管活性物质及调节血管张力的功能。当内皮细胞损伤后,其舒血管与缩血管两种物质的产生失衡,其中,以血栓恶烷A2(TXA2)和内皮素(Endothelin)为主的内皮源性血管收缩因子(EDCF)占有优势,故使脑血管处于持续收缩状态。汇集以上各种促使血管痉挛的因素,再加上因脑外伤而引起的血液流变学改变,诸如全血黏度增高,红细胞变形能力下降、聚集性增强、血小板被激活、黏性增高以及局部脑血管受损等条件的存在,终将在多种因素的影响下导致脑血管闭塞及所属脑域的梗死。
诊断检查
诊断:对轻型脑损伤伴有颈内动脉闭塞的病人,常能从临床表现与脑损伤程度不符而疑及此症,特别是伤后1~2天病情突然加重出现大脑半球缺血的征象,如嗜睡、偏瘫、偏身感觉障碍、患侧眼黑矇或失语等症状。若同时伴有一侧颈动脉搏动减弱或消失,病侧眼底动脉压下降、苍白变细或视网膜染色迟缓即应考虑本病。对重型脑损伤伴有颈内动脉闭塞的病人,要在脑缺血尚未至不可逆损害之前就明确诊断,并非易事,只有在密切观察的前提下,及时采用影像学辅助检查,才能作出早期诊断。脑血管造影检查可以直接显示动脉闭塞的具体部位和程度,有助于治疗的抉择可谓最有价值的诊断方法。CT和MRI检查有助于诊断。
实验室检查:无特殊表现。
其他辅助检查:
1、脑血管造影可见患侧颈内动脉颅外段阻塞,大脑中与大脑前动脉影像消失。
2、MRI检查脑缺血后1h即可检出,最初9h内缺血区已出现脑水肿,T1加权图像上呈低信号,T2加权图像上呈高信号;约12h之后缺血区组织发生坏死使T1弛豫时间延长,表现为长T1长T2信号;当缺血区软化、囊变时,其信号则与脑脊液相类似。
3、CT扫描在脑缺血区早期6~24h内只有少数病人出现边界不清的稍低密度区,检出率略逊于MRI,但24h后大都可以看到边界清晰的低密度梗死灶,其形态和部位与闭塞的动脉的分布相一致;2~15天时,梗死区密度更低边界尤为明显,且有不同程度的脑水肿和占位效应;2~3周时,侧支循环开始形成,毛细血管增多充血,故梗死区出现弧形或结节状等密度或稍高密度,此时,病灶范围反较模糊;4~5周后,梗死区囊变,密度与脑脊液相似;强化扫描对脑梗死的显示更具特色,动脉闭塞后第1周因局部缺血严重可无强化现象,7~10天时因毛细血管增生,则可见明显的线状、脑回状或环状强化影像,有重要诊断价值。
4、多普勒超声检查、正电子发射断层扫描及放射性核素闪烁脑血管造影有助于了解脑缺血或梗死的情况,可作为辅助诊断的手段。
鉴别诊断:轻者起病较缓,闭塞动脉的远端尚有部分侧支代偿,脑缺血或梗死的范围较小,临床上多为不全偏瘫,病人神志尚清,多能诉头痛,较易误诊为颅内占位病变,或与脑损伤相混淆。
治疗方案
外伤后颈内动脉闭塞的治疗:轻症者颈内动脉闭塞不完全、侧支循环较好的病人可试行内科疗法,适量给予激素和血管扩张药如罂粟碱、碳酸氢钠、尼莫地平、低分子右旋糖酐加丹参溶液、含5%二氧化碳的氧吸入及颈交感神经封闭等治疗。必要时可酌情采用抗凝疗法,如肝素75~125mg加入10%葡萄糖液250ml静脉滴注,每8小时1次,用2天停药。有作者提出,在脑血管造影证实颈内动脉或大脑中动脉闭塞时,随即经造影导管直接注入含24万U尿激酶的生理盐水20ml,可以改善预后。不过抗凝治疗的效果及出血倾向问题,尚有待研究,必须在严格监测病人出凝血机制的前提下谨慎进行。此外,为减轻脑水肿降低脑耗氧量,可以给予降温及巴比妥药物疗法,以保护脑组织。近年来对颈内动脉闭塞多主张手术治疗,特别是发病后最初的12h之内,一般不超过24h,即可将血栓剥除。手术的适应证是:颈内动脉颈段闭塞或系手术可及的部位;动脉闭塞完全或管腔狭窄小于2mm;临床症状虽轻但造影可见动脉壁有硬化斑溃疡形成,此时发生血栓的机会甚大,宜行手术治疗。
手术方法:全麻下施术,病人仰卧颈过伸头偏向健侧,自乳突下缘至甲状软骨下界,沿胸锁乳突肌前缘纵行切开,分离深筋膜显露颈总动脉,循此主干向上近二腹肌下后缘,即可见颈动脉分支。注意居内侧向前行者为颈外动脉,于起始处即有甲状腺上动脉、咽升动脉及舌动脉等分支,居外侧向后行者是颈内动脉,此处无分支,可资鉴别。根据脑血管造影的发现及术中扪诊以确定暴露的范围,然后用1%普鲁卡因(奴夫卡因)或利多卡因浸润在颈动脉窦周围,以阻断神经反射,同时经静脉注射肝素50mg作为防止新血栓的准备。继而用暂时断流夹分别将颈总、颈内和颈外诸动脉阻断,于闭塞部位纵行切开动脉壁,如果血栓形成不久较松软则可用吸引器将其吸出,再放开颈内动脉上方断流夹,观察如有鲜血良好回流则说明管腔已通,即可缝合动脉切口结束手术。设若血栓已机化与血管内膜紧密附着不易剥离,或管腔已严重狭窄、瘢痕形成,则应自近端的颈总动脉至远端的颈内动脉插入—硅橡胶管作为暂时分流用,在保证脑血液供应的情况下,行狭窄动脉内膜切除术或行血管移植术。术后应继续抗凝治疗。
并发症:如颈内动脉急性血栓使动脉完全堵塞,而脑的侧支循环不足,可出现急性脑梗死、弥漫性脑水肿,重者颈内动脉栓塞完全可能出现大块脑梗死。
预后
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。