气管食管瘘
概述
气道和食管之间的瘘管可为先天性或后天性,并可分为气管-食管瘘和支气管-食管瘘。虽然先天性异常通常在新生儿即可发现,但是前一类型可直到青少年甚至成年才被明确诊断。大部分病例有长期喂奶呛咳史或咳嗽史,常咳出食物颗粒,偶尔合并支气管扩张。引起后天性气道和食道异常交通的最常见原因是食道癌,某些病例可在放疗后发生,发生率可达5.3%左右。一旦出现这种并发症,预后极差,大多数病例在几周或几月内即死亡。后天性气管-食管瘘也可由气管导管气囊压迫气管、外科手术创伤、钝性损伤和异物引起。可依靠CT检查发现,纤维支气管镜和吞钡检查可明确诊断。治疗主要依靠外科手术,无条件耐受外科手术者,可试用医用胶封闭治疗。
病因
本畸形的病因不详。遗传、环境等因素与之有关。但至今尚无动物模型供研究,文献中已有多次家庭病例报告。北京儿童医院曾有兄弟二人相隔一年多分别患I和Ⅲ型食管闭锁的。本疾病的双胎率较平常流产儿中2.5%为高。北京儿童医院曾统计169例中6例(3.5%)为双胎之一。
病理分型
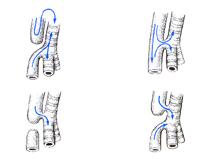 1944年美国Ladd曾分为5型。1976年德国Kluth又归纳成5型、54亚型。
1944年美国Ladd曾分为5型。1976年德国Kluth又归纳成5型、54亚型。
I型:占2.5%~9.3%。食管上下段均为盲端。
Ⅱ型:占0.8%~1.5%。上段食管有瘘管与气管相通,下段为盲端。
Ⅲ型:最常见,占79.3%~90.9%。上段食管为盲端,下段食管有瘘管与气管相通。
1955年Roberts又据两端距离大或小于2cm分为Ⅲa或Ⅲb型。
临床表现
1.羊水过多本病常伴母亲妊娠羊水过多。Cudmore报道85%无瘘型和32%有瘘型食管闭锁合并母亲羊水过多。北京儿童医院1955~1981年119例Ⅲ型中43例(36.1%),13例I型中8例(61.5%)合并羊水过多。
2.低体重1993年美国有报告34%体重低于2.5kg。北京儿童医院1981年统计约1/3病例出生体重小于2.5kg,但只约1/4病例为早产儿。
3.伴发畸形:本病可伴发多种畸形。有人以VACTERL来概括,即椎体(vertebral)、肛门(anal)、心脏(cardial)、气管食管(tracheo-asophageal)、肾脏(renal)和肢体(limb)。外国统计以心血管畸形最常见(23.6%~37%),泌尿系统约占20%。北京儿童医院病例统计中12%合并直肠肛门畸形、其次为脊柱及四肢畸形,各占8.1%。该院1981年统计210例中有59畸形,包括半椎体、直肠肛门闭锁、无肛伴直肠前庭瘘、会阴瘘或尿道瘘、处女膜闭锁、右位心、室间隔缺损、腹主动脉狭窄、右肺缺如、马蹄肾、马蹄内翻足、赘生拇、I掌指关节脱臼、十二指肠梗阻、环状胰腺、副脾、巨结肠、双侧十三肋、脊膜膨出、斜颈及外耳畸形。畸形的广泛性证明了Stephens关于食管闭锁合并畸形是由于妊娠4周时间叶组织普遍受损所致的理论。当前,在我国合并畸形的种类和严重程度明显地影响家长对治疗的态度、治愈率和对食管闭锁疗效的评估。
4.呼吸困难由于食管闭锁、吞咽唾液和奶汁受阻致反流误吸,生后早期引起肺炎和肺不张。在常见的Ⅲ型中高酸度胃液经瘘管逆入呼吸道更加重肺部损害。此外,常伴发食管壁肌肉运动不协调、蠕动减弱和宫内扩张的近端食管长期压迫而致气管软化均可影响呼吸功能,使症状加重。
典型的表现是生后窒息,Apgar评分低。生后早期自口鼻涌现白色泡沫状唾液。第一次喂养时即出现明显呛咳。患儿呼吸困难,鼻扇、口周及面色发绀。当充分吸尽近端食管盲端内的奶汁或黄橙色较稠厚粘液后,上述症状能较快好转。不久,症状又复现。生后数日内合并肺炎并迅速加重,短期内死亡。
5.其他症状如脱水、胎便排出后无正常黄色大便等。合并畸形症状有时也很明显,如先天性心脏病时的青紫、直肠肛门畸形时严重腹胀等。
诊断说明
早期诊断对本病的预后至关重要。对本病诊断是否及时和全面均直接影响家长对手术治疗的态度。肺部合并症的轻重和确诊时间密切相关。1982年以前200余例统计,生后12小时以内就诊的只占10.4%,12小时~3天占55.7%,生后3~7天占26.9%,7天以上竞占7%。最晚的一例确诊于生后29天。
1.首先应警惕本病,尤其当孕妇合并羊水过多时更应除外食管闭锁等各种先天性畸形。产前诊断可参考羊水胎甲蛋白和乙酰胆碱酯酶升高,但公认B型超声检查更准确又无创。最简单易行的是产科医师在产房内将吸痰管下插入胃除外本症。当导管受阻时立即进行X线检查确诊。小儿内外科医师对新生婴儿口腔唾液增多,吸痰后好转,呼吸困难症状反复出现者应疑及本症,并立即用橡皮导管检查。
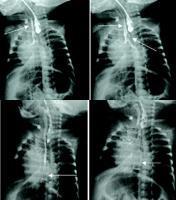
 2.X线检查X线检查对诊断有决定性意义。方法是取10F较新橡皮导管(管腔内亦可充钡以利观察)自口腔或鼻孔插入食管,多于10~12cm处受阻,继续下插即可见管端返折而出,有时也可卷曲于扩张的近端食管内压迫气管而患儿口周发绀、呼吸困难。此刻拔出3~4cm导管后拍胸腹正位或斜位片。导管返折处即为食管近端盲端下缘(橡皮导管弹性而略高于实际水平),用相应的胸椎表示,如果导管返折处位于胸4上缘或胸3下缘,则常为LaddⅢb型,表示食管两盲端距离小于2cm,一期吻合机会大。
2.X线检查X线检查对诊断有决定性意义。方法是取10F较新橡皮导管(管腔内亦可充钡以利观察)自口腔或鼻孔插入食管,多于10~12cm处受阻,继续下插即可见管端返折而出,有时也可卷曲于扩张的近端食管内压迫气管而患儿口周发绀、呼吸困难。此刻拔出3~4cm导管后拍胸腹正位或斜位片。导管返折处即为食管近端盲端下缘(橡皮导管弹性而略高于实际水平),用相应的胸椎表示,如果导管返折处位于胸4上缘或胸3下缘,则常为LaddⅢb型,表示食管两盲端距离小于2cm,一期吻合机会大。
X线片中胃和肠管充气常为Ⅲ型,胃肠不充气则几乎全为I型,因有约1%的Ⅲ型因瘘管细小被粘液堵塞,胃肠不充气,X线表现酷似I型,但其近端食管盲端位置可偏低在胸3水平。由上述可见简单的插管摄片不但可以诊断食管闭锁,还可以明确90%以上的型别。导管经气管食管瘘进入胃内的报告罕见。我们曾见到经瘘管而"吐"绿色液的Ⅲ型病例。Ⅱ、Ⅳ和V型均罕见。诊断较困难。
碘油造影常无必要。钡餐检查属禁忌,已有报导用微粒化硫酸钡的甲基纤维素混悬液造影。活动萤光摄影法、内窥镜等诊断瘘管方法各异。食管闭锁合并右位主动脉弓时脐动脉造影或CT可以确诊。
治疗说明
食管闭锁或合并气管食管瘘者原则上应尽早手术治疗,但应据Waterstone1962年推荐、目前已被国际上普遍采用的标准分组,并认真做好术前准备后实施。
1.Waterston分组法
A组:体重大于2.5kg,一般情况好。
B1组:体重1.8~2.5kg,一般情况好。
B2组:体重大于2.5kg,伴中度肺炎或
畸形。
C1组:体重低于1.8kg。
经上述分组全面评估患儿后,有的作者主张:A组应即刻行一期食管吻合术;B组应延迟一期吻合术,即先行胃造瘘术、治疗肺炎、硬肿症等合并症;C组应分期手术。实际上应根据患儿具体情况和医疗条件及水平个别考虑。
2.术前准备应开始于怀疑本诊断时,如禁食、吸引口腔及近端食管内粘液、保温、保湿、肠外营养支持等。必要时使用抗生素。术前静脉使用甲腈咪胍以降低胃液酸度,并持续用至吻合口愈合为止的方法尚未被普遍接受。转运患儿时应水平位、侧位或半伏卧位。由有经验的医生或/和护士陪同,带有氧、保温条件和吸引器。术前尽力不用人工呼吸机,预防气体经瘘管进入消化道,致横膈上升、加重呼吸困难、甚致胃穿孔。
严格的呼吸管理也应尽早开始,这是手术成败的重要条件之一。内容有①专人护理,最好单间隔离,预防交叉感染。平或侧卧位。定时翻身、拍背和吸痰。分泌物送细菌培养及药敏试验。②反复进行血液气体分析以监测呼吸功能。③恰当地应用呼吸治疗方法,如超声雾化或加温湿化给氧、使用呼吸道持续正压或人工呼吸机等。④合并肺炎时应严格控制输液量及速度,使用抗生素。呼吸管理的目的在于减轻肺部合并症、改善呼吸功能、准备耐受气管内插管麻醉和食管吻合术,并为术后呼吸功能的恢复及肺炎的吸收好转创造条件。北京儿童医院1955年~1978年共收入食管闭锁230例,其中病历完整的173例中进行了127次食管吻合手术,总治愈率为25%。在加强呼吸管理等综合措施后于1979~1982年间收治的20例中13例(65%)存活。
3.手术方法(以Ⅲ型为例)清洗气管内插管后静脉复合或硬膜外麻醉。经右侧4/5肋间切口,在胸膜外行食管端端吻合术。端侧吻合或经胸腔吻合法已较少使用。常以单层间断缝合法吻合食管,食管内不留支架管、局部不放置引流。估计吻合口张力较大时,可用Livaditis食管肌层环切法减张。I型者多先行食管及胃造瘘术,数月后行结肠或胃代食管术。此外,还有数种手术方法,适于不同型别。
4.术后管理同术前。呼吸管理仍较重要。静脉输液量应偏少,约每日50~60ml/kg。肠外营养支持有利于创口愈合及肺炎、气胸、吻合口瘘等合并症治愈。一般术后第4~5天经食管造影证实吻合口完全愈合后可以喂奶。
5.合并症常见有肺炎、肺不张、气胸、脓胸、乳糜胸、胸壁感染等。吻合口瘘时需局部引流及胃肠外营养支持;经胸腔手术者脓胸发展迅速,预后差(因需食管造瘘、再次开胸术)。术后早期(10~14天左右)狭窄时可开始扩张食管或局部注射激素。晚期者可能需切除狭窄段。气管软化致长期犬吠样咳嗽,严重时可行气管主动脉悬吊固定术。此外,由于先天发育畸形可致食管下段功能不良致胃食管返流性食管炎、体力和智力发育低下、胸廓畸形和乳房不对称。
预后
国际上基本上采用Waterston分组以比较疗效,一般认为A组和大部分B组病例均应存活。国外一组1974年和1983年疗效比较中C2组病例由总例数的7%升至18%,但病死率却由50%降至0,我国1992年胡劲等报告的22例中A组7例均成活、B1组2例和B2组13例成活率分别为50%和38%,无C组病例。
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。