颚口线虫病
病因
(一)发病原因
颚口线虫隶属于线形动物门(Nematoda),旋尾目(Spirurida),颚口科(Gnathostomatiidae),颚口属 (Gnathostoma)。目前认为颚口属有12个虫种 J,其中棘颚口线虫(G.spinigerum)、刚刺颚口线虫(G.d0_ loresi)、杜氏颚口线虫(G.hispidum)、日本颚口线虫 (G.nipponicum)、巴西颚口线虫(G.binucleatum)和马来颚口线虫(G.miyazakii)有人体感染病例眨。在我国,在颚口属中除发现有棘颚口线虫外,还发现有刚棘颚口线虫(Gnathostoma hispidum)和杜氏颚口线虫(Gnathostoma doloresi)。它们亦可引起类似的蠕虫蚴病。
棘颚口线虫的成虫呈鲜红色,稍透亮,有光泽,雄虫长度为11~25mm,雌虫较长,为25~54mm,呈圆线状。头部呈半球形,表面有4~8圈小钩,颈部狭窄,体前半部和近尾端有许多小皮棘。成虫寄生在终宿主猫、狗的胃黏膜内,形成肿块,从粪便中排出虫卵。虫卵呈椭圆形,大小为40μm×70μm,较小的一端有帽状透明塞。第三期幼虫长约2~16mm,体表具有横纹和小棘,体前部棘数明显而密,体后部棘渐小而疏。头端具头球,头球上有4环小钩,每环钩数约超过40。食道棒状,分肌质部和腺质部,肠管粗大。
虫卵随宿主粪便进入水中,在水中孵出第一期幼虫,被第一中间宿主剑水蚤吞食后,经7~10天发育为第二期幼虫。当剑水蚤又被第二中间宿主鱼、蛙、蛇、龟、鳝、泥鳅等吞食后,经1个月左右即可发育为第三期幼虫。当转续宿主,如鸡、鸭、猪、虎、豹、狼等吞食受感染的第二中间宿主时,第三期幼虫可在其胃内脱囊,并穿过被感染动物的胃肠壁,移行至肝脏、肌肉和结缔组织内,但不能发育为成虫。若为适宜的终宿主,如猫、狗,则第三期幼虫可在其胃黏膜下形成肿块,并经6~8个月发育为成虫。雌、雄成虫交配产卵,虫卵从胃腔、肠腔向下移行,随粪便排出体外。从感染至虫卵在终宿主的粪便中出现,一般需经8~12个月。人类常因进食生的或未煮熟的含有第三期幼虫的淡水鱼类而获得感染。然而,人类不是棘颚口线虫的适宜终宿主,故感染的棘颚口线虫只能停留于第三期幼虫或性未成熟的成虫早期阶段,在人体内游走不定。其寿命可达数年,长者可达10年以上。
(二)发病机制
由于幼虫在机体皮肤组织移行,引起机械性损伤。重提的分泌物,如毒素(类乙酰胆碱、含透明质酸酶的扩散因子、蛋白水解酶等),排泄物等能引起机体出现中毒与过敏反应,导致感染部位发生炎症反应。
(三)病理变化
寄生虫性肉芽肿是主要的病理变化,由嗜酸性粒细胞、成纤维细胞、组织细胞与巨噬细胞组成。寄生于皮肤的虫体常引起皮肤硬结、线状疹或匍行疹,有时也可形成脓肿,或以脓肿为中心的硬结节,肿块大小如蚕豆或鸡蛋。内脏的病变部位有大量嗜酸性粒细胞、浆细胞、中性粒细胞和淋巴细胞沉聚。眼部感染时可发生眼底出血、玻璃体混浊等。
症状
 患者于感染24~48h后可出现低热,全身乏力,荨麻疹,恶心,呕吐,上腹部疼痛等症状,按棘颚口线虫蚴在人体内移行的部位差异可分为皮肤颚口线虫病和内脏颚口线虫病两种临床类型。
患者于感染24~48h后可出现低热,全身乏力,荨麻疹,恶心,呕吐,上腹部疼痛等症状,按棘颚口线虫蚴在人体内移行的部位差异可分为皮肤颚口线虫病和内脏颚口线虫病两种临床类型。
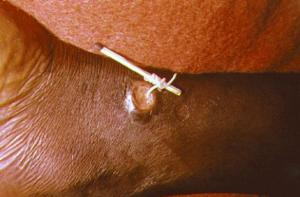
大多在感染后3~4周幼虫在皮下组织中移行,产生症状与体征,最常见的体征是局部皮肤出现移行性肿块,可呈间歇性出现,每次出现可持续1~2周,局部皮肤呈非凹陷性水肿,伴疼痛,瘙痒或红斑,移行的路径可有色素沉着,随着病程延长,发作次数可减少,症状亦减轻,发作时间缩短,本病有时表现为匐行疹,皮肤结节或脓肿,偶尔,幼虫可自行钻出皮肤。
(1)肝脏病变:幼虫移行至肝脏可引起右上腹隐痛或胀痛,肝大,常伴食欲减退,恶心,疲乏等症状。
(2)中枢神经系统病变:以神经根-脊髓炎,脑膜脑炎和蛛网膜下腔出血较为多见,若幼虫移行至脊髓腔,则可刺激神经根,引起剧烈疼痛伴烧灼感,数日后出现肢体瘫痪或轻瘫,瘫痪以截瘫为主,伴尿潴留,若幼虫钻入头颅内,可引起脑膜,脑组织病变,出现剧烈头痛,喷射性呕吐,意识障碍,脑神经瘫痪或肢体瘫痪,幼虫钻入蛛网膜下腔易造成出血,患者表现为突然剧烈头痛,呕吐,脑膜刺激征,脑脊液呈血性而含有较多嗜酸性粒细胞,本病病变常较广州管圆线虫病重,病死率亦较高,后遗症亦较常见。
(3)肺部病变:常于皮肤颚口线虫病持续数月或数年后发生,出现咳嗽,胸痛,气促与咯血,可致胸腔积液或积血,偶尔虫体可随痰被咳出。
(4)眼部病变:可引起外眼病变与眼内病变,前者表现为眼眶周围炎,出现眼痛,流泪,怕光,眼球周围红肿等,后者则表现为虹膜炎,前房或玻璃体积血,视网膜剥离等,严重者可致失明,用眼裂隙灯检查可在结膜下,前房或玻璃体中发现棘颚口线虫蚴。
(5)胃肠病变:幼虫寄生于肠壁中,形成肠壁肿块,可致不完全性肠梗阻,出现腹痛,腹胀,腹泻,便血,呕吐等症状,偶可在腹部扪及包块。
检查
外周血液白细胞总数轻度增多,嗜酸性粒细胞比例常明显升高,皮下肿块组织活检病理检查为嗜酸性肉芽肿,若能发现棘颚口线虫蚴则可明确诊断,以棘颚口线虫第三期幼虫作为抗原,用ELISA等免疫学方法检测患者血清中特异性抗体有助于本病诊断,然而,免疫学研究已发现棘颚口线虫蚴与广州管圆线虫蚴有部分交叉免疫原性。
用眼裂隙灯检查可在结膜下,前房或玻璃体中发现棘颚口线虫蚴。
鉴别诊断
诊断标准
1.流行病学资料:病前患者有进食生的或未煮熟的淡水鱼,龟,蛙,鸡等肉类史。
2.临床表现:皮肤颚口线虫病患者出现游走性皮下肿块,可伴发热,荨麻疹,瘙痒等,内脏棘颚口线虫蚴病患者则出现肺,眼,脑,肝等器官病变的相应临床症状与体征,患者可同时存在皮肤颚口线虫病与内脏颚口线虫病。
3.实验室检查资料:外周血液白细胞总数轻度增多,嗜酸性粒细胞比例常明显升高,皮下肿块组织活检病理检查为嗜酸性肉芽肿,若能发现棘颚口线虫蚴则可明确诊断,以棘颚口线虫第三期幼虫作为抗原,用ELISA等免疫学方法检测患者血清中特异性抗体有助于本病诊断,然而,免疫学研究已发现棘颚口线虫蚴与广州管圆线虫蚴有部分交叉免疫原性。
鉴别诊断
1.广州管圆线虫病:发病前有进食未煮熟的淡水螺史,较常引起中枢神经系统病变,常以持续性头痛,全身酸痛,食欲下降,恶心,呕吐,精神异常为主要临床表现,头痛剧烈而脑膜刺激征则常较轻,部分患者可出现发热,皮疹,局部皮肤痛觉过敏,胸痛,以及表情淡漠,肢体瘫痪,病理反射,视力减退,脑神经损害征,嗜睡与昏迷等脑膜脑炎表现,眼底检查可出现视盘水肿,视网膜静脉扩张,多无皮下游走性肿块,外周白细胞增多,嗜酸性粒细胞比例升高,血清中抗广州管圆线虫蚴IgG及IgM抗体阳性。
2.猪囊尾蚴病:发病前有进食生蔬菜史,较常引起中枢神经系统病变,常以持续性头痛,癫痫,精神异常为主要临床表现,患者可同时出现多发性皮下结节,头颅影像学检查可见脑组织中有囊性占位性病变,皮下结节活检可发现猪囊尾蚴,外周白细胞增多,嗜酸性粒细胞比例升高,血清中抗猪囊尾蚴IgG及IgM抗体阳性。
3.曼氏裂头蚴病:发病前患者有进食未煮熟的淡水虾,蟹,鱼肉史,较常出现发热,皮疹,多有皮下游走性肿块,皮下结节活检可发现曼氏裂头蚴,外周白细胞增多,嗜酸性粒细胞比例升高,血清中抗曼氏裂头蚴IgG及IgM抗体阳性。
4.斯氏狸殖吸虫蚴病:发病前患者有进食未煮熟的淡水虾,蟹,鱼肉史,较常出现发热,皮疹,咳嗽,胸痛,吐血丝痰,少有皮下游走性肿块,胸部X线检查可发现肺部有片状或条索状病变,外周白细胞增多,嗜酸性粒细胞比例升高,血清中抗斯氏狸殖吸虫蚴IgG及IgM抗体阳性。
5.犬弓首线虫蚴病:发病前患者常有与狗密切接触史,较常出现发热,皮疹,胃纳减退,疲乏,右上腹隐痛等,少有皮下游走性肿块,发热多为37.5~39℃常呈间歇热型,超声诊断仪检查可发现肝内有片状或条索状实质性病变,数日后肝内病变的部位可发生移动,外周血白细胞增多,嗜酸性粒细胞比例明显升高,血清中抗犬弓首线虫蚴IgG及IgM抗体阳性。
并发症
治疗
预防的重点是不吃生的或未煮熟的淡水鱼、鳝、龟、蛙等肉类,以及鸡、猪肉类。加强屠宰场管理和对家畜、家养宠物粪便进行无害化处理,以免污染水;鼠类是传播该病的重要媒介,可结合爱国卫生运动开展灭鼠,以减少终宿主受感染。
西医治疗方法
(一)治疗
1.支持及对症治疗:严重病例,如脑颚口线虫病患者,当发生颅内压升高时,应及时应用20%甘露醇注射液快速静脉滴注,必要时加用呋塞米、肾上腺皮质激素,以降低颅内压、防止脑疝的发生。
2.病原治疗:到目前为止,尚无治疗本病的特效药。临床上应用阿苯达唑治疗有良好效果。成人剂量为400mg/次,2次/d,口服,疗程3周。于疗程的第2周,棘颚口线虫蚴受药物刺激而兴奋、挣扎,有时可钻出皮肤,但亦有加重病情的可能性。一般治疗一个疗程即可治愈。个别病例可能需用两个疗程。但由于该药剂量大、疗程长,治疗过程中有副作用出现,常见副作用有恶心、头晕和转氨酶升高等。
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。