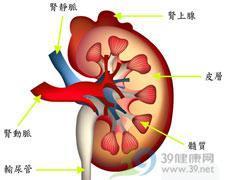
急进性肾炎
名称
疾病概述
急进性肾炎为急性快速进展性肾小球肾炎(acuterapidly progressive glomerulonephritisAPG)的简称。它起病急骤,可在数日数周或数月内肾功能急剧恶化,以少尿(无尿)性急性肾功能衰竭为多见。
病理病因
(一)原发性肾小球疾病
1.原发性弥漫性新月体肾炎
(1)Ⅰ型:IgG线性沉积(抗肾小球基底膜抗体介导)
(2)Ⅱ型:IgG颗粒样沉积(免疫复合物介导)
(3)Ⅲ型:少或无Ig的沉积(缺乏免疫反应)
(4)抗中性粒细胞浆抗体(ANCA)诱发(血管炎)
2.继发于其他原发性肾小球肾炎 膜增殖性肾小球肾炎(尤其Ⅱ型)膜性肾小球肾炎伴有附加抗基底膜型肾炎IgA肾炎(少见)
(二)伴发于感染性疾病 急性链球菌感染后肾小球肾炎急性或亚急性感染性心内膜炎内脏化脓性病灶引起的慢性败血症及肾小球肾炎
其他感染:分流性肾炎乙型肝炎病毒肾炎人类免疫缺乏病毒感染(?)
(三)伴多系统疾病 系统性红斑性痕疮肺出血-肾炎综合征过敏性紫癜弥散性血管炎如坏死性肉芽肿过敏性血管炎及其他类型混合性冷球蛋白血症类风湿性关节炎伴血管炎恶性肿瘤及复发性多软骨炎等
【发病机理】
(一)光学显微镜检查所见
传统看法是早期肾小囊内有大量壁层和脏层上皮细胞增殖(以壁层上皮细胞为主),增殖的上皮细胞在囊腔重叠成层,形成上皮细胞性新月体或呈环形包绕整个肾小囊壁层称环状体。有人认为在发病的几天内就可有新月体形成,增殖的上皮细胞之间可见纤维蛋白多核,巨噬细胞中性粒细胞和红细胞等这些病变,可相当广泛,甚至累及80%左右的肾小球,在时间较长的病例增殖的每层上皮细胞之间可见有新生的胶原纤维出现,以后逐渐形成纤维性新月体,现已公认新月体形成的数量和严重性与预后密切相关,至于新月体形成的原理尚不十分清楚,多认为是纤维蛋白通过有病变的肾小球毛细血管壁渗出到肾小囊腔内,刺激上皮细胞反应性增殖,但纤维蛋白能否引起如此显著,程度上皮细胞增殖尚属疑问,很可能还有其他未知的影响因素,巨噬细胞的作用已受到重视,巨噬细胞促进纤维蛋白原,在肾小球沉积巨噬细胞于球囊壁上增殖并转化为上皮样细胞,形成新月体新月体可自行消失。
在有新月体的肾小球毛细血管丛,可出现灶性坏死,继之毛细血管萎缩塌陷,并与新月体粘连使囊腔阻塞,最后整个肾小球可发生玻璃样变或纤维化,此外肾小球毛细血管丛也可见到增殖性改变。
本病理改变除肾小球突出病变外,间质内可有细胞浸润水肿和纤维化等,间质病变程度也影响预后。
(二)免疫荧光检查所见
主要可见免疫复合物,呈颗粒状沉积和抗基底膜抗体呈线状沉积,两型免疫荧光呈线状沉积者多为IgG阳性,其中约1/2~2/3病例可有C3沉积出现,其他免疫球蛋白甚少见,免疫复合物型突出的免疫荧光改变是在损害的肾小球毛细血管袢部位出现,C3IgG和纤维蛋白(原)70%以上病例新月体内有纤维蛋白(原)存在在新鲜的增殖,新月体中均易见到,而在时间较久,所谓旧的新月体中多缺如新月体中从未出现各种免疫球蛋白。
(三)电镜检查所见
可见新鲜新月体上皮细胞高度肿胀体积增至32μm,在早期增殖的球囊上,皮细胞间有纤维蛋白束(条)和纤维蛋白样物质,后者多见于非常新鲜的新月体,特别是抗基底膜病型引起时;电镜下尚可见肾小球毛细血管内皮细胞和系膜细胞增殖肿胀,及管腔变窄等,急性炎症性改变一些病例,在基底膜的内皮细胞侧有纤维蛋白,甚至少许电子致密物沉积肾小球,基底膜可有不规则增厚变薄断裂或钉状突起等,近系膜区基底膜可有明显增厚,免疫复合物沉积部位可在基底膜内皮细胞侧的基底,膜中上皮细胞侧基底膜也可出现驼峰样沉积.。
临床表现
 多数病例根据急性起病、病程迅速进展、少尿或无尿、肉眼血尿伴大量蛋白尿和进行性肾功能损害等典型临床表现,以及结合肾活检显示50%以上肾小球有新月体形成病理形态改变,一般不难作出诊断,但要注意不典型病例。
多数病例根据急性起病、病程迅速进展、少尿或无尿、肉眼血尿伴大量蛋白尿和进行性肾功能损害等典型临床表现,以及结合肾活检显示50%以上肾小球有新月体形成病理形态改变,一般不难作出诊断,但要注意不典型病例。
明确本病诊断后,尚应区别特发性抑或继发性,重视本病的基本病因诊断甚为重要,因为各种疾病引起急进性肾炎的预后不同,且治疗方法和效果也异,多数作者认为,急性链球菌感染后肾小球肾炎引起者预后较周身疾患引起者为好。此外,同样是周身疾患引起者,如能早期诊断,如紫癜性肾小球肾炎引起者预后可能较多动脉炎或肺出血-肾炎综合征为佳,但这几种疾患在诊断上常易混淆,应注意鉴别。
病理分型
I型:为抗肾小球基膜抗体型肾炎,表现为IgG和补体c,沿肾小球毛细血管壁呈线条样沉积;Ⅱ型:为免疫复合物型肾炎,表现为IgG和C3沿系膜及毛细血管壁呈颗粒样沉积,Ⅲ型:为肾小球无IgG沉积,或沉积在肾小球的IgG是一不规则稀疏的局灶性沉积,与前两者不同。本病预后差,病死率较高,5年存活率约25%.
检查化验
1.突出表现是血尿素氮及肌酐呈持续性增高,内生肝酐清除率明显降低,不同程度的代谢性酸中毒及高血钾,血钙一般正常,血磷也在正常范围,始终镜下血尿,尿FDP多高于正常。
4.血液免疫学检查:Ⅰ型患者可检出抗肾小球基膜抗体;Ⅱ型患者可有免疫复合物,冷球蛋白及类风湿因子阳性。血清总补体及C3在Ⅰ、Ⅱ型患者可降低;Ⅲ型患者上述检查均无特殊变化。
鉴别诊断
(一)与肾前性或肾后性急性肾功能衰竭鉴别此外,应注意肾前性因素加重急进性肾炎肾功能损害。
(二)与急性间质性肾炎或急性肾小管坏死鉴别 鉴别诊断有困难时,需做肾活检明确诊断。
(三)重型链球菌感染后肾小球肾炎 本病多数为可逆性,少尿和肾功能损害持续时间短,肾功能一般在病程4~8周后可望恢复,肾活检或动态病程观察可助两者鉴别。
(四)与溶血性尿毒症综合征、急进性高血压等鉴别 此外,军团病(legionnaire)引起者急性肾功能衰竭是可以治愈的,由于它常伴有肺部病变,有报道误诊为肺出血-肾炎综合征的病例。
并发症
治疗措施
1.使用大剂量肾上腺皮质激素及免疫抑制剂,以抑制炎症反应,减少抗体生成。用480~1000mg甲基强的松龙或500~1000mg琥珀氢化考的松静脉注射,连续4日,或间日注射4~6次;如无静脉注射剂,则服用大剂量强的松或地塞米松。我们采用琥珀氢化考的松100~200mg加于5%葡萄糖液20ml,静脉内注射,隔1~2小时重复一次,每日总量为500~1000mg,连续3天;以后改口服强的松40mg/d,早期病例伴有间质水肿和炎症细胞浸润者,短期大剂量使用激素效果可能较好。对新月体和间质已纤维化以及后期病例,采用透析疗法为宜。
2.应用抗凝剂低分子量肝素、尿激酶、华福林(warfarin)配合潘生丁等治疗。肝素治疗要早,持续用药时间要长,剂量适中,并严密观察出血倾向,每日50~75mg加在5%葡萄糖液250ml中静脉滴注较为安全;尿激酶用法为每日2次,每次2~4万单位,静脉注射,维持优球蛋白溶解时间在90~100分钟。只要无出血等禁忌证发生,应长期连续全使用肝素,并配合潘生丁静脉滴注或口服,两者可有协同作用。
3.透析疗法 由于本病病程为持续进展,预后甚差,非透析疗法无肯定疗效,出现终末期肾功能衰竭病例应采用腹膜透析或血液透析,后两者较长期使用激素或免疫抑制剂为安全;对年龄大、心血管功能差、有出血倾向者,以选用腹膜透析为宜;拟采用血浆置换者可先做血液透析。
4.血浆置换法 以降低血中抗体或免疫复合物浓度。每天置换掉血浆2~4L或每周3次,联合应用类固醇激素、细胞毒药物治疗RPGN,尤其肾小球内Ig线性沉积者近期效果显著。对非抗基底膜抗体介导的RPGN,血浆置换联合免疫抑制剂治疗也可获得疗效。这类病人可能存在着“顿挫型”的系统性坏死性血管炎。由于缺乏糖皮质激素冲击加免疫抑制、和血浆置换加醣皮质激素和免疫抑制剂疗效的对比性前瞻性研究,因此血浆置换的疗效还不能肯定。目前由于血浆置换技术已有改进,特制的血浆滤器,且加用吸附血浆中抗体的容器,大部分血浆又可回输入病人体内,可节省大量的新鲜血浆,又可降低丙型肝炎的发生率。
5.肾移植后RPGN病人有可能复发,但难以确定每一个病例究竟有多少复发的可能性。循环中存在抗基底膜抗体的患者,在开始血透治疗后观察3~6个月,然后再进行肾移植。在肾移植前,先行双肾切除术能否降低复发并无定论。
6.抗ICAM-1和VCAM-1及它们的反受体LFA-1、Mac-1和VLA-4能抑制抗GBM抗体引起鼠模型的蛋白尿和肾小球中白细胞的浸润。
疾病预防
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。
上一篇 齐多夫定
下一篇 老年人骨髓增生异常综合征