脑室出血
病因
原发性脑室出血发生率占脑出血的3.1%~8.6%[1],病死率46%[2]。通常本病由脑室壁血管畸形、高血压微动脉瘤、脉络丛血管瘤破裂所致,少见病因有:脑肿瘤、出血素质、静脉破裂、先天性脑积水等。另外,不明原因者,多认为隐匿性血管病变。
发病机理 PIVH与脑室壁血供特点密切相关。据对脑室近旁血供研究发现,来自脉络膜前、后动脉和豆纹动脉的室壁血管沿远心方向呈放射状向脑室旁1.5cm范围的白质和深部神经灰质核群供血,来自脑表面供应脑实质的血管呈向心性向深部供血,在脑室旁1.5cm处两组血管形成一分水岭区,这些血管均为终末小动脉,彼此互不吻合,侧支循环差,因此这一区域极易受到缺血的损害。另外,这些血管在室管膜下形成血管网后,其末梢呈扩张状,也易发生出血。
诊断
①发病急骤,迅速发生深度昏迷,少数神志清楚。②呕吐、呕血。③出现双侧病理反射。④ 四肢肌张力增高,早期出现周期性的自发性肌紧张,去大脑痉挛或去大脑强直发作,后期四肢变成弛缓状态。⑤双侧瞳孔缩小,眼球浮动,分离性斜视。⑥常有丘脑下部受损症状,表现体温升高,心率、脉搏先慢后快,面部充血出汗,血糖与白细胞增高。早期发生肺水肿与呼吸节律和频率的改变。⑦脑脊液压力高,呈血性。
常由脑干或小脑出血继发破入第四脑室,损害了延髓生命中枢,故常在数小时内死亡。在存活的短时间内可有以下表现:①发病初期意识障碍较轻,后迅速发展为深昏迷。②呕吐,呃逆,腱反射消失,有病理反射。③高烧,体温常达40℃以上。④无反射性或自发性多动,亦无摸索与指划动作。⑤前庭反射消失。⑥早期出现肺水肿和呼吸障碍。⑦心跳徐缓,节律不齐,血压下降。⑧脑脊液为血性。
鉴别
注意与脑干损伤及丘脑下部损伤相鉴别CT扫描可以明确病变情况。
脑干损伤是指中脑,脑桥和延髓的损伤,是一种严重的颅脑损伤,常分为两种:原发性脑干损伤,外界暴力直接作用下造成的脑干损伤;继发性脑干损伤继发于其他严重的脑损伤之后,因脑疝或脑水肿而引起脑干损伤。
丘脑下部损伤往往与严重脑挫裂伤、脑干损伤或颅内高压同时伴发,临床表现复杂,常相互参错,故较少单纯的典型病例。一般只要有某些代表丘脑下部损伤的征象,即可考虑伴有此部损伤。近年来通过CT 和MRI检查,明显提高了丘脑下部损伤的诊断水平。不过有时对三脑室附近的灶性出血,常因容积效应影响不易在CT图像上显示,故对于丘脑下部仍以MRI为佳,即使只有细小的散在斑点状出血也能够显示,于急性期在T2加权像上为低信号,在T1加权像则呈等信号。亚急性和慢性期T1加权像上出血灶为清晰的高信号,更利于识别。
治疗
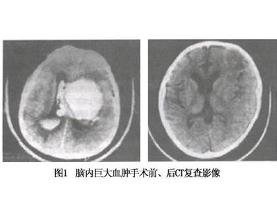 (1)对于清醒或轻度意识障碍,脑室内积血不多且无明显脑室扩大者,可以采取止血,减轻脑水肿、腰穿等保守治疗,若病人意识障碍加重或脑室明显扩大则应积极采取手术治疗。
(1)对于清醒或轻度意识障碍,脑室内积血不多且无明显脑室扩大者,可以采取止血,减轻脑水肿、腰穿等保守治疗,若病人意识障碍加重或脑室明显扩大则应积极采取手术治疗。
(2)脑室外引流,简单易行,安全有效,并发症少,无特殊禁忌证,手术易尽早进行,解决梗阻性脑积水。
(3)对于各脑室系统均铸型且侧脑室内积血多,形成占位性压迫时,宜行穿通手术将血肿清除,且在直视下止血,术后可以注入尿激酶,避免因不明确出血点而注入后导致再出血,造成不良后果。脑室出血恶化的主要原因是铸型血块梗阻了脑脊液通道,使脑室急剧膨胀,颅内压迅速升高导致一系列的不良后果,我们在尝试:若四脑室铸型而双侧侧脑室扩大,则考虑不单纯做脑室外引流,而是加以幕下开颅清除四脑室内的血肿,尽早解除脑室系统的梗阻,所以,明确诊断后选择适当的治疗方法对于挽救病人生命、降低致死及致残率是非常重要的。
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。