垂体功能紊乱
病因
1、垂体前叶功能亢进:①激素分泌性垂体腺瘤。目前对于垂体腺瘤是来自下丘脑激素分泌功能紊乱,抑或是垂体自发性肿瘤,尚无定论。②垂体增生。分泌下丘脑释放激素的异位肿瘤,可使垂体有弥漫性和(或)结节样增生,而分泌过多的垂体激素。常见的异位肿瘤有支气管腺瘤、肺癌、胸腺癌、胰岛细胞瘤等。
2、垂体前叶功能减退:主要由以下原因引起:① 垂体缺血性梗死。 ② 垂体及下丘脑肿瘤。直接压迫垂体或间接阻断垂体门脉血运引起垂体前叶功能减退,常见者有成人无功能垂体瘤和儿童颅咽管瘤。 ③ 垂体和下丘脑发育异常。 ④ 自身免疫病。 ⑤ 感染。极少影响垂体。病毒性脑炎可影响下丘脑促垂体激素的产生及向垂体的输送。垂体脓肿、结核及梅毒偶可直接破坏垂体。 ⑥ 肉芽肿浸润。非感染性肉芽肿可浸润下丘脑及垂体,如儿童的组织细胞增多症及成人的类癌,常同时有尿崩症及垂体前叶功能减退。 ⑦ 全身性疾病。白血病、淋巴瘤、黄色瘤、结节病、血色病等可浸润下丘脑和垂体。 ⑧ 垂体破坏。
诊断
垂体前叶细胞分泌功能的判断主要依据:①垂体激素分泌过多或过少的临床表现及其引起的水盐及物质代谢紊乱。②垂体靶腺(甲状腺、肾上腺皮质、性腺)激素血水平的测定及动态功能试验。③垂体前叶激素血水平的测定及动态功能试验。④影像学(X射线、CT、磁共振)定位检查⑤静脉导管取血测激素水平的定位检查。如静脉导管插至下岩静脉取血测ACTH水平,协助确定ACTH微腺瘤位于左侧或右侧。
鉴别
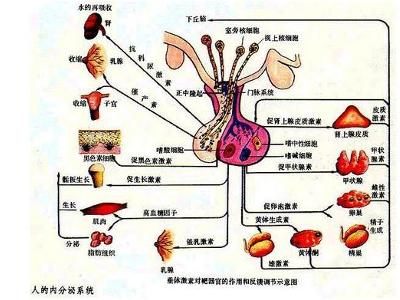 1、垂体本身破坏或受压症候群:垂体促激素分泌减少,引起相应靶腺功能减退及萎缩。生长激素(CH)分泌减少时,儿童表现为生长发育障碍、身材矮小,成人有蛋白质合成降低、肌肉萎缩、皮下脂肪丰富、空腹血糖偏低等。促性腺素(GnH)分泌减少时,儿童有性发育延迟或缺如,成年患者性腺萎缩,女性有月经稀少或闭经,性欲减退或消失,男性有第二性征消失、阳萎、精子生成减退而致不育。促甲状腺素 (TSH)分泌减少时有畏寒、淡漠、嗜睡、智力减退、动作缓慢、毛发干燥脱落、面色苍白、少汗、粘液水肿、心动过缓、便秘等甲状腺功能低减的表现。促肾上腺皮质激素(ACTH)分泌减少者有疲乏、无力、头昏、纳减、恶心、消瘦、肤色浅淡、血压偏低、位置性低血压、应激能力差等肾上腺皮质功能减退的表现。催乳素 (PRL)分泌减少者产后无乳汁分泌或分泌量减少。一般认为垂体前叶组织破坏60%以上才出现症状,75%以上症状较明显,95%以上症状严重。根据垂体受累程度可分为全垂体前叶功能低下和部分性垂体前叶功能低下(仅选择性地损伤1~2个垂体激素),一般GH及GnH常先受累,TSH及ACTH后受累。垂体功能减退时机体对外界变化的适应能力下降,遇有过劳、受寒、饥饿、吐泻、感染、手术或服用安眠药等应激情况,由于垂体激素储备差可诱发垂体前叶功能减退危象,表现为:①低血糖昏迷。多于空腹或禁食后发生,可呈癫痫样发作,甚至昏迷。②休克、低血钠脱水。③高热昏迷或寒冷时低体温昏迷。④对镇静药物敏感。一般常用剂量即可引起长时间昏睡或昏迷。垂体前叶功能减退危象时死亡率高,属内分泌急诊,应积极抢救。
1、垂体本身破坏或受压症候群:垂体促激素分泌减少,引起相应靶腺功能减退及萎缩。生长激素(CH)分泌减少时,儿童表现为生长发育障碍、身材矮小,成人有蛋白质合成降低、肌肉萎缩、皮下脂肪丰富、空腹血糖偏低等。促性腺素(GnH)分泌减少时,儿童有性发育延迟或缺如,成年患者性腺萎缩,女性有月经稀少或闭经,性欲减退或消失,男性有第二性征消失、阳萎、精子生成减退而致不育。促甲状腺素 (TSH)分泌减少时有畏寒、淡漠、嗜睡、智力减退、动作缓慢、毛发干燥脱落、面色苍白、少汗、粘液水肿、心动过缓、便秘等甲状腺功能低减的表现。促肾上腺皮质激素(ACTH)分泌减少者有疲乏、无力、头昏、纳减、恶心、消瘦、肤色浅淡、血压偏低、位置性低血压、应激能力差等肾上腺皮质功能减退的表现。催乳素 (PRL)分泌减少者产后无乳汁分泌或分泌量减少。一般认为垂体前叶组织破坏60%以上才出现症状,75%以上症状较明显,95%以上症状严重。根据垂体受累程度可分为全垂体前叶功能低下和部分性垂体前叶功能低下(仅选择性地损伤1~2个垂体激素),一般GH及GnH常先受累,TSH及ACTH后受累。垂体功能减退时机体对外界变化的适应能力下降,遇有过劳、受寒、饥饿、吐泻、感染、手术或服用安眠药等应激情况,由于垂体激素储备差可诱发垂体前叶功能减退危象,表现为:①低血糖昏迷。多于空腹或禁食后发生,可呈癫痫样发作,甚至昏迷。②休克、低血钠脱水。③高热昏迷或寒冷时低体温昏迷。④对镇静药物敏感。一般常用剂量即可引起长时间昏睡或昏迷。垂体前叶功能减退危象时死亡率高,属内分泌急诊,应积极抢救。
2、垂体前叶功能亢进症候群 GH分泌过多成人表现为肢端肥大症,儿童表现为巨人症;PRL分泌过多男性表现为性功能减退及不育,女性表现为闭经溢乳症候群。ACTH分泌过多临床表现为库兴氏综合征及纳尔逊氏综合征。TSH分泌过多临床表现为甲状腺功能亢进。GnH分泌过多时儿童有性早熟,在成人多为FSH分泌增多,LH分泌正常或减少,女性有多发卵巢囊肿,男性有垂体无功能大腺瘤及男性性功能低减。
3、垂体周围组织受压症候群:可出现以下症状:①头痛 ②视力减退、视野缺损、视神经萎缩。是病变扩至鞍外压迫视神经及视交叉所致。 ③下丘脑症群。病变向上扩展影响下丘脑功能,患者有嗜睡、不规则顽固性发热、多食或厌食、肥胖或消瘦、尿崩症、性功能失常等。 ④海绵窦综合征。病变向外侧发展压迫和侵入海绵窦累及第、、对颅神经,发生病变侧眼球运动障碍和突眼等症。病变影响第神经时,可有三叉神经痛或面部麻木等症状。 ⑤脑脊液鼻漏。病变侵蚀鞍底引起。
预防
应争取作病因治疗。
垂体前叶功能亢进 治疗的目的是:①抑制或去除垂体合成和(或)分泌过量的垂体激素,从而改善过多垂体激素引起的全身脏器功能紊乱及代谢失常,防止或减缓并发症的发生。②去除垂体瘤或增生组织,减轻其对垂体和(或)鞍区组织的压迫和侵蚀。治疗方法有:①垂体腺瘤或增生组织切除术,一般采用经蝶途径显微外科垂体瘤切除术,鞍上扩展明显者可用经额途径手术。②垂体放射治疗,多用外放射治疗(深部X射线及Co射线现已少用,多用加速粒子或质子线辐射治疗),垂体内植入放射性核素如Au或Yb,因植入不易,且难控制剂量,现已少用。③神经内分泌药物治疗,改变下丘脑或垂体激素结构,制成其激动剂或拮抗剂,可用基因工程或合成多肽下丘脑垂体激素,用以抑制垂体合成和(或)释放激素,如溴隐亭治疗高PRL血症,赛庚啶治疗ACTH瘤及纳尔逊氏综合征,长效GnH释放激素激动剂治疗中枢性性早熟。
垂体前叶功能减退 须长期补充替代生理剂量的下丘脑、垂体或靶腺激素。若同时有甲状腺及肾上腺皮质功能减退,应首先或至少与甲状腺激素同时使用肾上腺皮质激素,以避免基础代谢率升高促使肾上腺皮质功能更加衰竭。遇有应激情况,应适当增加剂量,此外尚应给对症支持疗法,尤其是迅速纠正各种代谢紊乱。理想的替代治疗是移植内分泌腺体、组织或细胞,这尚待进一步研究。
"hasImageCarousel":null附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。

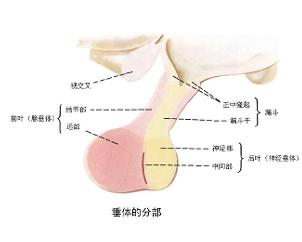 垂体是人体最重要的
垂体是人体最重要的