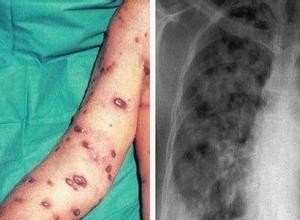
皮肤受累
原因
系统性硬化症是一种原因不明的弥漫性结缔组织病,研究显示与以下因素有关:
(1)遗传因素
①家族史:调查显示在系统性硬化症患者的亲属中患有该病(或者另外一种结缔组织病如系统性红斑狼疮、干燥综合征、多发性肌炎)的比例要高于普通人群,故家族遗传倾向与本病发病有关。
②HLA相关性:有研究提示HLA-Ⅱ类基因与本病具有相关性,其中包括HLA-DR1,HLA-DR2,HLA-DR3,HLA-DR5,HLA-DR8,HLA-DR52,其中以HLA-DR1的相关性尤为明显。
(2)性别本病女性患者多于男性,尤其是育龄妇女发病率高,故雌激素对本病发病可能具有一定的作用。
(3)环境因素目前已经明确一些化学物质可以引起硬皮病样的改变,如硅、聚氯乙烯、有机溶剂、博莱霉素、环氧树脂、L色氨酸、喷他佐辛等,在长期接触这些物质的人群中本病患病率较高。
(4)免疫功能异常本病患者存在较为广泛的免疫功能异常:本病常与系统性红斑狼疮、干燥综合征、多发性肌炎等自身免疫性疾病并存或者先后发生;病程中有时可出现其他自身免疫性疾病,如自身免疫性溶血性贫血、桥本氏甲状腺炎等;实验室检查如淋巴细胞功能、病变组织病理活检、血清抗体、细胞因子等均可提示存在免疫功能异常。
(5)感染因素近年来有研究表明,某些病毒的自身组分与系统性硬化症的特征性自身抗体所针对的靶抗原具有同源性,提示病毒抗原与患者自身抗原交叉引起的免疫反应可能促使疾病发生。
检查
一、临床表现
1、早期症状:系统性硬化最多见的初期表现是雷诺现象和隐袭性肢端和面部肿胀,并有手指皮肤逐渐增厚。约70%的病例首发症状为雷诺现象,雷诺现象可先于硬皮病的其他症状(手指肿胀、关节炎、内脏受累)1~2年或与其他症状同时发生。多关节病同样也是突出的早期症状。胃肠道功能紊乱(胃烧灼感和吞咽困难)或呼吸系统症状等,偶尔也是本病的首发表现。患者起病前可有不规则发热、胃纳减退、体重下降等。
2、皮肤:几乎所有病例皮肤硬化都从手开始,手指、手背发亮、紧绷,手指褶皱消失,汗毛稀疏,继而面部、颈部受累。病人胸上部和肩部有紧绷的感觉,颈前可出现横向厚条纹,仰头时,病人会感到颈部皮肤紧绷,其它疾病很少有这种现象。面部皮肤受累可表现为面具样面容。口周出现放射性沟纹,口唇变薄,鼻端变尖。受累皮肤可有色素沉着或色素脱失。皮肤病变可局限在手指(趾)和面部,或向心性扩展,累及上臂、肩、前胸、背、腹和腿。有的可在几个月内累及全身皮肤,有的在数年内逐渐进展,有些呈间歇性进展,通常皮肤受累范围和严重程度在三年内达高峰。临床上皮肤病变可分为水肿期、硬化期和萎缩期。水肿期皮肤呈非可凹性肿胀,触之有坚韧的感觉;硬化期皮肤呈腊样光泽,紧贴于皮下组织,不易捏起;萎缩期浅表真皮变薄变脆,表皮松弛。
3、骨和关节:多关节痛和肌肉疼痛常为早期症状,也可出现明显的关节炎。约29%可有侵蚀性关节病。由于皮肤增厚且与其下关节紧贴,致使关节挛缩和功能受限。由于腱鞘纤维化,当受累关节主动或被动运动时,特别在腕、踝、膝处,可觉察到皮革样摩擦感。长期慢性指(趾)缺血,可发生指端骨溶解。X线表现关节间隙狭窄和关节面骨硬化。由于肠道吸收不良、废用及血流灌注减少,常有骨质疏松。
4、消化系统:消化道受累为硬皮病的常见表现,仅次于皮肤受累和雷诺现象。消化道的任何部位均可受累,其中食道受累最为常见(90%),肛门、直肠次之(50%~70%),小肠和结肠较少(40%和10%~50%)。(1)口腔:张口受限,舌系带变短,牙周间隙增宽,齿龈退缩,牙齿脱落,牙槽突骨萎缩。(
2)食道:食道下部扩约肌功能受损可导致胸骨后灼热感,反酸。长期可引起糜烂性食管炎、出血、下食道狭窄等并发症。下2/3食管蠕动减弱可引起吞咽困难、吞咽痛。组织病理示食管平滑肌萎缩,粘膜下层和固有层纤维化,粘膜呈不同程度变薄和糜烂。食管的营养血管呈纤维化改变。1/3硬皮病患者食管可发生Barrett化生,这些病人发生狭窄和腺癌等并发症的危险性增高。食管功能可用食管测压、卧位稀钡钡餐造影、食管镜等方法检查。
(3)小肠:常可引起轻度腹痛、腹泻、体重下降和营养不良。营养不良是由于肠蠕动缓慢,微生物在肠液中过度增长所致,应用四环素等广谱抗生素常能奏效。偶可出现假性肠梗阻,表现为腹痛、腹胀和呕吐。与食管受累相似,纤维化和肌肉萎缩是产生这些症状的主要原因。肠壁粘膜肌层变性,空气进入肠壁粘膜下面之后,可发生肠壁囊样积气征。
(4)大肠:钡灌肠可发现10%~50%的病人有大肠受累,但临床症状往往较轻。累及后可发生便秘,下腹胀满,偶有腹泻。由于肠壁肌肉萎缩,在横结肠、降结肠可有较大开口的特征性肠炎(憩室),如肛门括约肌受累,可出现直肠脱垂和大便失禁。
5、肺部:在硬皮病中肺脏受累普遍存在。病初最常见的症状为运动时气短,活动耐受量减低;后期出现干咳。随病程增长,肺部受累机会增多,且一旦累及,呈进行性发展,对治疗反应不佳。肺间质纤维化和肺动脉血管病变常同时存在,但往往是其中一个病理过程占主导地位。在弥漫性硬皮病伴抗Scl~70阳性的患者中,肺间质纤维化常常较重;在CREST综合征中,肺动脉高压常较为明显。肺间质纤维化常以嗜酸性肺泡炎为先导。在肺泡炎期,高分辨CT可显示肺部呈毛玻璃样改变,支气管肺泡灌洗可发现灌洗液中细胞增多。X线胸片示肺间质纹理增粗,严重时呈网状结节样改变,在基底部最为显著。肺功能检查示限制性通气障碍,肺活量减低,肺顺应性降低,气体弥散量减低。体检可闻及细小爆裂音,特别是在肺底部。闭塞、纤维化及炎性改变是肺部受累的原因。肺动脉高压常为棘手问题,它是由于肺间质与支气管周围长期纤维化或肺间小动脉内膜增生的结果。肺动脉高压常缓慢进展,除非到后期严重的不可逆病变出现,一般临床不易察觉。无创性的超声心动检查可发现早期肺动脉高压。尸解显示约29~47%患者有中小肺动脉内膜增生和中膜粘液瘤样变化。心导管检查发现33%患者有肺动脉高压。
6、心脏:病理检查80%病人有片状心肌纤维化。临床表现为气短、胸闷、心悸、水肿。临床检查可有室性奔马律,窦性心动过速,充血性心力衰竭,偶可闻及心包摩擦音。超声心动图显示约半数病例有心包肥厚或积液,但临床心肌炎和心包填塞不多见。
7、肾脏:硬皮病的肾病变以叶间动脉、弓形动脉及小动脉为最著,其中最主要的是小叶间动脉。血管内膜有成纤维细胞增殖,粘液样变,酸性粘多糖沉积及水肿。血管平滑肌细胞发生透明变性。血管外膜及周围间质均有纤维化。肾小球基膜不规则增厚及劈裂。硬皮病肾病变临床表现不一,部分病人有多年皮肤及其它内脏受累而无肾损害的临床现象;有些在病程中出现肾危象,即突然发生严重高血压,急进性肾功能衰竭,如不及时处理,常于数周内死于心力衰竭及尿毒症。虽然肾危象初期可无症状,但大部分病人感疲乏加重,出现气促、严重头痛、视力模糊、抽搐、神志不清等症状。实验室检查发现肌酐正常或增高、蛋白尿和/或镜下血尿,可有微血管溶血性贫血和血小板减少。肾危象的预测因素有下列几点:①系统性硬皮病;②病程小于4年;③疾病进展快;④抗RNA多聚酶III抗体阳性;⑤服用大量激素或小剂量环孢霉素;⑥血清肾素水平突然升高。
二、实验室检查
(1)一般化验无特殊异常。血沉可正常或轻度增快。贫血可由消化道溃疡、吸收不良、肾脏受累所致,一般情况下少见。可有轻度血清白蛋白降低,球蛋白增高。
(2)免疫学检测示血清ANA阳性率达90%以上,核型为斑点型和核仁型。以HEP-2细胞作底片,在CREST综合征患者中,约50~90%抗着丝点抗体阳性,在弥漫性硬皮病中仅10%病例阳性。抗着丝点抗体阳性患者往往倾向于有皮肤毛细血管扩张和皮下钙质沉积,比该抗体阴性者的限制性肺部疾患少,且它的滴度不随时间和病程而变化,有助于硬皮病的诊断和分类。约20~40%系统性硬化症患者,血清抗Scl~70抗体阳性。约30%病例RF阳性,约50%病例有低滴度的冷球蛋白血症。
(3)病理及甲褶检查:硬变皮肤活检见网状真皮致密胶原纤维增多,表皮变薄,表皮突消失,皮肤附属器萎缩。真皮和皮下组织内(也可在广泛纤维化部位)可见T淋巴细胞大量聚集。甲褶毛细血管显微镜检查显示毛细血管袢扩张与正常血管消失。
三、诊断标准
1980年美国风湿病学会(ARA)提出的系统性硬化(硬皮病)分类标准,在保证临床研究病例的一致性方面起到了很重要的作用,目前以此分类标准作为诊断标准。但应注意到,不是所有系统性硬化都满足这个标准,另一方面,其它疾病也可有近端皮肤硬化,该标准不包括嗜酸性筋膜炎及各种类型的假性硬皮病。ARA系统性硬化(硬皮病)分类标准如下:
A.主要条件:
近端皮肤硬化:手指及掌指(跖趾)关节近端皮肤增厚、紧绷、肿胀。这种改变可累及整个肢体、面部、颈部和躯干(胸、腹部)。
B.次要条件:
(1)指硬化:上述皮肤改变仅限手指。
(2)指尖凹陷性疤痕,或指垫消失:由于缺血导致指尖凹陷性疤痕,或指垫消失。
(3)双肺基底部纤维化:在立位胸片上,可见条状或结节状致密影,以双肺底为著,也可呈弥漫斑点或蜂窝状肺。要除外原发性肺病所引起的这种改变。
判定:具有主要条件或两个以上次要条件者,可诊为系统性硬化。此外雷诺现象,多发性关节炎或关节痛,食道蠕动异常,皮肤活检示胶原纤维肿胀和纤维化,血清有ANA、抗Scl~70抗体和抗着丝点抗体均有助于诊断。
鉴别诊断
(1)成人硬肿病:皮损多从头颈开始向肩背部发展,真皮深层肿胀和僵硬。局部无色素沉着,亦无萎缩及毛发脱落表现,有自愈倾向。
(2)混合结缔组织病:患者具有系统性红斑狼疮、硬皮病、皮肌炎或多发性肌炎等病的混合表现,包括雷诺氏现象,面、手非凹陷性浮肿,手指呈腊肠状肿胀,发热,非破坏性多关节炎,肌无力或肌痛等症状。浸出性核抗原(ENA)和RNP的抗体均可呈高滴度阳性反应。
(3)系统性红斑狼疮:同样可出现雷诺氏现象和皮肤损害,且系统性红斑狼疮表现复杂而多变,早期表现多不典型,误诊率极高,二者需要鉴别。系统性红斑狼疮皮肤改变为盘状红斑或蝶形红斑,其它皮肤损害复杂多变,与系统性硬化鉴别除从皮肤病变特点进行鉴别外,还可通过化验检查如抗核抗体谱和活检鉴别。系统性红斑狼疮可见ANA、抗ds-DNA抗体、抗Sm抗体、抗u1RNP抗体等阳性,而系统性硬化中少见。对于重叠综合征及早期不典型患者需提高警惕。
一、临床表现
1、早期症状:系统性硬化最多见的初期表现是雷诺现象和隐袭性肢端和面部肿胀,并有手指皮肤逐渐增厚。约70%的病例首发症状为雷诺现象,雷诺现象可先于硬皮病的其他症状(手指肿胀、关节炎、内脏受累)1~2年或与其他症状同时发生。多关节病同样也是突出的早期症状。胃肠道功能紊乱(胃烧灼感和吞咽困难)或呼吸系统症状等,偶尔也是本病的首发表现。患者起病前可有不规则发热、胃纳减退、体重下降等。
2、皮肤:几乎所有病例皮肤硬化都从手开始,手指、手背发亮、紧绷,手指褶皱消失,汗毛稀疏,继而面部、颈部受累。病人胸上部和肩部有紧绷的感觉,颈前可出现横向厚条纹,仰头时,病人会感到颈部皮肤紧绷,其它疾病很少有这种现象。面部皮肤受累可表现为面具样面容。口周出现放射性沟纹,口唇变薄,鼻端变尖。受累皮肤可有色素沉着或色素脱失。皮肤病变可局限在手指(趾)和面部,或向心性扩展,累及上臂、肩、前胸、背、腹和腿。有的可在几个月内累及全身皮肤,有的在数年内逐渐进展,有些呈间歇性进展,通常皮肤受累范围和严重程度在三年内达高峰。临床上皮肤病变可分为水肿期、硬化期和萎缩期。水肿期皮肤呈非可凹性肿胀,触之有坚韧的感觉;硬化期皮肤呈腊样光泽,紧贴于皮下组织,不易捏起;萎缩期浅表真皮变薄变脆,表皮松弛。
3、骨和关节:多关节痛和肌肉疼痛常为早期症状,也可出现明显的关节炎。约29%可有侵蚀性关节病。由于皮肤增厚且与其下关节紧贴,致使关节挛缩和功能受限。由于腱鞘纤维化,当受累关节主动或被动运动时,特别在腕、踝、膝处,可觉察到皮革样摩擦感。长期慢性指(趾)缺血,可发生指端骨溶解。X线表现关节间隙狭窄和关节面骨硬化。由于肠道吸收不良、废用及血流灌注减少,常有骨质疏松。
4、消化系统:消化道受累为硬皮病的常见表现,仅次于皮肤受累和雷诺现象。消化道的任何部位均可受累,其中食道受累最为常见(90%),肛门、直肠次之(50%~70%),小肠和结肠较少(40%和10%~50%)。
(1)口腔:张口受限,舌系带变短,牙周间隙增宽,齿龈退缩,牙齿脱落,牙槽突骨萎缩。
(2)食道:食道下部扩约肌功能受损可导致胸骨后灼热感,反酸。长期可引起糜烂性食管炎、出血、下食道狭窄等并发症。下2/3食管蠕动减弱可引起吞咽困难、吞咽痛。组织病理示食管平滑肌萎缩,粘膜下层和固有层纤维化,粘膜呈不同程度变薄和糜烂。食管的营养血管呈纤维化改变。1/3硬皮病患者食管可发生Barrett化生,这些病人发生狭窄和腺癌等并发症的危险性增高。食管功能可用食管测压、卧位稀钡钡餐造影、食管镜等方法检查。
(3)小肠:常可引起轻度腹痛、腹泻、体重下降和营养不良。营养不良是由于肠蠕动缓慢,微生物在肠液中过度增长所致,应用四环素等广谱抗生素常能奏效。偶可出现假性肠梗阻,表现为腹痛、腹胀和呕吐。与食管受累相似,纤维化和肌肉萎缩是产生这些症状的主要原因。肠壁粘膜肌层变性,空气进入肠壁粘膜下面之后,可发生肠壁囊样积气征。
(4)大肠:钡灌肠可发现10%~50%的病人有大肠受累,但临床症状往往较轻。累及后可发生便秘,下腹胀满,偶有腹泻。由于肠壁肌肉萎缩,在横结肠、降结肠可有较大开口的特征性肠炎(憩室),如肛门括约肌受累,可出现直肠脱垂和大便失禁。
5、肺部:在硬皮病中肺脏受累普遍存在。病初最常见的症状为运动时气短,活动耐受量减低;后期出现干咳。随病程增长,肺部受累机会增多,且一旦累及,呈进行性发展,对治疗反应不佳。肺间质纤维化和肺动脉血管病变常同时存在,但往往是其中一个病理过程占主导地位。在弥漫性硬皮病伴抗Scl~70阳性的患者中,肺间质纤维化常常较重;在CREST综合征中,肺动脉高压常较为明显。肺间质纤维化常以嗜酸性肺泡炎为先导。在肺泡炎期,高分辨CT可显示肺部呈毛玻璃样改变,支气管肺泡灌洗可发现灌洗液中细胞增多。X线胸片示肺间质纹理增粗,严重时呈网状结节样改变,在基底部最为显著。肺功能检查示限制性通气障碍,肺活量减低,肺顺应性降低,气体弥散量减低。体检可闻及细小爆裂音,特别是在肺底部。闭塞、纤维化及炎性改变是肺部受累的原因。肺动脉高压常为棘手问题,它是由于肺间质与支气管周围长期纤维化或肺间小动脉内膜增生的结果。肺动脉高压常缓慢进展,除非到后期严重的不可逆病变出现,一般临床不易察觉。无创性的超声心动检查可发现早期肺动脉高压。尸解显示约29~47%患者有中小肺动脉内膜增生和中膜粘液瘤样变化。心导管检查发现33%患者有肺动脉高压。
6、心脏:病理检查80%病人有片状心肌纤维化。临床表现为气短、胸闷、心悸、水肿。临床检查可有室性奔马律,窦性心动过速,充血性心力衰竭,偶可闻及心包摩擦音。超声心动图显示约半数病例有心包肥厚或积液,但临床心肌炎和心包填塞不多见。
7、肾脏:硬皮病的肾病变以叶间动脉、弓形动脉及小动脉为最著,其中最主要的是小叶间动脉。血管内膜有成纤维细胞增殖,粘液样变,酸性粘多糖沉积及水肿。血管平滑肌细胞发生透明变性。血管外膜及周围间质均有纤维化。肾小球基膜不规则增厚及劈裂。硬皮病肾病变临床表现不一,部分病人有多年皮肤及其它内脏受累而无肾损害的临床现象;有些在病程中出现肾危象,即突然发生严重高血压,急进性肾功能衰竭,如不及时处理,常于数周内死于心力衰竭及尿毒症。虽然肾危象初期可无症状,但大部分病人感疲乏加重,出现气促、严重头痛、视力模糊、抽搐、神志不清等症状。实验室检查发现肌酐正常或增高、蛋白尿和/或镜下血尿,可有微血管溶血性贫血和血小板减少。肾危象的预测因素有下列几点:
①系统性硬皮病;
②病程小于4年;
③疾病进展快;
④抗RNA多聚酶III抗体阳性;
二、实验室检查
(1)一般化验无特殊异常。血沉可正常或轻度增快。贫血可由消化道溃疡、吸收不良、肾脏受累所致,一般情况下少见。可有轻度血清白蛋白降低,球蛋白增高。
(2)免疫学检测示血清ANA阳性率达90%以上,核型为斑点型和核仁型。以HEP-2细胞作底片,在CREST综合征患者中,约50~90%抗着丝点抗体阳性,在弥漫性硬皮病中仅10%病例阳性。抗着丝点抗体阳性患者往往倾向于有皮肤毛细血管扩张和皮下钙质沉积,比该抗体阴性者的限制性肺部疾患少,且它的滴度不随时间和病程而变化,有助于硬皮病的诊断和分类。约20~40%系统性硬化症患者,血清抗Scl~70抗体阳性。约30%病例RF阳性,约50%病例有低滴度的冷球蛋白血症。
(3)病理及甲褶检查:硬变皮肤活检见网状真皮致密胶原纤维增多,表皮变薄,表皮突消失,皮肤附属器萎缩。真皮和皮下组织内(也可在广泛纤维化部位)可见T淋巴细胞大量聚集。甲褶毛细血管显微镜检查显示毛细血管袢扩张与正常血管消失。
三、诊断标准
1980年美国风湿病学会(ARA)提出的系统性硬化(硬皮病)分类标准,在保证临床研究病例的一致性方面起到了很重要的作用,目前以此分类标准作为诊断标准。但应注意到,不是所有系统性硬化都满足这个标准,另一方面,其它疾病也可有近端皮肤硬化,该标准不包括嗜酸性筋膜炎及各种类型的假性硬皮病。ARA系统性硬化(硬皮病)分类标准如下:
A.主要条件:
近端皮肤硬化:手指及掌指(跖趾)关节近端皮肤增厚、紧绷、肿胀。这种改变可累及整个肢体、面部、颈部和躯干(胸、腹部)。
B.次要条件:
(1)指硬化:上述皮肤改变仅限手指。
(2)指尖凹陷性疤痕,或指垫消失:由于缺血导致指尖凹陷性疤痕,或指垫消失。
(3)双肺基底部纤维化:在立位胸片上,可见条状或结节状致密影,以双肺底为著,也可呈弥漫斑点或蜂窝状肺。要除外原发性肺病所引起的这种改变。
判定:具有主要条件或两个以上次要条件者,可诊为系统性硬化。此外雷诺现象,多发性关节炎或关节痛,食道蠕动异常,皮肤活检示胶原纤维肿胀和纤维化,血清有ANA、抗Scl~70抗体和抗着丝点抗体均有助于诊断。
缓解方法
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。