特发性含铁血黄素沉着症
病因
未明。推测与几方面有关,肺上皮细胞发育异常,存在肺间质毛细血管的机械性不稳定而反复出血;免疫功能障碍,如1/8患者有肺内嗜酸细胞浸润,及肥大细胞,浆细胞增多,部分病人有冷凝集试验阳性。有些病人可并发类风湿,多关节炎、 心肌炎 ,及出现Goodpasture综合征。
其它提到的原因为动物蛋白摄入,吸入有毒物质等(如有机农药)。
肺重量增加,切面可见弥漫性棕色色素沉着,镜检可有肺泡上皮坏死,增生,局部毛细血管扩张,肺泡和间质内有吞噬含铁血黄素的巨噬细胞,后期可有弥漫性间质纤维化。电镜提示有广泛毛细血管内皮细胞肿胀,内膜有蛋白沉积。肺组织洗涤、干燥后,组织内含铁量仍高于正常肺5~200倍。且与病情成正比。
临床表现
1、初次发作:起病多突然,典型表现为发热、咳嗽、咯血及贫血。咳嗽一般严重,少数有呼吸困难、发绀。黏液痰多见,内有粉红色血液,严重时可出现大量咯血。与此同时患儿出现贫血、乏力。查体肺部多无特异表现,可有呼吸音减弱或少量干罗音及细湿罗音。
2、反复发作期:初次发作后患儿间断反复发作,可长达数年。发作时有上述表现。间歇期也有咳嗽,痰中可见棕色小颗粒,颗粒多时整个呈棕色。贫血时轻时重。大部分患儿未留意痰中带血,小婴幼儿痰液多咽下,家长多以贫血咳嗽为主诉带患儿就诊,误诊率高。
3、后遗症期:多年反复发作造成肺纤维化,影响呼吸功能,乏氧紫绀常见,并可导致肺原性心脏病。查体还可见肝脾肿大、杵状指趾。部分病人肺出血停止,但大多数病人仍有间断发作。
本病以儿童多见,主要以1~7岁为见,15%超过15岁,成年人男女之比为2∶1,无明显家族性。症状取决于肺内出血程度。轻度持续慢性出血可有干咳、乏力、皮肤苍白、体重减轻乃至杵状指。在急性出血期间可出现痰中带血、咯血、低热,胸痛等。在后期可有呼吸困难,乃至心功能不全的表现。在急性期及继发感染时可有明显的湿罗音闻及。大便隐血阳性。
X线表现为两肺中、下野多个边缘不清的融合性斑点状阴影,肺出血停止后,阴影于数周内吸收好转。持续性中等出血者,肺内病变可呈粟粒状。
病例简介
例1,男,6岁,因反复贫血伴咳嗽,曾5次住院,疑为IPH,但多次查痰均未找到含铁血黄素巨噬细胞,故诊断为营养性贫血、气管炎,对症治疗后好转出院。第6次因病情加重、咳嗽、重度呼吸困难、双肺可闻及湿口罗音,以呼吸窘迫入院。
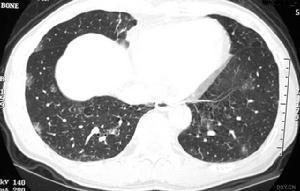
查体:T 38.5℃,R 92次/min,重度贫血面容,口唇发绀,鼻?,出现三凹征。双肺中下野呼吸音减弱,叩诊呈浊音,心界扩大,心率180次/min,心音低钝、律齐。胸部CT:双肺透光度减低,肺实质呈“磨玻璃样”改变,两肺内可见粟粒状小结节密度影,肺纹理增多、增粗、模糊。血常规:RBC 2.09×1012/L,Hb 47g/L,MCV 80.9fl,MCH 22.5pg,MCHC 267g/L。痰液内见大量炎性细胞、支气管上皮细胞及大量的吞噬细胞,其吞噬细胞桨内可见被吞噬的含铁血黄素颗粒,明确诊断为IPH。经强心、纠正低氧血症及酸中毒等综合治疗以及有效的护理,症状明显缓解,患儿好转出院,仍用小量激素维持,后经电话随访,未见复发。
例2,女,1岁,患儿两个月前因面色苍白、发热、咳嗽、痰中带血,曾先后2次住院,诊断心衰合并贫血,经抗生素、输血等治疗后,热退、血止好转出院。后一直面色苍白,本次以上述同样症状呈发作性加重3d,并伴气急、呕吐及呼吸困难,痰中带血丝和呕吐而急诊入我站。
查体:T 38.5℃,R 84次/min,发育正常,营养欠佳,表情淡漠,呈重度贫血面容,口唇发绀,面色苍白,四肢厥冷,双肺纹理增粗,可闻及杂音,肝肋缘及剑突下各3cm,脾可触及。RBC 1.44×1012/L,Hb 36g/L,血清铁9μmol/L,疑为肺含铁血黄素沉着症。后于半日内2次留痰,查到含铁血黄素巨噬细胞,确诊为IPH,经输血、抗菌、抗心衰和激素的应用及精心护理,病情好转出院,电话随访至今未见复发。
护理要点
1、床位安置及病室管理:将患儿安置于非感染病房,避免与肺炎和腹泻等传染病患儿同室,以防交叉感染。室内阳光要充足,空气要新鲜,窒温保持在18℃~22℃,相对湿度为50%~60%,严格执行病室隔离消毒制度,做到紫外线照射消毒1次/d,开窗通风2次/d,通风时避免空气对流,防止受寒,严格控制探视,防止各种感染。
2、诊断要点及鉴别诊断:首先,认真观察临床表现,积极提供诊断依据,以助明确诊断;然后,掌握鉴别诊断:
①IPH与急性粟粒型肺结核相似,但急性粟粒肺结核为全肺野分布均匀、密度大小一致的粟粒状影,带有明显结核中毒症状,可做查痰及其它检查。
②肺出血静止期、慢性迁延后遗证期与风湿性二尖瓣病变所致肺含铁黄素沉着症相鉴别:风湿性二尖瓣病变所致肺含铁血黄素沉着症病人常有风湿性二尖瓣病变病史及相应的心影改变,所以,结合临床可以鉴别。
3、并发症观察及护理:该病病程及预后与肺出血的次数和程度有关,少量出血时可无明显的呼吸道症状及X线表现。肺大量出血可致呼衰、心衰,应密切观察病人咳血量及次数,及时报告医师控制出血的发展,并注意观察有无心衰的表现,做好抢救的准备。
4、临床用药观察及护理
应用洋地黄类药治疗时的护理:该症大多数出现心衰,纠正心衰首选洋地黄类药,但此药治疗量与中毒量相接近,安全系数小,如用快速洋地黄化法,更易产生毒性反应。因此,用药要准确,严格用药剂量。交接班时交清楚用药时间,密切观察用药后的反应,注意观察BP、P、R、心率及尿量。
应用糖皮质激素治疗的观察及护理:
①防治感染应用大剂量激素可使免疫功能降低,极易发生感染,感染后使病情加重或复发。为此,应以预防为主,杜绝一切交叉感染的因素。一旦发生感染,及时用抗菌药物控制;
②防止骨折:应用大剂量激素后机体呈负氮平衡,尿钙排出增多,易发生骨质疏松症,因此,除补充维生素D及钙剂外,还应肌注苯丙酸诺龙以促进蛋白合成;
③防止电解质紊乱及糖尿病。由于此类药可潴钠排钾,应控制钠盐的摄入。可嘱病人多吃含钾丰富的食物,如桔子、红枣、芹菜等,并定时采血检测血钾;
④做好患儿及家属的心理护理工作,坚持用药,巩固治疗。对年小儿可逗逗抱抱,对年长儿可用讲故事、看图画等,使其顺利地接受治疗和护理。
纠正贫血:该症一般不主张补铁来纠正贫血,因补铁后加重肺的含铁量而导致病情加重。如血清铁低于正常值,可输血以纠正贫血。
5、饮食护理:该症的发病原因可能有:
②免疫功能的障碍,部分病人有肺内嗜酸粒细胞及肥大细胞浸润,部份有冷凝集试验阳性;
③其它原因,如动物蛋白的摄入、吸入有毒物质等。故增加免疫功能,避免接触致敏原,如牛奶等异体蛋白不宜食用。多吃营养丰富、易消化食物,适当限制钠盐。
治疗
在急性期可试用激素治疗,常用泼尼松1~2mg/(kg·d),2~3周后减量,逐步到维持量。对症处理包括对缺铁性贫血的铁剂治疗,及继发感染后的抗生素治疗。病程相差很大,有报告68例,3年内死亡20例(29%),活动17例(25%),稳定12例(18%),恢复正常19例(28%)。治疗目前以皮质激素为首选,发作期可静脉用药,然后口服泼尼松1-2mg/kg.d 4周,逐渐减量,维持时间6个月到2年。如无效可试用其他免疫抑制剂,如6-MP,环磷酰胺等。目前认为小剂量激素,长期维持治疗能减少发作次数及程度,可改善长期预后。有人试用去铁胺(deferoxamine)以企图排出肺内的铁,其效果尚难肯定。近年来有人在缓解期使用肺灌洗术以去除含铁血黄素颗粒,认为可以减轻肺纤维化的发生。
应该做哪些检查
1、不同程度小细胞低色素性贫血,以中度贫血着多见。血清铁蛋白降低。
2、发作期可有轻微黄疸,以间接胆红素增高为主。少数Commbs试验可以阳性。
3、痰涂片普鲁氏蓝染色可见细胞内有蓝色颗粒,为含铁血黄素颗粒,据此可明确诊断。对婴幼儿要抽取胃液做上述染色。
二、镜检肺泡和间质内可见含有红细胞及含铁血黄素的巨噬细胞。肺内有程度不同的弥漫性纤维化。电镜下见弥漫性毛细血管损害,伴内皮细胞水肿、Ⅱ型肺泡上皮细胞增生及蛋白沉着于基地膜上。
三、X线表现为两肺中、下野多个边缘不清的融合性斑点状阴影,肺出血停止后,阴影于数周内吸收好转。持续性中等出血者,肺内病变可呈粟粒状。
并发症
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。