右室心肌梗死
病理病因
发病原因
研究证明冠状动脉的急性血栓闭塞是导致透壁性心肌梗死的主要原因,右室心肌梗死的急性缺血性改变通常是右冠状动脉急性闭塞的后果,尽管冠状回旋支闭塞也可产生右室梗死,但发生比例远远低于右冠状动脉。
发病机制
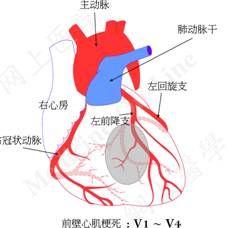 右室前壁(占1/4~1/3)与室间隔相连接部分由左冠状动脉前降支的右室分支和开口于右冠状动脉起始部的圆锥支供血,其余的右室壁由右冠状动脉的右室支供血。RVMI由于解剖关系,病人多有左室下壁和室间隔下后节段梗死。前壁梗死时受累血管为左前降支,它灌注右室的范围很小,因此前壁梗死即使并发RVMI,其病灶也较小,很少出现RVMI的临床症状。
右室前壁(占1/4~1/3)与室间隔相连接部分由左冠状动脉前降支的右室分支和开口于右冠状动脉起始部的圆锥支供血,其余的右室壁由右冠状动脉的右室支供血。RVMI由于解剖关系,病人多有左室下壁和室间隔下后节段梗死。前壁梗死时受累血管为左前降支,它灌注右室的范围很小,因此前壁梗死即使并发RVMI,其病灶也较小,很少出现RVMI的临床症状。
根据右室受累情况RVMI可分为4级:Ⅰ级,右室下壁梗死范围<50%;Ⅱ级,整个右室下壁梗死;Ⅲ级,除右室下壁外,波及部分前壁和右室游离壁;Ⅳ级,右室的下壁和前壁广泛梗死。在Ⅰ和Ⅱ级,常发现右冠状动脉的远端或中段闭塞,而在Ⅲ和Ⅳ级,常有右冠状动脉和左冠状动脉前降支的闭塞,临床上低排综合征和休克常常发生。
右室梗死几乎总伴有低心排血量,这可能是由于右室因梗死而扩张,左室充盈不足所致。心包对总的心脏容量有限制作用,因而在RVMI时,则会出现右室和左室舒张压接近相等,临床上类似心脏压塞或心包缩窄。根据左右室梗死范围的大小,临床可表现为:无心力衰竭型、右心衰竭优势型、左心衰竭优势型、全心衰竭型。
症状体征
急性右室梗死可因病变轻重、单独或合并其他部位心梗,就诊时间等因素而使临床表现不一。
(1)Kussmaul征阳性(深吸气时颈静脉怒张):由于右室梗死,右室顺应性和收缩功能降低所引起的右室舒张末压、右房压和静脉压增加所致。正常人吸气时胸腔内压降低,静脉压降低,回心血量增多,而此类病人由于右室舒张功能不全使静脉回流受阻,导致静脉压进一步增高。
(3)心脏三尖瓣区出现S3或S4奔马律:系右室顺应性下降和右房排血阻力增高之故。
2、心律失常各种类型的心律失常均可出现,但以心动过缓型心律失常为常见。这是由于窦房结功能障碍和房室传导阻滞。房室传导阻滞的发生率为48%,其阻滞部位多在希氏束以上,可能与绝大多数房室结动脉起源于右冠状动脉分支有关。
并发病症
急性右心室梗死可并发心源性休克、高度房室传导阻滞、室上性心律失常及机械并发症。
1、心源性休克大约10%的急性右室梗死患者会发生严重低心排血量和心源性休克的临床征象。从起病到休克发生的间隔时间平均为44 h。休克在下壁梗死患者中常见,与病死率相关,说明右室功能不良起决定作用。
2、高度房室传导阻滞高度房室传导阻滞是急性右心室、左室下壁梗死最常见的早期并发症之一,其发生率远远高于单纯左室下壁梗死时的12%,可高达48%~58%。右室梗死患者因高度心脏传导阻滞所致的心动过缓及房室协调性收缩丧失,使血流动力学恶化,因此是住院期间高病死率的一个独立预测因子。
3、室上性心律失常下壁梗死伴右心功能不全的患者比右心功能正常者更易发生房性心律失常和心房纤颤。
4、右室梗死时的机械并发症
(1)心室游离壁破裂:右室游离壁破裂较左室破裂要少得多,发生率大约仅在1/7。右室游离壁破裂,可表现为心肌梗死后病情突然恶化,出现中度右室心力衰竭和轻度左室心力衰竭,甚或严重全心衰竭,可无典型的心包填塞征象。
(2)室间隔穿孔:室间隔穿孔后左室前向心排血量迅速下降,来自左侧的压力作用于右室,而右室心肌本身亦有梗死,于是很快导致右心衰竭;梗死的右室不能维持体循环心排血量所必需的肺血流水平,旋即陷入心源性休克。
(3)乳头肌断裂:右冠状动脉的闭塞可导致右室后乳头肌功能不全或断裂,引起严重的三尖瓣反流。一般于急性梗死后的第2~7天内突然发生严重的胸痛伴心尖区全收缩期杂音,向腋下和背部传导,同时伴有右心衰或心源性休克时须考虑乳头肌断裂。
(4)右室室壁瘤:患者通常无特异性体征,有1/3~1/2的患者有心尖搏动弥散或心尖搏动呈抬举感,因收缩期室壁瘤向外扩张反常运动所致。
疾病检查
国外统计急性下壁梗死时血清CK>2000U/L对合并右室梗死诊断的预测值可达94%。同时异常显著增高的CK-MB、谷草转氨酶、乳酸脱氢酶也有预测右室梗死的功能。
2.心房利钠因子分泌增高
急性下壁心肌梗死时血清心房利钠因子>100pg/ml,是右室受累的一项早期诊断指标。
3.心电图
V3R~V7RST段抬高≥1.0mm,尤以V4R、V5R改变更有意义。发病2~3天逐渐恢复后出现异常Q波或QS波。其HC导联诊断右室梗死有以下优点:①正常人HC导联,V3R~V7R无病理性Q波;②急性右室梗死时HC导联ST段抬高较明显;③陈旧性右室梗死则HC导联在右胸可检出病理性Q波。
4.超声心动图
①右心室内径扩张≥23mm,右室舒张末期内径/左室舒张末期内径≥0.63,室间隔与左室后壁呈同向运动;②右室节段性运动障碍;③右室壁运动缺失或矛盾运动;④右心室腔内可有附壁血栓。
①右房压和右心室充盈压(RVFP)与左室舒张压相比,有不成比例的升高,PVFP/LVFP≥0.65,静息时或容量负荷后,右房压≥10mmHg(1.33kPa),右房压与PCWP之比≥1.0;②肺动脉舒张压和PCWP正常或略偏高;③心排出量和周围动脉压降低。凡下壁,后壁和(或)前壁梗死后出现明显的右心衰或低血压状态而无左心衰征象时,多提示右室梗死。
6.胸部X线
疾病鉴别
概括起来,右室梗死的临床体征取决于右室坏死的程度,其主要体征为:低血压;颈静脉压升高;Kussmaul’s征;颈静脉搏动图异常(Y降≥X降);三尖瓣反流;右侧第3心音和第4心音;奇脉;高度房室传导阻滞或三度房室传导阻滞。其中颈静脉压升高和Kussmaul’s征对诊断右室缺血或坏死意义较大。
2.有右心功能不全的临床表现和体征,如颈静脉怒张、肝大、Kussmaul征阳性,重者可有低血压、休克,但肺部听诊清晰。
3.常规心电图及HC导联示V3R~V7R,S-T段抬高≥1.0mm,其中V4R~V6R中任何一个或几个导联的ST段抬高>1.0mm以上,对右室心肌梗死的诊断有高度的敏感和特异性。
4.血流动力学,因右室梗死心房丧失了传递血液的功能,从而导致心搏量和动脉血压显著降低。中心静脉压升高,右房平均压>9.35mmHg(0.98kPa)(10cmH2O);RVEDP≥PCWP(肺楔嵌压2mmHg(0.27kPa)以上;PAP(右房压)/PCWP>0.65。
疾病治疗
右室梗死的一般处理与左室梗死基本相同,其主要治疗特点在于早期预防并发症,保证左室有适当的充盈压,从而增加心输出量,改善外周灌注,特殊处理如下:
1.补充血容量
通过输液以增加右室前负荷和心输出量,改善血流动力学,合理的扩容治疗应在血流动力学监测下进行,治疗中RAP轻度增高,PCWP不增高,左心排出量增加,血压回升,即可认为疗效满意,在无监测条件时,应严格定时监测血压,心率、肺部啰音,肝脏大小及尿量等。一般情况下禁忌使用利尿剂和硝酸酯类药物。
2.防止并发症
右室梗死常与左室下、后壁梗死同时存在,常发生在右室冠状动脉近段阻塞的基础上,因而易出现严重的心动过缓和房室传导阻滞。部分患者应用阿托品、肾上腺皮质激素等治疗后可恢复。鉴于心房收缩的重要性,需要安装心脏起搏器的患者应选用心房起搏或心房心室顺序起搏。如右室心肌梗死患者发生严重的三尖瓣反流,应采取三尖瓣置换术或瓣环成形术和瓣叶修复术。
预防护理
预防
血脂异常、糖尿病、高血压、腹型肥胖是发生心梗的最主要因素,一般一年做一次预测性检查,但对于已经发生过心梗的病人,为预防再次心梗的发生,可能半年甚至更短的时间就要做一次检查,将危险降到最低点。
为了预防血栓形成,除了积极治疗原发疾病和调节生活方式外,很关键的是进行抗栓治疗,心脏梗塞病人长期口服小剂量的阿司匹林0.05~0.3g/d或双嘧达莫50mg 3次/d对抗血小板的聚集和粘附,被认为有预防心肌梗塞复发的作用。
绝对不搬抬过重的物品。搬抬重物时必然弯腰屏气,这对呼吸、循环系统的影响与用力屏气大便类似,是老年冠心病人诱发心梗的常见原因。
洗澡要特别注意。不要在饱餐或饥饿的情况下洗澡。水温最好与体温相当,水温太热可使皮肤血管明显扩张,大量血液流向体表,可造成心脑缺血。洗澡时间不宜过长,洗澡间闷热且不通风,在这样环境中人的代谢水平较高,极易缺氧、疲劳,老年冠心病人更是如此。冠心病程度较严重的病人洗澡时,应在他人帮助下进行。
气候变化时要当心。在严寒或强冷空气影响下,冠状动脉可发生痉挛并继发血栓而引起急性心肌梗死。气候急剧变化,气压低时,冠心病病人会感到明显的不适。国内资料表明,持续低温、大风、阴雨是急性心肌梗死的诱因之一。所以每遇气候恶劣时,冠心病病人要注意保暖或适当加服硝酸甘油类扩冠药物进行保护。
及时而积极地治疗先兆症状 先兆症状的出现可能为心肌梗塞濒临的表现。宜建议病人住院,及时而积极地按治疗心肌梗塞的措施处理,可减少这些病人发生心肌梗塞的机会。
护理
日常生活注意:
(1)应对心肌病有一个正确的认识,如心肌病的病因、危险因素、发病机制、危害及目前的诊疗手段,另外还包括如何预防心肌病等。
2、生活应有规律性,应注意劳逸结合,生活上应采取平淡、从容的态度,事业上应保持乐观向上的态度。
3、认识自我,量力而行,积极参加适合自己的文化娱乐活动,如练书法、学绘画、种花、养鸟、垂钓、听音乐等。只要出现疲劳惑,心肌病患者都应该中止活动,立即休息。过度劳累使身心受到损害,心肌耗氧量增加,极易诱发心力衰竭。对患心肌炎和心肌病的老年人来说,避免过度劳累,特别是精神疲劳尤其重要。
4、加强体育锻炼,如气功、散步、慢跑、打太极拳等,可根据自身病情、体质等情况选择。
5、情绪对心肌病的影响很大,心肌病患者应尽量避免情绪激动,注意休息,设法保持良好的睡眠,也可从事一些轻体力劳动,以转移注意力。
6、避免长时间阅读、写作和用脑。
3、避免长时间会晤、交谈。交谈时不但消耗体力,更消耗脑力,故心肌炎和心肌病患者应注意交谈的。
4、少量饮酒对心肌炎和心肌病患者无害甚至是有利的,但大量酗酒易诱发心力衰竭和心律失常。另外长期大量饮酒可致心肌中的脂肪组织增加,继而引起心脏扩大。心肌炎和心肌病患者既往有饮酒习惯且不希望放弃者,可少量、间歇饮酒,以饮葡萄酒为宜。
饮食保健
心肌梗死发病后3天内,必须绝对卧床休息,一切活动(包括进食)皆需专人护理。起病后1~3天,以流质饮食为主,可予少量菜水、去油的肉汤、米汤、稀粥、果汁、藕粉等。凡胀气、刺激的溶液不宜吃,如豆浆、牛奶、浓茶等。避免过热过冷,以免引起心律失常。食物中的钠、钾、镁,必须加以注意。一般应低盐饮食,尤其是合并有心力衰竭的患者。但由于急性心肌梗死发作后,小便中常见钠的丢失,故若过分限制钠盐,也可诱发休克。因此,必须根据病情适当予以调整。
心肌梗死发病4天至4周内,随着病情好转,可逐步改为半流食,但仍应少食而多餐。膳食宜清淡、富有营养且易消化。允许进食粥、麦片、淡奶、瘦肉、鱼类、家禽、蔬菜和水果。食物不宜过热、过冷,经常保持胃肠通畅,以预防大便过分用力。3-4周后,随着病人逐渐恢复活动,饮食也可适当放松,但脂肪和胆固醇的摄人仍应控制。饱餐f尤其是进食多量脂肪)应当避免,因它可引起心肌梗死再次发作。但是,饮食也不应限制过分,以免造成营养不良和增加病人的精神负担。
心肌梗发病4周后,随着病情稳定、其活动量的增加,一般每天热量可保持在1000千卡-1200千卡左右。足量的优质蛋白和维生素有利于病损部位的修复,乳类蛋白、瘦肉、类、蔬菜、水果等均可食用,特别是绿叶蔬菜和水果等富含维生素C的食物,性质疏利通导,宜经常摄食。每天的饮食中还要含有一定量的粗纤维,以保持大便通畅,以免排便费力。此外,恢复期后,应防止复发,其膳食原则还应包括维持理想体重,避免饱餐。戒烟、酒,如伴有高血压和慢性心力衰竭者应限钠。
 心肌梗死患者,应忌暴饮暴食和刺激性饮料。暴饮暴食会加重心肌耗氧,加重或诱发心肌梗死。特别是高脂饮食后,还易引起血脂增高,血液黏稠度增高,局部血流缓慢,血小板易于聚集凝血,而诱发心肌梗死。此外,还应注意少食易产生胀气的食物,如豆类、土豆、葱、蒜及过甜食物等,忌辛辣刺激性食物,如浓茶、白酒、辣椒、可可粉、咖啡等。
心肌梗死患者,应忌暴饮暴食和刺激性饮料。暴饮暴食会加重心肌耗氧,加重或诱发心肌梗死。特别是高脂饮食后,还易引起血脂增高,血液黏稠度增高,局部血流缓慢,血小板易于聚集凝血,而诱发心肌梗死。此外,还应注意少食易产生胀气的食物,如豆类、土豆、葱、蒜及过甜食物等,忌辛辣刺激性食物,如浓茶、白酒、辣椒、可可粉、咖啡等。
深秋和冬季是心肌梗死的易发季节,除了保暖防寒外,还瘀功能和营养丰富的食物,尤以各种药粥最为适宜。陈旧性心肌梗塞病人的饮食,可按一般冠心病患者的饮食安排。
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。