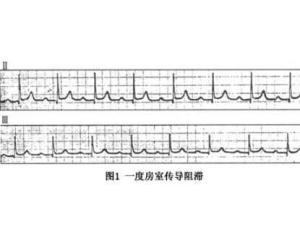
房室传导阻滞
疾病简介
正常心脏要收缩、泵血,就必须由电来带动。正常的心脏电发动机是窦房结,它发放电冲动,随即通过心房肌传递,抵达房室结及左心房,然后到达希氏束和浦肯野细胞激动心室肌,完成一次心脏收缩电活动。这一步骤中任何一个环节发生问题,即发动机异常或电路异常,都可能导致心律失常,心脏不能正常收缩和泵血。发动机故障,即是病态窦房结综合征;电路故障,即是传导阻滞。发生在窦房结和心房之间的称为窦房传导阻滞,在心房和心室之间的称为房室传导阻滞,此外还有房内阻滞,室内阻滞,束支阻滞等。其中以房室传导阻滞较为多见。
发病原因
疾病分类
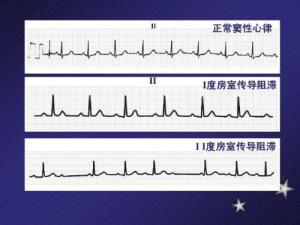
房室传导阻滞是指心脏的电活动在房室传导过程中受到阻滞。根据阻滞程度的不同,可分为一度、二度和三度房室传导阻滞。
第一度房室阻滞是指从心房到心室的电传递速度减慢,心电图表现为P-R间期超过0.20秒,但是每个心房冲动都能传导至心室。
第二度房室阻滞又分为I型(文氏或称莫氏I型)和II型(莫氏II型)。第二度I型房室传导阻滞是最常见的第二度房室阻滞类型,是指从心房到心室的传导时间逐渐延长,直到有一个心房的冲动不能传递到心室。二度II型是指心房的冲动突然阻滞不能下传心室,心电图表现为QRS波群有间期性脱漏。
第三度房室阻滞又称完全性房室传导阻滞,是指全部的心房冲动都不能传导至心室,其特征为心房与心室的活动各自独立、互不相干;且心房率快于心室率。三种类型的房室传导阻滞其临床表现、预后和治疗房室有所不同。
临床表现
疾病症状
第一度房室传导阻滞的患者通常无症状,预后较好,心室率不太慢时不需要治疗。
二度I型房室传导阻滞的患者可以无症状,如有症状多为心慌或是心搏暂停的感觉。当不引起临床症状、心室率不太慢时,不需要特殊治疗。
三度房室转导阻滞病人的症状与心室率的快慢和伴随疾病相关,患者可感到疲倦、乏力、头晕、晕厥、心绞痛等,如并发心力衰竭会有胸闷气促,活动受限。
疾病转归
三种类型的房室传导阻滞可以随着病情的进展发生转化。第一、二度房室传导阻滞突然进展为第三度房室传导阻滞时,因心室率突然减慢导致脑缺血,患者可能出现意识丧失、抽搐,严重者可致猝死。其中,只有第二度I型房室传导阻滞较少发展为第三度房室传导阻滞。
诊断鉴别
安装永久性起搏器前必须排除由其他可逆性因素导致的心律失常。
可逆性因素包括:电解质紊乱、长期服用减慢心率药物、下壁心梗所致的缓慢性心律失常、心肌炎、糖尿病、甲状腺功能异常、代谢综合征等。当这些可逆性因素去除后,房室传导阻滞往往可以消失。
确定是不可逆因素造成的房室传导阻滞时,如高龄、先天性心脏病、心肌炎后遗症、手术损伤、外伤等,根据心电图明确诊断后,可以行起搏器植入治疗。
疾病治疗
严重的第二度II型和第三度房室传导阻滞心室率显著缓慢,伴有明显症状如晕厥、意识丧失、发作阿斯综合征时,就要通过安装起搏器治疗,以免发生长时间心脏停跳,导致生命危险。
起搏器是一种植入人体的医用电子仪器,它通过发放一定形式的电脉冲,通过起搏导线(人工电路)代替发生故障的人体导线刺激心脏,模拟正常心脏的冲动形成和传导,维持正常的心脏跳动。
笼统来说起搏器可分为单腔、双腔、三腔起搏器。房室传导阻滞的病人,如经济条件许可,最好安装双腔起搏器,这样接近正常的心房先收缩、心室后收缩的功能。但如果经济困难,单腔起搏器也能救命。如果合并心衰,可考虑安装三腔起搏器。
 植入永久性起搏器的适应症包括:
植入永久性起搏器的适应症包括:
②束支-分支水平阻滞,间歇发生二度II型房室阻滞,有症状者;
③病态窦房结综合征或房室传导阻滞,心室率经常低于50次/分,有明确临床症状,或是间歇发生心室率低于40次/分,或由动态心电图显示有长达3秒的RR间期(房颤患者长间歇可放宽至5秒),虽无症状,也应考虑起搏器植入;
④有窦房结功能障碍或/及房室传导阻滞的患者,因其他情况必须使用减慢心率药物时,为保证适当的心室率,应植入起搏器。简单来说,就是当心率低于某一标准,或心率不是低于该标准但又明显临床症状(晕厥、乏力、意识丧失等),需要起搏器治疗。
专家观点
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。