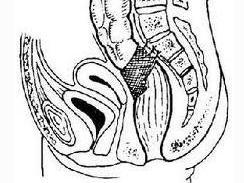
盆底综合征
症状体征
 最常见的症状有便秘、大便失禁、盆底压迫感、疼痛、里急后重、排便不畅及直肠脱垂。其中便秘为最含糊的症状,绝大多数病人的便次是3次/d~3次/周,如仔细询问,将会提示排便困难、费力、不畅或无便意、无法发动排便等。如排便中有1/4时间需用力则提示盆底功能障碍。盆底压迫感、大便不能或困难、有阻滞感也提示盆底功能障碍。有50%正常人出现排便不彻底,10%可经常出现这种症状。长期用力排便出现血便和黏液往往提示直肠脱垂,同时也有相关的直肠孤立性溃疡。但要除外肿瘤和炎症性肠病的可能。50%大便失禁不会主动诉说有此症状,除非详细询问。这些病人有长期大便用力史,分娩是造成盆底损伤的一个重要因素,要了解生产情况,会阴切开或阴部撕伤、牵拉术、产程延长术及分娩超重儿均是重要的危险因素。
最常见的症状有便秘、大便失禁、盆底压迫感、疼痛、里急后重、排便不畅及直肠脱垂。其中便秘为最含糊的症状,绝大多数病人的便次是3次/d~3次/周,如仔细询问,将会提示排便困难、费力、不畅或无便意、无法发动排便等。如排便中有1/4时间需用力则提示盆底功能障碍。盆底压迫感、大便不能或困难、有阻滞感也提示盆底功能障碍。有50%正常人出现排便不彻底,10%可经常出现这种症状。长期用力排便出现血便和黏液往往提示直肠脱垂,同时也有相关的直肠孤立性溃疡。但要除外肿瘤和炎症性肠病的可能。50%大便失禁不会主动诉说有此症状,除非详细询问。这些病人有长期大便用力史,分娩是造成盆底损伤的一个重要因素,要了解生产情况,会阴切开或阴部撕伤、牵拉术、产程延长术及分娩超重儿均是重要的危险因素。
疾病病因
盆底功能的异常是由神经和(或)肌肉异常所致。病理情况下,大便节制和(或)排便功能障碍,临床上出现以排便困难为主或以大便失禁为主的症状群。患者中病变水平不尽一致,可能位于盆底,也可能在中枢神经系统。有的可能存在局部的解剖异常,例如直肠脱垂;有的病人在不同的阶段交替出现排便困难和大便失禁。但其共同点是肛门直肠盆底功能障碍。常见的病因如下:
1.出口梗阻性便秘(outletobstructedconstipation)这一组病人表现为粪便通过肛管极其困难,排便费力。病因和机制不很清楚,可能是一组多源性功能障碍。
(1)肛门痉挛(spasm):这一组病人的排便困难是由于盆底横纹肌,主要是耻骨直肠肌和肛门外括约肌不能松弛。有时在排便时耻骨直肠肌的活动反而增强,丧失协调运动,以致会阴下降不全,引起排便困难、排便不彻底、肛门疼痛。病人常滥用润滑剂、灌肠剂,并有粪便泄漏及直肠疼痛。
(2)成人型巨结肠(adultmegacolon):是由于肛门直肠交界处缺乏某些神经节细胞,粪便抵达直肠不易引起肛门直肠抑制反射,难以发动排便,临床上不易识别。
(3)肛门直肠感觉障碍(impairedanorectalsensation):由于长期过度用力排便损伤了会阴神经(支配肛门外括约肌及尿道括约肌和耻骨直肠肌),造成在直肠充盈扩张时便意迟钝,感觉阈升高,且多伴肛门外括约肌和直肠耻骨肌对直肠充盈扩张的反应障碍,引起排便困难。有的伴有大便失禁。
(4)会阴下降综合征(descendingperineumsyndrome):由盆底肌群肌力减弱引起,可能因衰老或神经受损所致。分娩时容易损伤支配耻骨直肠肌的骶神经(S3和S4),盆底肌群一旦减弱,任何用力都可引起会阴明显下降,致使直肠扩张,过多的直肠黏膜突入直肠内,常有排便不畅、经常有便意感,排便常用力,肛门静息压和缩窄压均较高;盆底反复快速下降牵拉支配肛门外括约肌的会阴神经,导致神经进行性损伤,后期可出现大便失禁。
2.直肠膨出(rectocele)系直肠前壁疝入阴道后壁。可无症状,但多数表现为排便困难,也有些主诉肛门疼痛、粪便渗漏、肛门出血等,还有阴道脱垂、尿失禁等其他症状。体检或排便造影时可发现直肠阴道隔松弛,有低、中、高位3种情况。低位者位于肛提肌上方,源于分娩时创伤,以肛门括约肌区松弛为主(如呈大便失禁,应行括约肌成形术)。高位者多见于会阴下降者,经阴道近端膨出,多呈肠膨出、生殖器脱垂。中位直肠膨出最多见,典型病人于排便时需用手顶住阴道。如出现碎渣状粪便,需手指抠出,或排粪造影示一段不排空的直肠突出,或其长度超过3cm等情况,则为直肠膨出所致。
3.直肠脱垂(rectalprolapse)可表现为前壁黏膜脱垂。过度用力可造成直肠套叠。直肠套叠或脱垂的顶部紧紧套进盆底而受创伤,引起直肠孤立性溃疡。可引起出血、肛内疼痛、排便障碍等。很可能是功能性出口受阻在先,由于用力排便,继发直肠脱垂。直肠脱垂及会阴下垂都会反复牵拉并损伤阴部神经,导致大便失禁。
4.慢性肛门疼痛综合征(chronicanalpainsyndromes)主要有肛提肌综合征、痉挛性肛门痛、尾骨痛、会阴下降综合征、慢性特发性肛门痛。其中,痉挛性肛门痛病因是肛提肌、尾骨肌痉挛,遗传性肛门内括约肌肌病也可能和疼痛有关,此外,乙状结肠收缩也可能起作用。尾骨痛是功能性的,病因不清。
(1)肛提肌综合征:与肛提肌痉挛有关,多找不到明显原因。表现为肛门直肠区疼痛,程度多不重,为钝痛或压迫感,坐位时加重,站立位或卧位时消失,故多发生于白天。也可表现为持续性烧灼感,患者常描述为“坐在球上”之感。疼痛可向臀部放射,行肛门指诊可触发疼痛。长途行车、女性分娩、泌尿生殖器手术有可能使疼痛加重。部分患者与精神紧张有关。查体无阳性发现,有时可能触及肛提肌紧张感,甚至呈索带状。应注意排除其他器质性原因。
(2)痉挛性肛门疼痛:痉挛性肛门疼痛,也称为一过性肛门疼痛,为肛提肌综合征的一种变异型,为肛提肌痉挛、直肠肛管缺血或直肠痉挛所致。可能还与心理因素有关,患病以女性居多,多数为职业女性,常伴有焦虑过度或神经质倾向。表现为发作性剧痛,呈绞痛、灼痛、刺痛,可出现于便后或不愉快的性交后,尤以夜间发作多,患者被痛醒。疼痛为持续性,不放射,持续数秒至数分钟不等,发作时行直肠指诊可触及肛提肌痉挛,或行直肠镜检示直-乙状结肠交界处痉挛(难以通过)。
(3)尾骨痛:表现为下部骶骨、会阴、肛管、大腿及尾骨区的疼痛,呈持续性隐痛、烧灼感或痉挛性痛,可伴有骶尾区域压痛,肛提肌痉挛。常因排便、坐位、尾骨创伤诱发,发作多在白天。多数病人精神紧张或压抑,心理治疗有一定效果。
(4)会阴下降综合征:是由各种原因导致盆底肌肉变性、功能障碍,在安静状态下或用力排便时出现会阴下降超过正常范围的一种盆底疾病。在肥胖、高龄、分娩引起外阴神经损伤、肛门手术后狭窄等,盆底肌群张力减退,由于用力过度排便可使直肠黏膜脱垂,直肠前壁黏膜陷入肛管而不易复位,并刺激患者产生下坠感,使患者更加用力排便,造成恶性循环,使会阴持续下降,而形成会阴下降综合征。患者有排便不尽感、肛门坠胀、排便困难和会阴部疼痛。在排便或行走时,肛门有肿物脱出。查体当病人进行模拟排便动作时可见会阴呈球形膨出;指肛检查肛门括约肌张力降低。如用肛门镜检查可见肛门镜远端被直肠黏膜堵塞。
(5)慢性特发性肛门痛:多见女性,主要表现为中段肛管持续性跳动烧灼感,似球在肛管内,或间断性,可单侧,向腹部、大腿、骶骨及阴道放射,可伴有盆底或脊柱手术、脊柱造影术或会阴下降。多于坐位诱发,可发生在任何时间,常在后半天,取卧位时有时可缓解。
5.特发性大便失禁:又称为神经源性大便失禁,其病因是支配盆底横纹肌及肛外括约肌的神经进行性损害及内括约肌功能减退。大多数病人肛门静息压及缩窄压下降,肛外括约肌肌电异常,提示神经病变为其基础。有的病人直肠内压明显增高,超过肛门内压而导致粪便泄漏。许多大便失禁病人的肛门直肠角变钝。如肛内静息压及缩窄压无明显下降,还可能不出现大便失禁;若肛门括约肌功能不全,但只要肛门直肠角仍正常,通常仍还能节制成形便。
病理生理
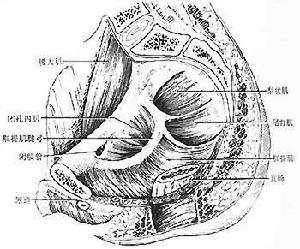
肛门直肠区域和盆底的解剖结构较复杂,既有横纹肌部分又有平滑肌部分主要有:
3.肛门内括约肌(平滑肌)及内源性和自主神经等。这些肌群在节制排便和排便中高度协调。中枢神经、外周神经系统以及肠神经系统参加了调节。胃肠道激素也可能起一定的作用。
(1)大便节制的相关因素:大便之所以能节制,是由于有肛管高压带、肛门外括约肌的缩窄压、肛门直肠角的“阀”的作用。此外,直肠壁的顺应性和肛门直肠抑制反射在大便节制中也起调节作用,成形粪便本身也具有节制大便的作用。大便节制的因素有:
①肛管高压带:约4cm长,肛管在静息时呈高压,主要由肛门内括约肌的持续收缩产生。肛门内括约肌收缩,防止肠内容物泄漏,肛管高压带和直肠内压之间的压力差,是较长时间能节制大便的重要条件。
②肛门外括约肌的缩窄压:如不能立即排便,则肛门外括约肌和盆底的耻骨持续时间较短,往往不超过1min。因而,如直肠内压明显增加,近端肛管的肠内容物可能会泄漏。
③肛门直肠角“阀”的作用:静息左侧卧位时,这个角度为102°±18°,坐位时为109°±17°,盆底肌群收缩时,盆底抬高,角度变小,起了“阀”的作用。
④肛门直肠抑制反射:正常情况下,当粪便进入直肠时,会引起肛门直肠抑制反射,即肛门内括约肌松弛,肛门外括约肌收缩。后者防止直肠内容物排出,具有节制大便的作用。如不能立刻排便,肛门内括约肌不再松弛。
⑤直肠壁顺应性:直肠内容物增加时,直肠能够被动地适应张力,腔内的压力依然很低。这种直肠壁松弛能有效地防止腔内压力超过肛内压,起到大便节制的作用。但如果继续增加直肠内容物,则会增加直肠内压,通常最大耐受容量为200~300ml。
⑥结肠内粪便成形的作用:排出成形便要比水样便难度大,这也是粪便节制机制之一。而水样便可大量进入直肠,克服大便的节制机制,易引起失禁。在正常情况下,以上控制机制完善,不至发生大便失禁现象。
①结肠蠕动:能推送肠内容物至远段结肠,当乙状结肠内容物达到一定量时,则出现收缩,粪便进入直肠,直肠扩张,引发直肠肛门抑制反射。由于肛门内括约肌松弛,局部扩张,直肠内容物得以进入肛管的近端,使局部黏膜的感受器感知肠内容物是液体、固体或气体。如条件许可,进入排便状态。
②排便时,肛门内外括约肌及耻骨直肠肌均松弛,盆底下降,形成一个漏斗,肛门直肠角变大,增加的腹内压直接作用于粪便,将其排出,整个左半结肠收缩排空粪便。排便结束,肛外括约肌及耻骨直肠肌交替性收缩,为结束反射,这个反射能促进肛内括约肌张力恢复并封闭肛管。
诊断检查
诊断:
1.临床表现。
2.体征查体见会阴部瘢痕,肛门指诊提示肛门松弛及缩窄无力。腹部用力模拟排便时会阴向下移动超过2cm以上。排便时见直肠脱垂于肛门外或于肛门内触及脱垂之直肠。
3.辅助检查。
4.实验室检查:应用测压器械检测直肠压力对盆底综合征的诊断有一定的帮助,一般包括肛门长度、肛管静息压、直肠缩窄压及排便压力的测定。但应注意尽管胃肠道压力测定对诊断食管、小肠及Oddi括约肌动力障碍性疾病及成人型巨结肠十分重要,但某些情况下直肠测压结果与盆底综合征患者的临床情况尚有不小的差距,故应谨慎对待直肠压力测定的结果。
5.其他辅助检查:85%的排便致肛门疼痛患者用力排便过程中,肛管内超声可检测到肛门括约肌变短变厚(耻骨直肠肌变短变厚更为显著),而同样的变化仅见于35%的正常人群。肛管内超声检查对诊断盆底肌肉协调障碍及肛门痉挛有一定意义。应用排粪造影技术测定患者的肛直角、肛上距、肠耻距及耻骨直肠肌压迹长度和深度,如用力排时发现耻骨直肠肌不松弛和(或)挛缩,直角不增大或缩小,可见耻骨直肠压迹及压迹加深加宽,直肠壶腹部狭小时可诊断盆底综合征。
治疗方案
由于盆底综合征的病因,病理生理尚不十分清楚,对该病的处理方法尚有许多不足之处。
1.排出阻滞性便秘对经受过不幸事件的便秘患者的心理状态应进行调节。一些患者需要应用缓泻剂。给予高纤维素无效的患者应对足量纤维素饮食情况下的结肠通过时间重新予以测定,以明确患者是否适宜应用高纤维素膳食。对肛门痉挛患者可采用肉毒梭菌毒素(Botulinumtoxin,Botox)注射治疗,为每一侧耻骨直肠肌各注射Botox各10U或于每一侧耻骨直肠肌的后部各注射Botox各20U,均对肛门痉挛有较好的疗效,且该疗法副作用及并发症较少,至今尚未发现危及患者生命安全的并发症。
2.直肠脱垂对直肠脱垂的处理方法比较多。于结肠镜直视下应用注射针抽取药物(如消痔灵注射液等)对高位直肠黏膜进行注射,通过使直肠黏膜与肌层或直肠高位部分与周围组织产生无菌性炎症、纤维化,致直肠与周围组织粘连固定。
此外,直肠脱垂是手术的适应证之一。目前对直肠脱垂所采取的手术方式有:直肠瘢痕固定术、肠管切除术、括约肌折叠术、直肠悬吊固定术及肛门环缩术。上述术式各有其优缺点,应依患者的临床情况及术者的技术水平进行选择。隐性直肠脱垂是否进行手术治疗目前仍有争论,由于生物反馈疗法对一部分病人尚有不错的疗效,似以先行功能锻炼为佳。
3.大便失禁(encopresis)如于分娩或直肠肛管外伤过程中发生肛门外括约肌损伤致大便失禁,则括约肌成形术及会阴体重建术常有较好疗效。先天性脊髓发育不良所致神经源性大便失禁,可采取双侧髂腰肌转移盆底肌加强替代术,术后结合盆底肌的协调共济肌与毗邻肌诱导训练,直肠反射诱导训练及排便反射的康复训练常能取得良好疗效。
预后及预防
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。