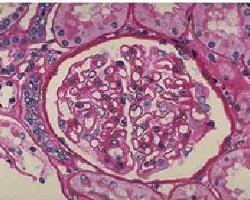
薄肾小球基底膜病
概述
本病于1966年由McConcille等首次报道,1973年Rogers等在电子显微镜下观察到本病患者肾小球基底膜(GBM)弥漫变薄,而最先揭示了本病病理特征。薄肾小球基底膜病(thin glomerular basement membrane disease)的定义是,组织学表现为肾小球基底膜变薄,临床以肾小球性血尿为特征,但遗传学无基因突变的一类疾病。根据患者有无进行性肾功能损害,分为良性和进行性;又根据患者有无家族史分为家族性和散发性。如果患者有肾小球基底膜变薄,又有家族史,无进行性肾功能损害,则称为良性家族性薄肾小球基底膜病,或称家族性良性血尿(benign familial hematuria),还有人称其为非进行性遗传性肾炎。这是薄肾小球基底膜病中最常见的类型。
1.家族性薄肾小球基底膜病、良性家族性薄肾小球基底膜病、进展性薄肾小球基底膜病。
2.散发性薄肾小球基底膜病、良性薄肾小球基底膜病、进展性薄肾小球基底膜病。薄肾小球基底膜病与奥尔波特综合征的不同在于患者有无Alporlt基因。由于肾小球基底膜变薄也是早期奥尔波特综合征的典型表现,所以在临床上,对于表现为血尿和蛋白尿的患者,即使肾活检发现只有肾小球基底膜变薄而无致密层的分离和板层状改变,也不能排除奥尔波特综合征的诊断。
尽管薄肾小球基底膜病的发生率尚不清楚,但在有血尿症状的患者中较普通。一些儿科和成人肾脏病的资料提示在以持续性单纯性血尿来就诊的患者中,20%~25%的患者被证实为薄肾小球基底膜病。在家族史阴性和维持正常肾功能至终生的单纯性血尿患者,薄肾小球基底膜病是常见的病理表现。在持续性单纯性血尿的病因中,薄肾小球基底膜病的发生率与IgA肾病差不多。
流行病学
病因
该病遗传方式多为常染色体显性遗传,但近年亦发现还有常染色体隐性遗传家系。最近Smeets等发现,其突变基因亦为COL4A3及COL4A4,定位于常染色体2上。为什么有些COL4A3及COL4A4突变引起遗传性进行性肾炎,而有的却引起家族性良性血尿尚有待研究。有作者曾用抗Goodpasture综合征抗原的特异抗体去染本病GBM,结果能着色,提示该病胶原Ⅳ的变化与遗传性进行性肾炎不同。
发病机制
目前薄基底膜肾病的发病机制仍不清楚。可以说薄基底膜肾病患者的肾小球基底膜并不缺少任何一种主要成分(如Ⅳ型胶原、层黏素、nidogen、硫酸肝素和蛋白糖苷)。Aasosa等发现患者Ⅳ型胶原主要是在肾小球基底膜的中心区,而肾小球基底膜的上皮下部分变薄。
临床表现
 本病临床表现与奥尔波特 (Alport) 综合征相似,各种薄肾小球基底膜病最主要的发现是镜下血尿。通常血尿在儿童期开始出现,也有一些在成人期出现。血尿通常为持续性,但有些患者是间歇性血尿,这些患者血尿似乎会持续至老年。尿液显微镜检查为变形红细胞血尿,可见红细胞管型。发作性的肉眼血尿常与感染有关。上呼吸道感染或剧烈运动后肉眼血尿明显。患者通常无蛋白尿、水肿及高血压,肾功能始终正常;也无神经性耳聋及眼异常。
本病临床表现与奥尔波特 (Alport) 综合征相似,各种薄肾小球基底膜病最主要的发现是镜下血尿。通常血尿在儿童期开始出现,也有一些在成人期出现。血尿通常为持续性,但有些患者是间歇性血尿,这些患者血尿似乎会持续至老年。尿液显微镜检查为变形红细胞血尿,可见红细胞管型。发作性的肉眼血尿常与感染有关。上呼吸道感染或剧烈运动后肉眼血尿明显。患者通常无蛋白尿、水肿及高血压,肾功能始终正常;也无神经性耳聋及眼异常。
大多数薄肾小球基底膜病患者,包括家族性良性血尿,没有明显的蛋白尿。Dische等报道9例薄肾小球基底膜病患者有明显的蛋白尿,蛋白尿与高血压或与肾功能不全有关,或与两者都有关。
现在文献中常将薄基底膜肾病与良性家族性血尿等同应用,这显然不妥。应该认为家族性良性血尿的病理特征为薄基底膜肾病,但是,约一半或更多的薄基底膜肾病患者并非属良性家族性血尿。薄基底膜肾病是一电镜病理诊断,它并非是某个临床综合征。这类患者临床上可有血尿、明显蛋白尿乃至肾病综合征,在某些家系中甚至已发现少数患者出现肾衰。另有报道薄基底膜肾病可与IgA肾病等其他肾病并存,而导致本病临床表现多样化;。本病患者仅30%~40%有阳性家族史,所以此病多数为非遗传疾病。家族性良性血尿是一良性疾病,无需治疗。避免感冒、劳累及避免肾毒性药物仍属必要,且应定期检查尿常规及肾功能。
凡临床呈现无症状性血尿(以持续或间断镜下血尿为主),而又有阳性家族史 (常染色体显性或隐性遗传)的青壮年患者,肾活检电镜检查若揭示弥漫性GBM变薄即应考虑此病。但发现肾小球基底膜变薄不等于可作出薄肾小球基底膜病的诊断,必须有肾活检显示肾小球基底膜致密层无分离和板层状改变,才能作出本病诊断。
如要进一步作出良性家族性薄肾小球基底膜病(家族性良性血尿)的诊断则须谨慎。只有多年跟踪观察后发现肾病无进展,肾活检显示肾小球基底膜致密层无分离和板层状改变,方可确立诊断。对诊断为该病的患者须进行定期肾脏病学检查,尤应注意尿蛋白的出现,最好能对家族成员进行尿检查。
由于正常肾小球基底膜厚度的易变性和组织固定和包埋方法不同,因此文献中薄肾小球基底膜的定义不一致。另外,肾小球基底膜的厚度是与年龄和性别依赖的,Vogler发现在出生后前2年,肾小球基底膜和致密层的厚度迅速增加,分别从出生时的(169±30)nm和(98±23)nm到2岁时的(245±49)nm和(189±42)nm。之后这些结构逐渐自然增加,11岁时肾小球基底膜达(285±39)nm,致密层达(219±42)nm。成年后,男性基底膜厚约(373±42)nm,超过了女性的厚度(326±45)nm。
现在已在回顾性研究的基础上建立了薄肾小球基底膜病诊断原则,Stelles等和Tiebosch等报道用250nm作为界值,而有些实验室正常值较高,为330nm,用于诊断成人薄肾小球基底膜病;。对儿科患者,肾小球基底膜低于250nm就被认为是变薄,故在儿童患者中作薄肾小球基底膜病的诊断要谨慎。Tiebosch等报道薄肾小球基底膜病患者不同部位的基底膜厚度有变化,应当测定2~3个肾小球以获得最准确的结果。每个试验室都应当试图去建立自己的肾小球基底膜厚度的正常均数和标准准差并决定优先选择算术均数还是几何均数。
Basta-Jovanovic等报道,薄肾小球基底膜病时致密层的厚度明显减少。对于血尿患者的活检标本,如果致密层的边缘看得很清楚,可测定致密层厚度帮助诊断。
Dische发现患薄肾小球基底膜病的女∶男比例约为2∶1,这可能与女性肾小球基底膜正常值较低有关。某研究表明在学龄儿童的非选择人群中,有一次微量血尿发作的发生率为4%。本病诊断要点:
1、发生年龄 薄基膜肾病可发生在任何年龄,据报道最小者1岁,最大年龄为86岁。
2、症状 多数患者无症状,或偶尔发现镜下血尿,无或有轻度蛋白尿,血压正常及肾功能正常。肉眼血尿、蛋白尿于上呼吸道感染期间或感染后或剧烈运动后出现,罕见有类似于IgA肾病的反复腰痛为初发症状。
3、实验室检查,血补体,血浆蛋白电泳,抗核抗体,血小板计数,尿素氨,肝酐均正常,患者尿红细胞位相显微镜检查为大小不一、多种形态的肾小球源性红细胞,约1/3患者有红细胞管型。
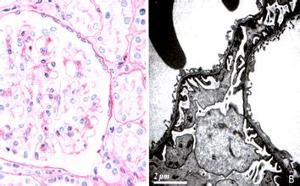
4、肾脏活检光镜检查正常或轻度异常,肾小球系膜呈轻度至中度增生。免疫荧光阴性,电镜下只有弥漫性GBM变薄,而无电子致密物沉积,这也是本病惟一的或最重要的病理特性。正常基膜宽度为300~400nm,而在本病基膜宽度仅为150~225nm,最薄的肾小球基膜为110nm,为正常人的1/3~2/3。根据以上要点薄基膜肾病诊断可成立。
检查
实验室检查
血补体,血浆蛋白电泳,抗核抗体,血小板计数,尿素氨,肝酐均正常,患者临床上可有血尿,尿红细胞位相显微镜检查为大小不一,呈多种形态的肾小球源性红细胞,约1/3患者有红细胞管型。但一般无明显蛋白尿及肾病综合征改变。
其他辅助检查
1.光镜检查 通常无异常发现,光镜下肾小球一般正常,肾小管内存在红细胞管型。偶尔可见一些非特异的轻微肾小球变化,如轻度系膜增生,并无诊断意义。也有一些报道发现球性肾小球硬化、灶性小管萎缩、轻微系膜增宽和不成熟肾小球。
2.免疫荧光检查 免疫球蛋白和补体在本病患者肾小球通常为阴性,也有报道小量IgG、IgM、IgA和C3沿肾小球基底膜沉积。与抗肾小球基底膜的自身抗体的结合,以及与针对古德帕斯丘(Goodpasture)抗原的单克隆抗体的结合能力,均属正常或轻微减少。
3.超微结构 主要超微结构特点是肾小球基底膜变薄。电镜下可见到本病特征性改变——弥漫性GBM变薄,GBM厚度仅为正常厚度的1/3~2/3,甚至更薄。并无增厚、劈裂的GBM节段出现。在有些家族中个别成年患者肾小球基底膜厚度正常,而家族的其他成员肾小球基底膜变薄。在一些表现为家族性良性血尿的家族,肾小球基底膜厚度正常。即使在存在肾小球基底膜变薄的家族,并非所有的血管襻管壁都变薄。在所有年龄的本病患者都可发现系膜旁的增厚,和局灶性毛细血管壁破裂有关。在少数病例可发现血管轮廓节段性不规则及系膜颗粒状物质沉积。
诊断
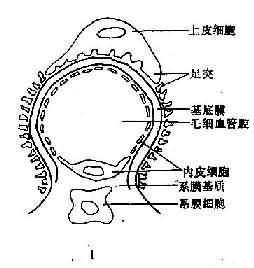 凡临床呈现无症状性血尿(以持续或间断镜下血尿为主),而又有阳性家族史 (常染色体显性或隐性遗传)的青壮年患者,肾活检电镜检查若揭示弥漫性GBM变薄即应考虑此病。但发现肾小球基底膜变薄不等于可作出薄肾小球基底膜病的诊断,必须有肾活检显示肾小球基底膜致密层无分离和板层状改变,才能作出本病诊断。
凡临床呈现无症状性血尿(以持续或间断镜下血尿为主),而又有阳性家族史 (常染色体显性或隐性遗传)的青壮年患者,肾活检电镜检查若揭示弥漫性GBM变薄即应考虑此病。但发现肾小球基底膜变薄不等于可作出薄肾小球基底膜病的诊断,必须有肾活检显示肾小球基底膜致密层无分离和板层状改变,才能作出本病诊断。
如要进一步作出良性家族性薄肾小球基底膜病(家族性良性血尿)的诊断则须谨慎。只有多年跟踪观察后发现肾病无进展,肾活检显示肾小球基底膜致密层无分离和板层状改变,方可确立诊断。对诊断为该病的患者须进行定期肾脏病学检查,尤应注意尿蛋白的出现,最好能对家族成员进行尿检查。
由于正常肾小球基底膜厚度的易变性和组织固定和包埋方法不同,因此文献中薄肾小球基底膜的定义不一致。另外,肾小球基底膜的厚度是与年龄和性别依赖的,Vogler发现在出生后前2年,肾小球基底膜和致密层的厚度迅速增加,分别从出生时的(169±30)nm和(98±23)nm到2岁时的(245±49)nm和(189±42)nm。之后这些结构逐渐自然增加,11岁时肾小球基底膜达(285±39)nm,致密层达(219±42)nm。成年后,男性基底膜厚约(373±42)nm,超过了女性的厚度(326±45)nm。
现在已在回顾性研究的基础上建立了薄肾小球基底膜病诊断原则,Stelles等和Tiebosch等报道用250nm作为界值,而有些实验室正常值较高,为330nm,用于诊断成人薄肾小球基底膜病;对儿科患者,肾小球基底膜低于250nm就被认为是变薄,故在儿童患者中作薄肾小球基底膜病的诊断要谨慎。Tiebosch等报道薄肾小球基底膜病患者不同部位的基底膜厚度有变化,应当测定2~3个肾小球以获得最准确的结果。每个试验室都应当试图去建立自己的肾小球基底膜厚度的正常均数和标准准差并决定优先选择算术均数还是几何均数。
Basta-Jovanovic等报道,薄肾小球基底膜病时致密层的厚度明显减少。对于血尿患者的活检标本,如果致密层的边缘看得很清楚,可测定致密层厚度帮助诊断。
Dische发现患薄肾小球基底膜病的女∶男比例约为2∶1,这可能与女性肾小球基底膜正常值较低有关。某研究表明在学龄儿童的非选择人群中,有一次微量血尿发作的发生率为4%。本病诊断要点:
1.发生年龄 薄基膜肾病可发生在任何年龄,据报道最小者1岁,最大年龄为86岁。
2.症状 多数患者无症状,或偶尔发现镜下血尿,无或有轻度蛋白尿,血压正常及肾功能正常。肉眼血尿、蛋白尿于上呼吸道感染期间或感染后或剧烈运动后出现,罕见有类似于IgA肾病的反复腰痛为初发症状。
3.实验室检查,血补体,血浆蛋白电泳,抗核抗体,血小板计数,尿素氨,肝酐均正常,患者尿红细胞位相显微镜检查为大小不一、多种形态的肾小球源性红细胞,约1/3患者有红细胞管型。
4.肾脏活检光镜检查正常或轻度异常,肾小球系膜呈轻度至中度增生。免疫荧光阴性,电镜下只有弥漫性GBM变薄,而无电子致密物沉积,这也是本病惟一的或最重要的病理特性。正常基膜宽度为300~400nm,而在本病基膜宽度仅为150~225nm,最薄的肾小球基膜为110nm,为正常人的1/3~2/3。根据以上要点薄基膜肾病诊断可成立。
鉴别
1.Alport综合征(遗传性肾炎) 由于早期组织学相近,薄基膜肾病可能难以与遗传性肾炎相鉴别。Alport综合征一般仅见于青少年,肾功能进行性减退,男性病情更重,如有耳聋、眼病变和家族性血尿及进行性肾功能减退时,提示奥尔波特综合征的可能。薄基膜肾病患者没有典型的肾外表现或明显的肾衰竭和家族史。电镜下Alport综合征GBM增厚并呈多层结构可形成网状,其内包含有致密颗粒,伴随节段性GBM变薄;薄基膜肾病弥漫性GBM变薄而无电子致密物沉积。因此,此两病鉴别应不太难。但良性家族性薄肾小球基底膜病可与耳聋同时存在,因此应作肾活检,明确肾小球基底膜致密层无分离和板层状改变,如有之则诊断为奥尔波特综合征。
已诊断为薄肾小球基底膜病的患者,出现明显的蛋白尿,尤其当伴有高血压或肾功能不全时,提示患者不是良性家族性薄肾小球基底膜病,应考虑为进展性薄肾小球基底膜病;或提示患者可能是其他疾病,如IgA肾病或家族性膜增殖性肾小球肾炎。需重复肾活检并观察肾小球基底膜致密层有无分离和板层状改变。
2.系膜IgA肾病 以血尿为主要临床表现的IgA肾病患者,常常并无血尿的家族史。而肾活检免疫荧光见以IgA为主的免疫球蛋白沉积,电镜下可见大块电子致密物沉积,这些特点使系膜IgA肾病与薄基膜肾病鉴别并不困难。最近有薄基膜肾病合并系膜IgA肾病家系的报道,应引起注意并作进一步探讨。
3.其他疾患 薄基膜肾病必须要与外科性血尿(如结石、肿瘤、结核等)、泌尿系感染、某些以血尿为主要表现的原发性肾小球疾病(如系膜增殖性肾炎、急性链球菌感染后肾炎)及继发性肾小球疾病(如紫癜肾、狼疮肾、血管炎肾损害)相鉴别,可依据上述各病的临床特点、实验室检查和病理改变加以排除。
治疗
薄基膜肾病是一种良性疾病,无需特殊治疗。对少数有高血压症状患者的血压应及时进行控制,但应避免不必要的治疗和肾毒性药物的应用;出现发作性肉眼血尿时,注意有无上呼吸道感染,可行相应治疗。对于其中的进展性薄肾小球基底膜病要进行对症治疗;少数出现进行性肾衰竭的患者,以及反复肉眼血尿、蛋白尿和腰痛的患者,可给予血管紧张素转换酶抑制药、血管紧张素受体拮抗药治疗。据报道用ACEI类药物有明确的降蛋白作用。另外,可给予低蛋白饮食以及有降蛋白作用的中药,如肾肝宁、含北芪的方剂等;对高血压和慢性肾功能不全,应遵循相应治疗原则进行治疗。
预后
预防
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。