早熟性儿童乳房肥大症
病因
(一)发病原因
根据致病因素,早熟性儿童乳房肥大症可分为2类:原发性早熟性乳房肥大症和继发性早熟性乳房肥大症。
1.原发性早熟性乳房肥大症 亦称真性早熟性乳房肥大症或体质性性早熟乳房肥大症,临床不能找到器质性病因,患者在青春期之前与正常性成熟一样已提早建立了“下丘脑-垂体-卵巢轴”的正常分泌功能,研究发现此类患儿的性激素分泌常明显增多,如雌激素,雄激素及17-皮质酮的尿排出量,都达到正常成人的水平,而且该类患儿以后可有正常发育和正常分娩而无其他异常发现,故又称为特发性性早熟,Novak认为原发性早熟性乳房肥大症,可能比继发性早熟性乳房肥大症多见,Novak同时还报道了6例原发性早熟性引起乳房肥大的病例,经细微检查均未发现有卵巢,肾上腺和垂体肿瘤或其他病变。
2.继发性早熟性乳房肥大症 因患儿的乳房增大不是建立在“下丘脑-垂体-卵巢轴”分泌功能成熟提前的基础上,而是继发于其他疾病,故又称假性早熟性乳房肥大症,其发生的原因和下列疾病有关。
(1)中枢神经系统器质性损害:如脑炎,结核性脑膜炎,头部损伤,先天性脑发育不全,小头畸形,脑积水,下丘脑,第三脑室的脑室错构瘤等。
(2)肾上腺皮质增生或肿瘤:肾上腺分泌的多种激素中,女性有雌激素和黄体酮,当肾上腺增生或肿瘤时,这些激素的分泌会增多,可刺激女孩乳房发育。
(3)原发性甲状腺功能减退:系原发性甲状腺功能不全,而非垂体促甲状腺激素分泌不足,当甲状腺功能减退时,垂体在负反馈调节下,致促甲状腺素分泌增多,同时也引起促性腺激素和泌乳素也分泌增多,引起性早熟。
(4)功能性卵巢肿瘤:约占10%,以颗粒细胞-卵泡膜细胞瘤多见,卵巢畸胎瘤次之,均可引起性早熟,这些肿瘤能分泌大量雌激素,使乳房发育及出现阴道出血。
(二)发病机制
1.发病机制 原发性早熟性乳房肥大症是因患儿的体征因素,在青春期之前即已建立了“下丘脑-垂体-卵巢轴”的正常分泌功能,提早分泌促性腺释放激素,使垂体前叶分泌卵泡成熟激素及黄体生成激素,在其刺激下,卵巢滤泡提早发育,分泌雌激素,从而引起乳腺及生殖道的发育成熟,所以该类患儿可有正常发育和正常分娩。
继发性早熟性乳房肥大症,由于各种疾病使内源性或外源性激素过早,过多地刺激了相应器官,以致第二性征和性 器官发育,如中枢神经系统器质病变直接刺激或破坏患儿抑制促性腺中枢的神经结构,以致下丘脑,垂体分泌功能提前,此类患儿因性腺未发育,虽有乳房增大,阴道出血,但无排卵和生育功能。
症状
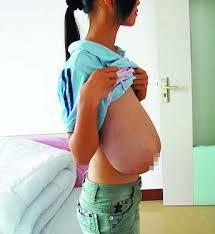 1.原发性早熟性乳房肥大症 女性性早熟第二性征的出现包括乳房发育,外阴发育,阴毛腋毛出现,月经来潮等,乳房发育可分为5期。
1.原发性早熟性乳房肥大症 女性性早熟第二性征的出现包括乳房发育,外阴发育,阴毛腋毛出现,月经来潮等,乳房发育可分为5期。
(1)乳腺发育:乳房发育特征与正常青春期乳房发育相似,乳头,乳晕着色,乳晕下可触及圆盘状的结节性乳腺组织,质中等,边界清楚,表面光滑,活动,与皮肤无粘连,乳晕下肿块有压痛,乳房增大程度由1~2cm至7~8cm直径不等,随乳房发育,增大,乳晕下肿块逐渐缩小,消失,乳房可至成人大小。
(2)副性征出现:除乳房发育外,外阴部趋于成熟,有阴毛出现,而且内生殖器,阴道也提前成熟,其中最突出的是卵巢功能提前活动,有卵泡成熟及排卵,月经初潮提前发生,并能受孕及生育。
(3)身高迅速增长:如正常青春期一样,身材骤长,骨骼发育较同龄女孩高。
(4)血促性腺激素含量与年龄不符,但与发育阶段一致,尿17-酮类固醇增高,但与骨龄相符。
2.继发性早熟性乳房肥大症 虽有某些性早熟表现,但性腺未发育,下丘脑-垂体功能测定与年龄相符。
(1)功能性卵巢肿瘤:患儿除有乳房发育等第二性征和(或)月经来潮外,可全无症状,亦可自觉腹胀,腹痛,在腹部或盆腔可触到包块,此类患者一般在第二性征发育之前即出现阴道出血,成为其临床特征之一。
(2)中枢神经系统病变:病变较小时,性早熟是惟一的症状,易误诊为原发性早熟性乳房肥大症,需动态观察,追问病史可有脑部疾病史,如脑积水,脑膜炎,智力障碍等,某些脑肿瘤经过一段时间后,可出现下丘脑功能紊乱,如尿崩症,肥胖或其他精神症状,当颅内压增高时,压迫视神经,还可出现视力障碍,视野缺损。
(3)原发性甲状腺功能减退:大多表现为第二性征发育延迟,少数可出现性早熟,乳房发育,泌乳,阴道出血,血LH和FSH增高,但对LH-RH反应迟钝,血清雌激素为成人数倍,头颅X线摄片或CT检查可见垂体增生现象,补充甲状腺素后性早熟症状可消失。
(4)多发性骨质纤维性发育异常:多无家族性倾向,其临床特征为:
②非隆起性褐色素皮肤沉着,多发生于患侧;
③内分泌紊乱,性发育早期即出现阴道出血,血中LH与FSH值增高,对垂体激素释放激素(LH-RH)呈真性性早熟反应,部分患者血清LH和FSH不高,对LH-RH不起反应,X线检查可发现四肢长骨骨质有疏松区域,形成假性囊肿,可发生病理性骨折,颅底也常见密度增厚区域。
(5)外源性激素摄入:多有误服雌激素药物或经常服用中药滋补品史,血中E2含量很高,可达340pg/ml以上,有乳房增大,乳头,乳晕着色,白带增多或阴道出血,但停药后自然消退,恢复正常。
检查
1.卵巢功能检查 如阴道涂片行脱落细胞检查,血雌激素,雄激素检测和动态观察。
2.甲状腺,肾上腺皮质功能检测 常规检查T3,T4,PB1,TSH及血浆T,尿17羟,17酮类固醇含量。
3.垂体功能检测 血FSH,LH的含量测定,以便判断垂体分泌有无周期性变化,判断下丘脑-垂体内分泌功能是否提前成熟。
4.眼底,视野检查及智力检测等。
5.X线检查
(1)蝶鞍正侧位片:观察蝶鞍形态,大小,鞍结节角,鞍底,以除外垂体肿瘤。
(3)手,腕等处骨龄检查:原发性或颅脑损伤性性早熟骨龄常大大提前,卵巢肿瘤引起者常不明显。
诊断
8~12岁女孩出现第二性征,并有月经来潮,即为性早熟,若并有乳房发育肥大者,则可确诊为早熟性乳房肥大症,为了做到病因诊断,常须区别原发性或 继发性乳房肥大症,即在做出原发早熟性乳房肥大症的诊断时,必须排除由于卵巢,肾上腺,垂体,甲状腺及中枢神经系统的疾病引起的继发早熟性乳房肥大症,其诊断和鉴别诊断要点如下:
1.详细询问病史 仔细询问有无外伤及手术史;有无高热,抽搐,癫痫史,性征发育,阴道出血情况;有无误服含有雌激素的药物或保健用品。
 2.一般体格检查 包括身高,体重,坐高,一般营养状况和健康状况,神经系统检查,眼底,视野检查,智能检测等,第二性征发育情况,盆腔检查除外卵巢肿瘤。
2.一般体格检查 包括身高,体重,坐高,一般营养状况和健康状况,神经系统检查,眼底,视野检查,智能检测等,第二性征发育情况,盆腔检查除外卵巢肿瘤。
3.实验室检查和影像学检查 排除甲状腺功能异常,卵巢肿瘤,肾上腺肿瘤,颅内占位性病变及多发性骨质纤维性发育异常等。
一般不会与其他疾病混淆。
治疗
(一)治疗
对性早熟性女性乳房发育症治疗的目的在于抑制月经及第2性征的发育。
(1)性知识教育:应对患儿进行有关性知识及月经卫生知识的教育,解除自卑、羞耻感等心理变化,告诉患儿本病是一种性早熟性疾病,预后良好。
(2)药物治疗:
①甲羟孕酮(安宫黄体酮):为一高效孕激素,能抑制垂体促性腺激素分泌,造成闭经、乳腺萎缩,阴道涂片细胞学检查见卵巢功能下降。肌内注射法:每10~17天肌内注射长效甲羟孕酮150~200mg;口服法:甲羟孕酮片,10~30mg/d(每片4mg)。根据其病情轻重及症状是否控制而制定治疗计划,一般经治疗后月经停止,乳房缩小。
②醋酸甲地孕酮(甲地孕酮):每天6~8mg,分2次口服至第二性征消退,实验室检查明显好转后,逐步减至4mg/d,分2次口服。
③促性腺激素释放激素类似物(GRH-A):此类药物通过受体的反向调节作用从而最终抑制垂体促性腺激素的释放,因此对原发性性早熟有治疗作用。常用布舍瑞林,2~3次/d,每次100mg,鼻吸剂给药。持续应用半年至2年。
2.继发性早熟性乳房肥大症的治疗 应根据其病因采用不同的治疗方法。
(2)卵巢颗粒细胞、泡膜细胞瘤等引起者,行手术切除后加化疗或放射治疗。
(3)垂体、肾上腺皮质增生或肿瘤引起的早熟性乳房肥大症,可将原发肿瘤切除。
(二)预后
原发性早熟性乳房肥大及单纯性乳腺肥大,预后良好。继发性早熟性乳房肥大症的预后,视原发病性质而定,若为良性病变手术切除则预后良好,恶性肿瘤则预后欠佳。
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。
上一篇 睑废
下一篇 中老年男子部分性雄激素缺乏综合征

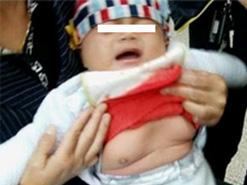 第二性征较正常青春期提前出现的现象称之为
第二性征较正常青春期提前出现的现象称之为