乙型肝炎病毒相关性肾炎
疾病概述
乙型肝炎病毒相关性肾炎是指乙肝病毒(HBV)直接或间接诱发的肾小球肾炎,并经血清免疫学及肾活检免疫荧光所证实,并除外肝、肾两种疾病无关同时存在及系统性红斑狼疮等其他病因引起肝肾病变的一种疾病。HBV相关性肾炎至今无特效药物,激素与免疫抑制剂治疗多数无效,而上述药物应用可延迟中和抗体产生,并促进HBV复制,加重病情,故应用此类药必须慎重,只有肾病病情需要,且血清HBV复制指标(HBV-DNA、HBV-DNA多聚酶、HBeAg及高效价抗HBC-IgM)阴性时才宜应用,且需密切监测HBV复制指标及肝病变。小剂量激素或免疫抑制剂应用可能对改善肾炎症状有一定效果。
有报告抗病毒药物,如α-干扰素、阿糖胞苷及无环鸟苷等,用药后可使HBV复制转阴,某些病例肾病症状也随之好转,但由于例数太少且缺乏对照性研究,具体疗效还待进一步探讨。对伴有肝功能异常,特别是慢性活动性肝炎患者,应辅以护肝治疗。
多数病例预后良好,自发缓解率可达50%以上,在成人患者,特别是膜增生性肾小球肾炎患者,部分病人可发展至终末期肾功能不全。
疾病描述
乙型肝炎病毒相关性肾炎(HBV—GN)简称乙肝肾炎,是指HBV感染人体后通过免疫反应形成免疫复合物损伤肾小球或HBV无直接侵袭肾组织引起的肾小球肾炎。临床表现为蛋白尿、血尿或肾病综合征,典型病理改变为膜性肾病。HBV感染伴有肾小球肾炎的发病率约为6.8%~20.0%,儿童多见。
症状体征
起病年龄多为儿童及青少年,男性居多,临床表现多样。
肾脏症状
所有病人均出现镜下血尿或蛋白尿、起病隐匿,多在查尿时发现。部分病人可以肾炎综合征或肾病综合征起病,表现为肾病综合征者,伴有不同程度水肿、可有大量腹水,表现为系膜毛细血管性肾炎者,40%有血压升高,20%肾功能不全。表现为膜性肾病者,无血压升高和肾功能不全。
肝脏症状
诊断标准
病理生理
发病机制:HBV—GN的发病发机制尚未完全清楚,可能有几种方式致病。
1、HBV抗原—抗体复合物沉积于肾小球导致免疫损伤,可以两种形式致病:
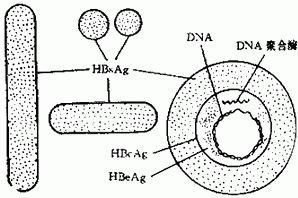
(1)循环免疫复合物:HBV感染人体后与其血清抗体可能在血循环中形成免疫复合物,沉积于肾小球毛细血管袢,激活补体造成免疫损伤。HbsAg与HbcAg的分子量大,其带有符电荷,因为它们形成的免疫复合物很难穿透肾小球基膜而进入上皮下,主要沉积于内皮下及系膜区引起心膜血管性肾炎或系膜增生性肾炎。HbeAg分子量小,其所形成的免疫复合物的分子量也较小,HbeAg虽也带符电荷,但其抗Hbe去带有强大的正电荷,因此此种复合物可透过基膜沉积于上皮下而引起膜性肾病。
(2)原位免疫复合物:分子量较小的HbeAg可以穿过基膜与先植入上皮下的HbeAb结合形成原位免疫复合物,沉积于肾小球上皮下而致病。
2、病毒直接感染肾脏细胞
无论动物实验还是人体严重,均在肾组织中找到了HBVDNA,提示HBV有直接感染肾脏的作用。
3、HBV感染导致自身抗体和细胞免疫损伤
HBV感染刺激机体产生多种自身抗体如抗GNA抗体,抗细胞骨架成分抗体,抗肝细胞膜特异脂蛋白抗体,抗肾小管刷状缘抗体等,HBV感染耙细胞后引起细胞毒性T细胞对耙细胞免疫杀伤,改变耙细胞膜的抗原决定簇,引起自身免疫反应。自身免疫损伤的发生可能与免疫调节功能缺陷密切相关。
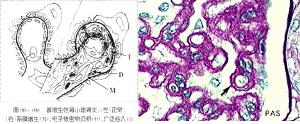
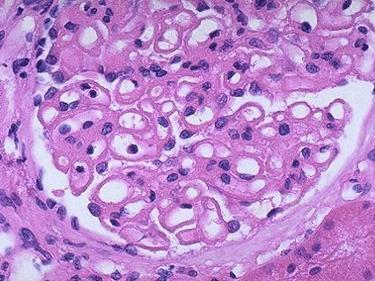
病理:主要表现为膜性肾病,其次为系膜毛细血管性肾炎、系膜增生性肾炎、局灶节段硬化性肾炎,毛细血管内增生性肾炎偶见。
HBV相关膜性肾病(HBV—MN)是HBV相关性肾炎的主要病理表现,与特发性膜性肾炎有所不同。HBV—MN大多数肾小球毛细血管壁呈弥漫性一致的增厚,银染色基膜见多数“钉突”,有时见系膜区轻度扩大,系膜细胞轻度增生,电镜子四下见增生的系膜细胞有插入。上皮下及膜内见大量团块装电子致密物沉积,基膜增厚,免疫组化法检测可见HbeAg和(或)HbsAg呈颗粒状沿肾小球毛细血管袢沉积,少数有间质及小管沉积,伴IgG(100%)、C3(75%)沉积,少数有IgA、IgM沉积。
诊断检查
 实验室检查:蛋白尿明显,可伴不同程度镜下血尿和管型尿,表现为肾病综合征者,有大量蛋白尿和低蛋白血症。肾功能多数正常,部分系膜毛系血管性肾炎者可有肾功能不全。
实验室检查:蛋白尿明显,可伴不同程度镜下血尿和管型尿,表现为肾病综合征者,有大量蛋白尿和低蛋白血症。肾功能多数正常,部分系膜毛系血管性肾炎者可有肾功能不全。
几乎全部病人血BhsAg阳性,60%—80%病例HbeAg阳性。血清C3、C4降低,冷球蛋白增多,白蛋白减少,胆固醇轻度增高,谷丙转氨酶及谷草转氨酶可增高,有人认为球蛋白增多是HBV—GN的主要特征,血IgG、IgA增高,提示病变处于活动期。
诊断:中华儿科学会肾脏病学组于2000年11月珠海会议制定:①血清HBV标志物持续阳性,②患肾小球肾炎并可除外其他继发性肾小球疾病,③肾组织切片中找到HBV抗原或HBVDNA,④肾组织病理为膜系生病,凡符合第①、②、③条可确诊,不论其肾组织病理为何,符合第①、②、④条时,尽管其肾组织且间中未查到HBV抗原或HBV DNA,可作为拟诊。
HBV—GN的预后与病理类型有关,膜性肾病50%可自发缓解,当血清HbvAg转阴而出现HbeAb时,尿和肝功能异常也相继改善。而病理表现为系膜血管性肾炎者预后较差,可渐进至肾功能不全。
鉴别诊断
乙肝相关肾炎需与其他病因所致肾炎如系统性红斑狼疮肾炎、特发性膜性肾病、链球菌感染后肾小球肾炎等相鉴别。
1.狼疮性肾炎 诊断HBV相关性肾炎首先必须排除狼疮性肾炎。较多的狼疮性肾炎患者肾组织活检中可见有HBsAg沉积物,与HBV相关性肾炎的病理相似,但狼疮性肾炎等无乙型肝炎的临床依据。狼疮性肾炎的临床与病理表现复杂,常表现为多系统的广泛损害,可综合其临床表现,以及检测狼疮细胞、抗核抗体、Smith抗体和肾组织活检加以鉴别。
2.特发性膜性肾病 特发性膜性肾病多发生于儿童、与儿童HBV相关性肾炎相似,但除临床表现外,在肾脏病理表现方面二者并不完全一致。特发性膜性肾病其膜性病变极少伴有系膜区沉积物,亦未发现内皮下有沉积物;而HBV-MN其膜性病变多样伴有系膜区免疫复合物沉积,部分伴有内皮下沉积,且其系膜细胞有结节性增殖,电镜下可见内皮下有无免疫复合物沉积,可作为二者的鉴别方法。
3.链球菌感染后肾小球肾炎 本病的临床表现轻重不一,轻型可为亚临床型,临床症状不明显,重者可为急性肾衰竭,严重程度差别很大。临床上表现为急性起病,以血尿、蛋白尿、水肿、高血压和肾小球滤过率下降为特点的肾小球疾病。本症是小儿时期最常见的一种肾脏病。年龄以3~8岁多见,2岁以下罕见。男女比例约为2:1。
并发症
乙型肝炎病毒相关性肾炎并发症有肾功能不全、高血压、慢性肝炎等,个别更可发生肝功能衰竭。
1、肾功能不全:由多种原因引起的,肾小球严重破坏,使身体在排泄代谢废物和调节水电解质、酸碱平衡等方面出现紊乱的临床综合症后群。分为急性肾功能不全和慢性肾功能不全。预后严重,是威胁生命的主要病症之一。肾功能不全可分为肾功能储备代偿期、肾功能不全期、肾功能衰竭期和尿毒症期四期。
2、高血压:指在静息状态下动脉收缩压和/或舒张压增高(>=140/90mmHg),常伴有脂肪和糖代谢紊乱以及心、脑、肾和视网膜等器官功能性或器质性改变,以器官重塑为特征的全身性疾病。临床上很多高血压病人特别是肥胖型常伴有糖尿病,而糖尿病也较多的伴有高血压,因此将两者称之同源性疾病。
3、慢性肝炎:由急性乙型肝炎、急性丙型肝炎久治不愈,病程超过半年,而转为慢性的肝炎。常见症状有纳呆、疲倦、腹胀、腹痛、胁痛等。
4、肝功能衰竭:肝细胞受到广泛、严重损害,机体代谢功能发生严重紊乱而出现的临床综合征,简称肝衰竭。肝衰竭发生于许多严重的肝脏疾病过程中,症候险恶,预后多不良。患者通常有黄疸、肝性脑病、出血、脑水肿、肺水肺、腹水等症状。
治疗方案
目前尚无特效治疗,治疗原则与一般肾炎相同,合理的生活制度,恰当的营养,定期的医疗随诊很重要。
表现为肾病综合征者,可用优质蛋白,低盐饮食,予以利尿剂或静脉补充白蛋白等非特异治疗,另可试用短程糖皮质激素治疗,可减轻或消除蛋白尿,但不宜单独使用。糖皮质激可延迟体内中和抗体产生,延缓宿主清除HBV的能力,并有促进HBV的再生细胞内复制的潜在危险,使病理改变迁延不愈或加重。HBV—GN不应应用免疫抑制剂。
抗病毒治疗
(1)α—干扰素具有抗病毒作用,通过与细胞表面受体特异性结合阻断病毒的繁殖和复制,但不能进入宿主细胞直接杀灭病毒。可使用重组人类α干扰素(α—IFN)100万IU—300万IU肌注,每周3次,6个月为一疗程,主要副作用为发热、流感样症状、嗜睡和乏力,少数患者发生多形红斑,个别病例出现精神症状或原有神经症状加重,应及时减量或停药。
(2)阿糖腺苷在体内转化能抑制DNA多聚酶和还原酶,从而抑制病毒复制,剂量15mg/(kg.d)静脉点滴,2周为一疗程,联合应用α—IFN可取得较好效果。
安全提示
1.宜食清淡食物,保持大便通畅。
 2.乙型肝炎病毒相关性肾炎可发生于任何年龄。肾炎病人HBV携带率明显高于普通人群。儿童HBV感染伴发肾小球肾炎的发生率男性占80%-100%,成人HBV感染伴发肾小球肾炎的发生率男性占40%-70%。
2.乙型肝炎病毒相关性肾炎可发生于任何年龄。肾炎病人HBV携带率明显高于普通人群。儿童HBV感染伴发肾小球肾炎的发生率男性占80%-100%,成人HBV感染伴发肾小球肾炎的发生率男性占40%-70%。
注意:
1.慎用激素。
2.临床治疗应注意:增加营养、适当的休息与活动,预防和及时治疗继发感染等。由于酒精会伤肝,潜伏的病毒也会伤肝,会促使肝细胞损害,所以乙肝患者严禁饮酒。忌吃发毒食物:如虾、白带鱼、芋头、竹笋等,会激发病毒损伤肝。宜吃滋阴保健品:如鳖、田鸡、水母鸭、海参、猪蹄筋、瘦肉、牛奶及鸡蛋等。
偏热患者:要选择清淡、容易消化饮食,多配合一些清热解毒蔬菜类(如金针菜、空心菜、豆苗、豆芽、芦笋等),并要禁忌食公鸡、番鸭、羊肉、狗肉、辣椒、胡椒、葱蒜等大辛大热食物。
偏湿患者:要禁食生冷水果及容易引起腹胀的食物(如糯米、地瓜粉、米粉等)。
对急性期乙肝病人需要做到早诊断、早报告疫情、早隔离诊疗,以杜绝传染,隔离期以发病日起至少一个月。如果复发仍按急性期病例处理,病人所用餐具、茶杯等需要煮沸半小时消毒,粪便、尿及鼻咽分泌物均需用漂白粉妥善消毒处理。
对于从事病房、人工透析或肾脏移植者,需做好个人卫生,尽量设法调整工作,并定期复查。凡曾患肝炎者、肝功能异常者或其它可疑肝炎者,一律不能捐血。
中西医疗法
乙型肝炎病毒相关性肾炎(即乙肝肾炎)的发病占乙 肝患者的8%-13%,其临床表现与原发性肾小球肾炎基本一致。因此,有关该病的治疗,可基本按原发性肾小球肾炎的方案处理。考虑到乙肝病毒在发病过程中仍起主导作用,尤其是乙肝活动期或有乙肝病毒复制指标阳性者,则应试有能使以上各项指标阴转的中西医疗法,如治疗肝炎病毒血症的干扰素、单磷酸阿糖腺苷、猪苓多糖配合乙 肝疫苗及三苓丹等;还应配合保肝药如葡醛内酯、水飞蓟宾(益肝灵)、立效乙肝扶正护肝金药片等治疗肝炎。
肾炎的治疗应分辨是膜性肾炎还是增殖性肾炎,以确定是否应用皮质激素。应用激素一般不会引起肝炎恶化,如能在停用激素后2周再开始应用1个疗程的干扰素,效果可能更好些。但有人认为不宜使用肾上腺皮质激素和环磷酰胺,因此类药能加速乙 肝病毒的复制,从而加重乙 肝病毒感染。如果患者无乙肝病毒复制,而肾病综合征表现较重,则可在严密监测下给予小剂量的泼尼松;如肝功正常者,可同时给予环磷酰胺。
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。

 1.
1.