风湿性二尖瓣狭窄
名称
概述
风湿性心脏瓣膜病是急性风湿热侵犯心脏后所遗留的慢性心脏病变,目前在我国仍相当多见。风湿性心脏瓣膜病以二尖瓣最为常见,其次为主动脉瓣,三尖瓣很少见,肺动脉瓣则更为罕见。慢性风湿性心脏病可累及数个瓣膜。临床上最常见的是单独二尖瓣病变,约占70%,次之为二尖瓣合并主动脉瓣病变约占25%,单独主动脉瓣病变约占2~3%,三尖瓣或肺动脉瓣病变则多与二尖瓣或主动脉瓣病变合并存在。
病因
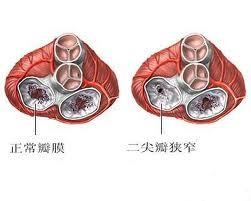
风湿性心脏瓣膜病是急性风湿热侵犯心脏后所遗留的慢性心脏病变,风湿热是变态反应性疾病。常侵犯心脏引起全心炎,累及心包、心肌及心内膜。风湿热反复发作造成的损害最严重者是心内膜,特别是二尖瓣的心内膜组织。长期反复风湿炎变以及血液湍流产生的机械性损伤和血小板积聚产生的二尖瓣病变主要有瓣膜交界融合,瓣叶纤维化增厚,腱索及/或乳头肌纤维化缩短、融合和瓣叶钙化。二尖瓣瓣叶交界融合首先发生在前外交界和后内交界,再逐步向瓣口中央部分延伸。轻度狭窄瓣口直径在1.3cm左右,中度狭窄在0.8~1.2cm,重度狭窄在0.8cm以下。交界融合范围逾长则瓣口狭窄逾严重。
病理改变
随着病程发展,风湿小体纤维化变成疤痕组织。风湿性病程发展较为缓慢,一般持续4~6个月,但常反复发作,致使组织损害逐渐加重。风湿热常侵犯心脏引起全心炎,累及心包、心肌及心内膜。风湿热反复发作造成的损害最严重者是心内膜,特别是二尖瓣的心内膜组织。长期反复风湿炎变以及血液湍流产生的机械性损伤和血小板积聚产生的二尖瓣病变主要有瓣膜交界融合,瓣叶纤维化增厚,腱索及/或乳头肌纤维化缩短、融合和瓣叶钙化。上述病变过程一般历时10~30年,但交界融合和瓣叶纤维化有时仅需2~3年。
二尖瓣瓣叶交界融合首先发生在前外交界和后内交界,再逐步向瓣口中央部分延伸。轻度狭窄瓣口直径在1.3cm左右,中度狭窄在0.8~1.2cm,重度狭窄在0.8cm以下。交界融合范围逾长则瓣口狭窄逾严重。轻度狭窄病例,瓣口虽因交界融合而狭小但瓣叶活动度尚好,瓣膜呈隔膜样。重度狭窄病人二尖瓣瓣口口径仅有数毫米,前瓣叶和后瓣叶均有纤维化增厚、缩短甚或钙质沉积。
后瓣叶病变往往比前瓣叶更为严重。后瓣叶活动度丧失,前瓣叶尚保留一定的活动度。腱索、乳头肌亦有增厚、粘连、缩短等病变时,瓣叶即被牵拉入左心室,活动受限制,二尖瓣呈漏斗状。除瓣口狭窄外常伴有关闭不全。二尖瓣狭窄病例左心房常扩大肥厚,血液滞留在左心房内,可在心耳内形成血栓。心房颤动的病例血栓形成更为多见。
由于肺循环血液回流受阻,肺组织长期淤血,可发生间质性水肿和纤维化。肺泡内可有许多吞噬含铁血黄素的巨噬细胞(心力衰竭细胞)。
成年人二尖瓣瓣口开张时面积约为4~6cm2,瓣口长度约3.5cm,可容2~3指。当交界融合,瓣口缩小到50%以上亦即瓣口面积小于2.5~3.0cm2时,左心房血液经二尖瓣瓣口流入左心室即开始遇到障碍。瓣口小于2~2.5cm2时,左心房压力即开始升高至2~2.7kPa(15~20mmHg),肺循环血容量增多即开始呈现劳累后气急。瓣口进一步狭小到1.5cm2以下,左心房压力可升高到3.3~4kPa(25~30mmHg),肺毛细血管漏出液即开始进入肺泡,肺底部可出现湿罗音。随着左心房压力升高,左心房逐渐肥厚,往往呈现心房颤动。
如因劳累或情绪激动致心室率增快,则病人可突然呈现气急、端坐呼吸以至于急性肺水肿。同时由于心排血量减少,体循环血压相应降低,病人感到头晕、乏力、易倦。
伴有心房颤动的二尖瓣狭窄病人由於血液滞留在左心房内,可在心耳内形成血栓,血栓脱落则可引致体循环栓塞。长时期左心房和肺循环压力升高,肺小动脉起初处于痉挛状态,继而管壁增厚,管腔窄小引致梗阻性肺血管病变,同时肺毛细血管膜与肺泡膜界面增厚,漏出液进入肺泡引致的肺水肿反而少见。长期重度二尖瓣狭窄病例,肺动脉压力逐渐升高严重者可达12~16kPa(90~120mmHg)。慢性肺高压促使右心室肥厚,终于出现右心衰竭,呈现颈静脉怒张、肝肿大和下肢水肿等征象。右侧房室环扩大则可引致功能性三尖瓣关闭不全。
临床表现
二尖瓣狭窄病例就医时年龄大多在30岁左右。随着二尖瓣病变逐步加重,左心室功能也受到损害,起病后10~15年心功能往往降到3~4级。内科治疗虽可缓解心力衰竭症状,但不能解除二尖瓣和肺血管梗阻性病变,未经手术治疗的病人多数在50岁左右死于肺动脉高压、心力衰竭、心房颤动、体循环栓塞或感染性心内膜炎。
风湿性二尖瓣狭窄病例中约仅50%有风湿热或游走性多关节炎病史。一般呈现二尖瓣狭窄症状的时间至少距风湿热已有10年以上,多数病例发病年龄在20岁以上。二尖瓣狭窄的临床症状进展缓慢。初期症状为瓣口狭窄肺淤血引致的呼吸困难。起初在重体力劳动后出现气急,继而中等度和轻度劳动后也出现气急。在体力劳动、呼吸道感染、情绪激动或心房颤动时出现端坐呼吸,阵发性夜间呼吸困难和肺水肿。咳嗽也是常见的症状,劳动后,夜眠时和发作支气管炎时更常发生,痰液呈白色粘液。有的病例呈现类似哮喘的发作,心悸、阵发性心房颤动、乏力、易倦、头昏等症状。病人可有反复咯血,出血的数量多少不等。支气管粘膜出血引致痰液中带血丝,急性肺水肿出血呈粉红色泡沫状粘液,曲张的支气管静脉破裂出血则可发生大量咯血。晚期病例可呈现肝肿大、腹水、皮下水肿等右心衰竭症状。少数病人临床上首先呈现的症状为体循环栓塞。
辅助检查
胸部X线检查:早期病例胸部后前位X线片可无见异常征象。瓣口明显狭窄者则左心房扩大,在心影右侧可见到左右心房重叠的浓密双重阴影,心影增大,左心耳、右心室及肺总动脉扩大,主动脉弓缩小,肺动脉圆锥突出,肺动脉分支增宽,肺门阴影加深。左心室及主动脉球之间的正常凹陷消失,心影左缘平直。长期肺淤血病例肺野可见到含铁血黄素沉积的散在斑点状阴影,也可在肺野下部见到因长期肺淋巴郁积呈现的密度增高的细短的水平横线(KerleyB线)。食管钡餐侧位或斜位X线检查可显示扩大的左心房压迫食管产生的切迹并使食管移向后方,扩大的左心房也可将左主支气管抬高,两侧主支气管形成的角度增大,单纯二尖瓣狭窄病例左心室不应扩大,如左心室扩大则应高度怀疑伴有二尖瓣关闭不全。
心电图检查:轻度二尖瓣狭窄病例心电图可无异常征象。左心房肥大者在心电图上呈现P波增宽且有切迹及在右胸导联出现增大的双相P波。肺动脉高压病例呈现电轴右偏和右心室肥大和劳损的征象。病程长的病例常有心房颤动。
心导管和心血管造影检查:二尖瓣狭窄病例不需常规作心导管检查,但对多瓣膜病变心导管及心血管造影检查有助于判明其它瓣膜有无病变及其轻重程度。右心导管检查可测右心室、肺动脉和肺微血管压力,肺循环阻力,心排血指数及计算瓣口面积。二尖瓣狭窄病例右心室、肺动脉、肺微血管压力均升高,肺循环阻力增大,心排血指数降低。左心导管检查可测定左心房压力,二尖瓣跨瓣压差。二尖瓣狭窄病例二尖瓣跨瓣压差超过0.7kPa(5mmHg)。早期二尖瓣狭窄病例静息时压差可能正常仅0.3~0.4kPa(2~3mmHg),运动后即可迅速增大到1.3kPa(10mmHg)以上。选择性左心室造影可判别有无二尖瓣关闭不全和判定左心室收缩功能。进行主动脉造影可明确有无主动脉瓣关闭不全。
超声心动图检查:M型超声心动图显示左心房、右心室增大,二尖瓣前瓣叶曲线舒张期E峰后缓慢下降,BE波下降速度减慢,呈现城墙垛样图像。由于瓣膜交界融合,前瓣叶与后瓣叶呈同向运动。切面超声心动图可显示瓣膜增厚,活动度受限制,形态不规则,瓣口狭小,有时尚可显示瓣下腱索增粗粘连。超声心动图尚可检查左心耳、左心房内有无血栓,应用食管探头检查左心耳、左心房内血栓,诊断更为可靠。
鉴别诊断
诊断二尖瓣狭窄一般没有困难。临床表现及心脏体征与风湿性二尖瓣狭窄极为相似的是左心房粘液瘤。左心房粘液瘤病例的心脏杂音可能随体位变动而改变响度或消失。超声心动图可显示左心房内肿瘤的云团状回声反射在舒张期进入二尖瓣瓣口或左心室,收缩期时回纳入左心房内,对明确诊断极有价值。考虑作外科手术治疗的二尖瓣狭窄病例,尚需查清是否伴有二尖瓣关闭不全及其它瓣膜是否也有病变以及病变的轻重程度。40岁以上的病例宜作选择性冠状动脉造影术以了解冠状动脉有无梗阻性病变。
并发症
随着二尖瓣病变逐步加重,左心室功能也受到损害,内科治疗虽可缓解心力衰竭症状,但不能解除二尖瓣和肺血管梗阻性病变,未经手术治疗的病人多数在50岁左右死于肺动脉高压、心力衰竭、心房颤动、体循环栓塞或感染性心内膜炎。
2、心力衰竭 手术后急性心力衰竭的发生率在6.8%,后果严重,占到手术死亡原因的首位,应予特别重视。
3、低血压 低血压是指收缩压在90mmHg以下,需用药物治疗的一种情况,其发生率为5.2%。
4、栓塞。
5、心包切开综合征:过去称之为二尖瓣分离术后综合征。临床表现为术后7~14天出现高热,可伴有胸闷胸痛,心前区可听到心包摩擦音。这可能是心包对积血的一种过敏反应。服用激素可于数天消退。自从重视心包引流和术后常规服用激素以来很少发生此种并发症。
治疗措施
二尖瓣狭窄的有效治疗方法是施行外科手术,扩大狭窄的瓣口,解除或减轻血流从左心房进入左心室的机械性梗阻,改善心脏和肺循环的血流动力学,或切除损坏严重的二尖瓣,替换以人工二尖瓣。但手术未能消除风湿感染病因,大多数病人术后心房颤动也未能消失。
手术适应证:二尖瓣狭窄病人临床上呈现症状者均应考虑施行外科手术治疗。心功能I级的病人可先预防风湿热发作,适当限制体力活动,日常生活注意卫生习惯而暂缓手术。心功能Ⅱ~Ⅲ级的病人宜施行手术治疗且疗效良好。心功能Ⅳ级病人手术危险性虽较大,但经卧床休息和内科治疗,控制心力衰竭,病情改善后即宜施行手术治疗。肺动脉高压病例仍可考虑施行手术治疗。体循环周围栓塞在取除动脉内血栓后即应施行手术治疗。脑血管栓塞则需等待数周,病情稳定后施行手术。
风湿热复发和细菌性心内膜炎宜延缓外科治疗。急性肺水肿和大量咯血经内科治疗未能控制者应考虑急症手术。二尖瓣狭窄的孕妇宜在妊娠早期施行手术治疗,以免妊娠后期循环血容量增多时加重心脏负担。伴有轻度功能性三尖瓣关闭不全者宜施行二尖瓣扩张分离术,术后三尖瓣关闭不全一般可自行改善或消失。功能性三尖瓣关闭不全程度重或有三尖瓣器质性病变者则需在解除二尖瓣狭窄同时作三尖瓣整复术。
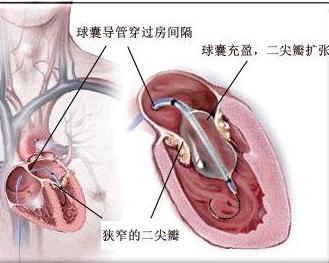
手术方法的选择:闭式二尖瓣扩张分离术:用二尖瓣扩张器分离瓣膜粘连,扩大瓣口,操作比较简单,疗效较好,目前国内大多数二尖瓣狭窄病例仍应用这种手术方法。闭式手术适用于单纯二尖瓣狭窄,瓣膜病变属隔膜型,瓣叶增厚不明显,活动度较好的病例。怀疑左心房内有血栓者宜采用右前胸切口,经房间沟于左心房内插入手指及扩张器。闭式二尖瓣扩张分离术亦适于并有轻度功能性三尖瓣关闭不全、三尖瓣病变无需处理的病例。
直视二尖瓣交界切开术:适用于各型二尖瓣狭窄病例。由于可以准确地切开融合的瓣膜交界,分离瓣下腱索及乳头肌粘连,取除钙质和左心房内血栓,疗效最为满意。但目前在我国由于医疗条件限制,直视手术大多应用于左心房内有血栓、二尖瓣再狭窄、高度怀疑伴有二尖瓣关闭不全可能需施行瓣膜替换术的病例,以及并有重度功能性三尖瓣关闭不全或器质性三尖瓣病变需同期纠治的病例。
人工瓣膜替换术:适用于瓣膜严重损坏和伴有中等度以上二尖瓣关闭不全的病例。并有重度三尖瓣关闭不全的病例则需同时施行三尖瓣整复术或替换术。
二尖瓣瓣膜替换术:二尖瓣狭窄瓣膜组织高度钙化,瓣叶活动度丧失或二尖瓣狭窄并有重度关闭不全,交界分离术不可能改善瓣膜功能的病例,则需切除病变的二尖瓣瓣膜,用人工机械瓣或生物瓣替换二尖瓣。人工瓣膜进入临床应用已有30年的历史,虽然不断改进,但至今尚未完善。机械瓣膜血栓栓塞饼发率高,术后需长期抗凝治疗。生物瓣膜的耐用性又尚欠满意。当前瓣膜替换术的手术死亡率也高于闭式或直视二尖瓣交界分离术,因此选用瓣膜替换术治疗二尖瓣狭窄的适应证必须严格掌握。有关二尖瓣瓣膜替换术的操作、瓣膜的选择和术后可能发生的并发症。
治疗效果:闭式二尖瓣交界扩张分离术的手术死亡率约为2%,术后远期疗效与瓣膜病变轻重程度、心功能等级、瓣口扩大程度、是否原已并有或手术引起二尖瓣关闭不全和术后有无风湿热活动引致二尖瓣再狭窄等因素有关。术后早期约80%的病例临床症状消失或明显减轻,心功能改善到I~Ⅱ级。但10~15年后约30~50%的病例症状又复呈现或逐渐加重。分离术后再狭窄的发生率为10~30%,形成再狭窄的原因主要是瓣膜交界粘连分离不足和术后频发风湿热活动。术后血栓栓塞并发率约近10%。术后10年死亡率为30~40%。
直视二尖瓣狭窄分离术的手术死亡率在2%以下,与闭式二尖瓣扩张分离术相近似。由于瓣膜病变和瓣下病变均能得到妥善纠治,术后90%的病人心脏功能可改善到I~Ⅱ级。血栓栓塞并发率低,约为0.3%/年。仅6%病例因再狭窄需再次手术。术后5年80%的病人无并发症,术后10年约66%的病人无并发症。晚期死亡率为2.5%。术后10年80~90%的病例仍生存。
风湿性二尖瓣狭窄病例瓣膜替换术的手术死亡率约为7~10%。术后10年生存率为60~70%。应用机械瓣膜者术后10年无饼发症者仅20~30%。应用生物瓣膜的病例术后5年随诊70%的病人无并发症,但生物瓣膜的耐久性尚存在问题。
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。