颅中窝脑膜瘤
概述
 颅中窝脑膜瘤多位于颅中窝内侧,肿瘤向上突入颞叶,肿瘤大多位于硬脑膜内,亦有位于硬脑膜外者。颅中窝前界为蝶骨嵴,后界为颞骨岩部,解剖结构复杂,内侧有海绵窦、颈内动脉,前方有眶上裂,颅底有圆孔、卵圆孔并有第Ⅲ、Ⅳ、Ⅴ、Ⅵ对脑神经通过。肿瘤由颈内动脉与脑膜中动脉主干供血,所以肿瘤供血丰富。本病在脑膜瘤中所占比例较低。此部位肿瘤中恶性者所占比例较高。 因肿瘤与第Ⅲ、Ⅳ、Ⅴ、Ⅵ对脑神经位置较近,故早期常有上述脑神经受损的症状,表现为复视、眼睑下垂、眼球活动障碍、瞳孔散大、面部感觉障碍及三叉神经痛,肿瘤如向前生长经眶上裂至眶内,可引起视力下降、眼球突出。
颅中窝脑膜瘤多位于颅中窝内侧,肿瘤向上突入颞叶,肿瘤大多位于硬脑膜内,亦有位于硬脑膜外者。颅中窝前界为蝶骨嵴,后界为颞骨岩部,解剖结构复杂,内侧有海绵窦、颈内动脉,前方有眶上裂,颅底有圆孔、卵圆孔并有第Ⅲ、Ⅳ、Ⅴ、Ⅵ对脑神经通过。肿瘤由颈内动脉与脑膜中动脉主干供血,所以肿瘤供血丰富。本病在脑膜瘤中所占比例较低。此部位肿瘤中恶性者所占比例较高。 因肿瘤与第Ⅲ、Ⅳ、Ⅴ、Ⅵ对脑神经位置较近,故早期常有上述脑神经受损的症状,表现为复视、眼睑下垂、眼球活动障碍、瞳孔散大、面部感觉障碍及三叉神经痛,肿瘤如向前生长经眶上裂至眶内,可引起视力下降、眼球突出。
向后方生长至颅后窝时,引起面神经及听神经损伤,出现面瘫及听力下降。肿瘤向外生长可侵犯颞骨鳞部,于颞部出现隆起,少数肿瘤可体积巨大。因肿瘤侵犯颞叶,部分病人可出现颞叶癫痫。压迫视束可出现双眼同向性偏盲,此外,病人亦可出现颅高压症状。本病须与三叉神经鞘瘤及颅底侵入肿瘤及转移瘤、颞叶胶质瘤相鉴别。 确诊后主要采取手术治疗。如肿瘤供血丰富,可行肿瘤供血动脉及脑膜中动脉栓塞术。手术可采取颞部入路或翼点入路,骨瓣位置应较低,术中注意保护下吻合静脉(labbe静脉)及脑神经,如手术未能全切和肿瘤为恶性术后应放疗。
分类
颅中窝呈蝶形,可区分为较小的中央部和两个较大而凹陷的外侧部。中央部是位于蝶骨体上面的鞍区,即蝶鞍及其周围结构,主要有垂体、垂体窝和两侧的海绵窦等。外侧部主要由蝶骨大翼和颞骨岩部构成,容纳颞叶。中颅窝底脑膜瘤按肿瘤的常见起源部位可分为:
流行病学
发病机制
肿瘤以内皮型、纤维型为多其次为血管型,少数为脑膜肉瘤。肿瘤呈球形或扁平型,沿颅中窝底发展向内可压迫劲内动脉与海绵窦,向前到蝶骨嵴,向外可引起颞骨增生,向后可侵蚀岩骨尖,并可通过小脑幕进入颅后窝。一般位于硬脑膜内,血运丰富,主要由脑膜中动脉及大脑中动脉供血。
临床表现
女性患者显著多于男性,最常见的症状和体征为头痛和癫痫。蝶骨嵴内侧型脑膜瘤以多年视力减退为主要症状,可出现单眼视力减退或失明,视野缺损、单眼疼痛,同侧视神经受压萎缩和对侧眼底因颅内压增高而呈视乳头水肿(Foster-Kennedy综合征);可侵及海绵窦而出现球结膜充血、单眼视力下降和第Ⅲ、Ⅳ、Ⅵ对脑神经麻痹。蝶骨嵴中外侧的脑膜瘤以头痛和颅高压常见,可有癫痫、失语、对侧肢体力弱和锥体束征;肿瘤基底常有骨疣,可影响眶内容积造成眼球突出;可压迫海绵窦并可引起颞部隆起。
常见临床表现为单眼或双眼视力减退及双颞侧偏盲,视神经萎缩。常无视乳头水肿、嗅觉及精神障碍(与嗅沟脑膜瘤鉴别),可有内分泌紊乱,但蝶鞍不扩大(与垂体瘤鉴别)。肿瘤较大者可有头痛、癫痫、精神改变、眼底视乳头水肿等表现。
常见临床表现为女性多见,妊娠可致病情恶化,以头痛或眶周疼痛为最早期的症状,常缺乏特异性。病情缓慢进展后可出现进行性单眼视力障碍,可伴有原发性视神经萎缩和视野缺损。累及眶上裂和海绵窦者可有颅神经麻痹和患侧眼球突出、面部(主要是三叉神经眼支分布区)感觉减退、结膜充血和水肿。晚期可有颅高压症状、额叶症状、颞叶钩回发作、下丘脑症状、癫痫、人格改变和嗅觉障碍等。
常见临床表现为患侧三叉神经分布区的感觉异常、疼痛或感觉减退,以三叉神经痛最常见,起初为间歇性,此后为持续性。可有三叉神经运动功能受累和咀嚼肌群萎缩。压迫海绵窦可有眼肌麻痹、眼睑下垂和单侧眼球突出等海绵窦综合征表现。压迫耳咽管可出现耳鸣、听力障碍和内耳胀满感等。侵及后颅窝可引起小脑角、小脑和脑干症状。
鉴别诊断
1.蝶骨嵴脑膜瘤主要需与硬脑膜转移癌相鉴别,后者多有原发肿瘤及肺部、肝脏等部位转移病史,常合并颅骨破坏和脑实质多发转移灶,在MRI上可有硬膜外脂质信号。
2.前床突脑膜瘤主要需与嗅沟脑膜瘤相鉴别,后者主要为精神症状,常有欣快感、注意力不集中、单侧或双侧嗅觉丧失,约30%有癫痫大发作。MRI上病变体积多较大,且以嗅沟区域为主。
(1)海绵窦血栓多有感染病史。临床上短期内出现典型的海绵窦综合征表现。脑脊液检查可有白细胞升高,涂片或培养可明确致病菌。血常规白细胞和中性粒细胞升高,血沉偏快。头CT可见海绵窦肿胀、不规则充盈缺损和眼静脉扩张。MRI早期T1WI为等(高)信号、T2WI为低(等)信号,数天后可呈现为中心等信号、周围高信号的“靶心”征,第二月T1WI等信号、T2WI高信号,对比增强T1WI可见海绵窦内充盈缺损。头MRV直接征象为发育正常的海绵窦内高信号缺失或边缘模糊且不规则的低血流信号;间接征象为梗阻处静脉侧支形成和其他途径引流静脉异常扩张。
(2)颈动脉海绵窦漏多有头部外伤史、伤后不同时期出现结合膜水肿和充血、搏动性突眼、颅内血管杂音、视力进行性减退等典型症状和体征,结合脑血管造影检查可确诊。
检查
1.头颅平片 颅底像对诊断本病有一定价值。可见中颅窝底骨质被破坏表现为密度减低,圆孔和棘孔扩大模糊不清岩骨尖骨质被破坏。肿瘤钙化呈散在斑片状或密度较均匀的条块。
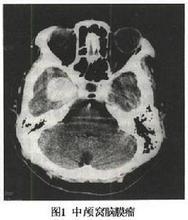
2.CT和MRI 中颅窝脑膜瘤在CT的表现为边界清楚的较高密度影像注药对比后明显增强少部分病人表现为混杂密度区如肿瘤有钙化,CT显著为极高密度(图1)。MRI均可见长T1短T2信号肿瘤边界清楚。
3.脑血管造影 表现为颞部占位征。如颈内动脉被肿瘤压迫,颅内血管常充盈不良。由颈内动脉海绵窦前发出的脑膜支增粗显影为本病的特征,但少见。因此,使用一般的血管造影技术,多数病例肿瘤染色不明显,数字减影脑血管造影有助于弄清肿瘤内的血管本组80%可见肿瘤染色
检查注意事项
1.头颅平片 颅底像对诊断本病有一定价值,可见中颅窝底骨质被破坏,表现为密度减低,圆孔和棘孔扩大模糊不清,岩骨尖骨质被破坏,肿瘤钙化呈散在斑片状或密度较均匀的条块。
2.CT和MRI 中颅窝脑膜瘤在CT的表现为边界清楚的较高密度影像,注药对比后明显增强,少部分病人表现为混杂密度区,如肿瘤有钙化,CT显著为极高密度,MRI均可见长T1短T2信号,肿瘤边界清楚。
3.脑血管造影 表现为颞部占位征,如颈内动脉被肿瘤压迫,颅内血管常充盈不良,由颈内动脉海绵窦前发出的脑膜支增粗显影为本病的特征,但少见,因此,使用一般的血管造影技术,多数病例肿瘤染色不明显,数字减影脑血管造影有助于弄清肿瘤内的血管,本组80%可见肿瘤染色。
治疗
1.手术切除
为首选治疗策略,应根据肿瘤基底附着部位选择理想的手术入路,术中应注意与肿瘤邻近的和被肿瘤包裹的血管和神经的保护。如肿瘤侵犯颅中窝底硬脑膜或颅中窝底骨质也应一并切除,并以自体脂肪、肌肉、人工硬脑膜等加医用胶封粘行颅底重建术。如重要血管损受累或损伤者可做端侧或端端吻合,或大隐动脉搭桥。如颅神经受损,可用腓肠神经、耳大神经或眶上神经进行颅神经吻合重建。
2.放疗
并发症
如进行手术治疗,可能发生以下并发症:
1.颅内出血或血肿 与术中止血不仔细有关,随着手术技巧的提高此并发症已较少发生。创面仔细止血,关颅前反复冲洗即可减少或避免术后颅内出血
饮食禁忌
1、宜吃食物:
(1)宜进抗脑瘤的食物,如小麦、薏米、荸荠、海蜇、芦笋、炸壁虎、炸全蝎、炸蜈蚣、炸蚕蛹、鲎、海带。
(2)宜吃具有保护颅内血管作用的食物:芹菜、荠菜、菊花脑、茭白、向日葵籽、海带、海蜇、牡蛎、文蛤。
(3)宜吃具有防治颅内高压作用的食物:玉米须、赤豆、核桃仁、紫菜、鲤鱼、鸭肉、石莼、海带、蟹、蛤蜊。
(4)宜吃具有保护视力的食物:菊花、马兰头、荠菜、羊肝、猪肝、鳗鲡。
(5)宜吃具有防护化疗、效疗副作用的食物:香菇、银耳、黑木耳、黄花菜、核桃、芝麻、向日葵籽、猕猴桃、羊血、猪血、鹅血、鸡血、莲子、绿豆、薏米、鲫鱼、青豆、鲟、鲨鱼、梅、杏仁、佛手。
2、忌吃食物:
(1)忌咖啡、可可等兴奋性饮料。
(2)忌辛辣刺激性食物,如葱、蒜、韭菜、花椒、辣椒、桂皮等。
(5)忌过咸食品。
(6)忌烟、酒。
预后
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。