小儿腹股沟斜疝
概述
小儿腹股沟斜疝(indirect inguinal hernia)多因胚胎期睾丸下降过程中腹膜鞘状突未能闭塞所致,新生儿期即可发病,是一种先天性疾病,男性多见,右侧较左侧多2~3倍,双侧者少见,小儿外科常见的疾病之一。
病因
(一)发病原因
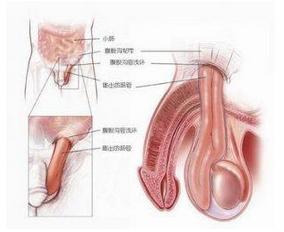
1.腹膜鞘状突(Nuck管)未能闭锁退化是小儿腹股沟斜疝的病理基础,胚胎第5周时睾丸始基起源于中肾,位于腹膜后第2~3腰椎旁,第8周时睾丸形成,第12周中肾退化,此后睾丸随胚胎的发育逐渐下降,第28周时睾丸引带形成后,连接睾丸下极和阴囊之间,随引带的牵拉及腹腔内压力的传递,睾丸亦随之下降,穿过腹股沟管的内环口,外环口到阴囊,在内环口处随睾丸的下降腹膜向外突出形成一憩室样管状突起,称鞘状突,正常情况下鞘状突远端包绕睾丸形成睾丸固有鞘膜,随睾丸出外环口后,鞘状突亦被牵拉至阴囊内,当睾丸下降完全后,鞘状突均闭锁退化,如果鞘状突未完全闭合则可形成斜疝或鞘膜积液,女孩腹般沟管中含有圆韧带,自子宫至大阴唇,在相当于男性胎儿睾丸下降时,亦有一腹膜鞘状突,称Nuck管;沿圆韧带穿过腹股沟管降入大阴唇,闭合情况同男孩,因年龄不同,鞘状突的厚薄亦有差异,新生儿时期极薄。
2.腹腔内压力增加及腹壁肌肉薄弱等,是腹股沟疝的促发因素 有人报告80%~90%的新生儿出生时腹膜鞘状突尚未闭合,其关闭的时间和机制尚不明确,然出生后的新生儿斜疝的发生率并不高,因此认为鞘状突的存在只是发生腹股沟疝的基础,仍有其他诱发因素如腹腔内压力增加,腹水,早产婴腹壁肌肉薄弱等,促使腹股沟疝的出现,有时在腹膜透析或侧脑室腹腔引流后,可使以前无症状的患儿,产生腹股沟疝或鞘膜积液。
(二)发病机制
小儿腹股沟斜疝因腹腔脏器进入没有闭塞,并与腹腔相通的腹膜鞘状突,故未闭塞的腹膜鞘状突是先天性腹股沟斜疝的疝囊,斜疝疝囊起自腹股沟管内口,位于腹壁下动脉的外侧,沿腹股沟管走行,穿出腹壁,在精索的内前方并与精索紧贴,精索血管在输精管外侧,而且精索血管往往与输精管分离,手术中应特别注意,成人腹股沟斜疝则是在腹膜鞘状突闭塞之后,腹膜外突而形成疝囊,故疝囊与精索之间相对疏松。
新生儿和婴儿大网膜很短,极少突入疝囊,疝内容物最多见的是小肠,新生儿和婴儿回盲部系膜固定尚不完善,活动度较大,盲肠,阑尾不仅可以疝入右侧疝囊,而且可以疝入左侧疝囊内,随着年龄的增长和大网膜的发育,年长儿童的大网膜可疝入疝囊,少数病儿的盲肠或膀胱构成疝囊壁的一部分,形成滑动疝(sliding hernia)。
疝囊颈细小或外环比较狭小的初发疝或小婴儿疝,在剧烈哭闹,阵咳时导致腹内压突然升高,可推挤较多脏器扩张疝环并进入疝囊,腹内压暂时降低时,疝环弹性回缩,疝内容不能回纳而发生嵌顿,小儿腹股沟斜疝嵌顿的疝内容物以肠管居多,嵌顿后出现肠梗阻的症状和体征,由于局部疼痛和肠管绞痛,患儿越发哭闹,腹内压持续增高,加之局部疼痛可反射性引起腹壁肌肉痉挛,加重嵌顿,难以还纳,较之成人,小儿的疝囊颈和疝环比较柔软,腹壁肌肉及筋膜组织薄弱,腹股沟管所受腹肌压力较小,肠系膜血管弹性也较好,故发生肠管绞窄,坏死者较少见,而且血液循环障碍由静脉回流受阻,淤血,水肿发展至肠坏死的进程相对缓慢,被嵌顿的肠管血液循环受阻,肠管可出现充血水肿,片状出血,肠管发绀,疝囊内多有渗液,肠管绞窄坏死后,阴囊内渗出液混浊,血性,阴囊红肿,并伴有全身中毒症状,精索长时间受压,睾丸血运受阻可发生梗死,发生率10%~15%。
女性病儿的疝内容物可有子宫,卵巢,输卵管,卵巢嵌顿和坏死的发生率高,阔韧带或卵巢血管蒂可进入疝囊并成为滑动疝疝囊的一部分。
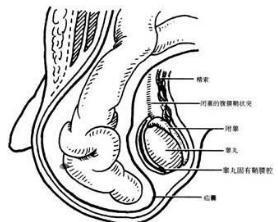
根据腹膜鞘状突的闭塞程度以及疝囊与睾丸固有鞘膜腔的关系不同,小儿腹股沟斜疝分为睾丸疝和精索疝(hernia of spermatic cord)2种,睾丸疝的整个腹膜鞘状突未闭,疝囊由睾丸固有鞘膜腔和精索鞘膜构成,疝囊内可看到被鞘膜包裹的睾丸,精索疝的腹膜鞘状突近睾丸部分闭塞而精索部分鞘膜未闭,疝囊止于精索部,与睾丸固有鞘膜腔不通,疝囊内看不到睾丸。
症状体征
1.一般症状和体征 多数在2岁以内发病,一般在生后数月出现症状与体征,生后1月内甚至在出生后第1次啼哭时即发病者并非鲜见,最初主要表现是腹股沟区可还纳性包块,当哭闹或其他原因致使腹内压增高时,包块可明显增大,安静,平卧,睡眠后包块可缩小或完全消失,一般不妨碍活动,不影响小儿正常发育,除非发生疝内容物嵌顿,很少有痛苦不适,年长儿可自述有坠胀感。
主要体征为腹股沟区可复性包块,包块大小不等,光滑柔软;包块较小者,多位于腹股沟管内或由腹股沟管突出到阴囊起始部,呈椭圆形;大者可突入阴囊,致阴囊肿大,无论包块位于阴囊内或精索处,其上界与腹股沟管,腹股沟内环均无明显界限,似有蒂柄通向腹腔内,内容物多为肠管,用手轻轻向上推挤,包块可还纳腹腔,还纳过程中有时可闻及肠鸣音,疝内容物还纳后可触及外环增大,松弛,刺激婴幼儿哭闹或嘱年长儿咳嗽的同时,将手指伸入外环可感觉有冲击感,以手指尖压住腹股沟管内环处,包块不能再膨出,移开手指后肿物再度出现,对继往有腹股沟区包块突出史,就诊时检查并未发现疝块的小儿,仔细检查局部可发现患侧腹股沟区较对侧饱满,疝内容物能坠入阴囊者其患侧阴囊较对侧大,将食指放在外环处在精索上方左右滑动时,可触及患侧精索较健侧增粗,并有两层丝绸摩擦的感觉。
此外,体格检查时应注意检查对侧是否亦有疝的存在。
2.小儿嵌顿性腹股沟斜疝(infantile incar cerated indirect inguinal hernia)的临床特点
(1)多发生于2岁以下婴幼儿,尤以疝囊颈细小,或外环比较狭小的初发疝,或小婴儿疝更易发生,国内学者报告524例小儿嵌顿性腹股沟斜疝中婴幼儿占90%,其中新生儿6例,婴儿111例,幼儿360例,学龄前至儿童仅47例。
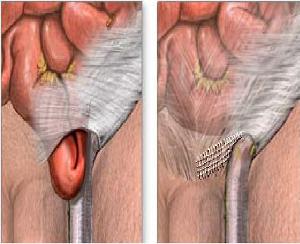 (2)与成人相比,发生肠管绞窄,坏死者少见,而且出现的时间较晚。
(2)与成人相比,发生肠管绞窄,坏死者少见,而且出现的时间较晚。
(3)易导致睾丸萎缩及坏死,发生率10%~15%。
(4)多在一阵剧烈哭闹,咳嗽后,疝块突然增大,变硬,不能回纳并有触痛,嵌顿的疝内容物以肠管居多,嵌顿后可出现腹痛,腹胀,呕吐,停止排气排便等梗阻的症状,就诊较晚已发生绞窄者,阴囊可有水肿,发红,皮温增高,触痛等表现,并且有体温升高,白细胞增高,水电解质失衡和酸碱平衡紊乱,中毒性休克等全身表现。
3.早产儿腹股沟斜疝(indirect inguinal hernia of premature infant)的临床特点
(1)发病率高:据统计,早产儿的发病率可高达9%~11%,而足月新生儿腹股沟疝的发病率仅为3.5%~5.0%;双侧腹股沟斜疝的发生也较一般足月新生儿常见,文献报告低出生体重儿患者中约55%为双侧腹股沟斜疝,早产儿患者中约44%为双侧腹股沟斜疝,而成熟婴儿双侧疝仅为总发生率的8%~10%。
(2)疝嵌顿和并发症的发生率高:据统计,早产儿嵌顿疝的发生率为年长儿的2~5倍,年龄小于3个月的小儿腹股沟斜疝睾丸梗死的发生率为30%,显著高于一般小儿难复性嵌顿性腹股沟斜疝睾丸梗死的发生率(7%~14%),尤以腹股沟斜疝伴发隐睾,未降睾丸恰好位于腹股沟内环外侧者更易发生睾丸梗死,部分女婴的卵巢或输卵管可因疝囊压迫,或生殖器官自身扭转导致卵巢缺血梗死。
(3)肠管嵌顿和绞窄是其最为严重的并发症:一旦发生肠管嵌顿,全身症状重笃,可有胆汁性呕吐,明显腹胀等表现,疝入脏器呈黑色或暗蓝色,腹部X线平片示小肠梗阻征象,病情进展迅速,严重者可有中毒症状,如心动过速(脉率>160次/min),白细胞计数>15×109/L,核左移,水电解质及酸碱平衡紊乱。
4.女性腹股沟斜疝(female indirect inguinal hernia)的临床特点
(1)发病率较男性低:虽然大约有30%的女婴在出生3~4个月后Nuck管仍未闭塞,但女性圆韧带通过的腹股沟管远较男性狭小,女性腹股沟斜疝的发病率显著低于男性。
美国Lichtenstein等报道6321例腹股沟疝中,男性占94%,而女性只占6%,国内童鹤翔等报告728例小儿腹股沟斜疝,女性56例,占7.7%,而日本学者堀隆报告1976~1984年日本红十字医疗中心小儿外科收治小儿腹股沟斜疝2211例,男孩1274例(占57.1%),女孩937例(占42.9%),男性发病率虽仍高于女性,但女孩发病率则明显高于其他学者的报告比率,他认为既往文献和学者报告女孩发病率低的原因可能是:①既往报告仅包括手术病例,若将未手术病例统计在内,则女孩发病率高于过去报告数;②女孩腹股沟斜疝症状轻,未能引起家长的注意,未到医院诊治;③医师对其认识不足,检查方法不当导致漏诊;④外科医师对女孩手术持消极态度,未对其手术治疗;⑤有自愈的可能性;⑥手术延期者居多等,他对同时出生1个月后就诊的237例腹股沟斜疝婴儿进行为期l~9年的调查,结果142例男孩中133例(占93.7%)已行手术治疗,而95例女孩中仅62例(占65.5%)行手术治疗,对儿童期亦有本病的136例母亲进行调查研究发现,儿童期手术者仅37例(占27.2%),自愈者92例(占67.6%);92例自愈者中成人后又发病者34例(占37%),其中妊娠期发病者23例。
(2)嵌顿疝的比率高:女性腹股沟管狭小,故发生嵌顿的几率高,而且易导致嵌顿的子宫,卵巢,输卵管绞窄坏死,年龄越小发生率越高,有人报告未满1岁的267例女婴腹股沟斜疝中,133例有卵巢疝入。
(3)滑动疝的比率高:由于反复嵌顿,慢性炎症刺激等因素,女孩斜疝容易发生粘连并形成滑动疝,据统计,女性滑动疝占腹股沟斜疝12.5%,男性仅占0.9%,女孩滑动性疝的临床特点有:发病年龄小,包块易脱出,外环口较大而松弛,包块大,形态不规则,在女婴及女童滑动疝中附件及子宫多见而且易嵌顿,卵巢嵌顿时局部症状重而全身症状轻,肠管嵌顿时则全身症状重。
(4)女性病儿因腹股沟区的特殊解剖结构,除嵌顿疝外多无症状:大部分病儿就诊时往往无包块存在,但有腹股沟区可复性包块病史。
发生嵌顿后,患侧腹股沟区可见包块,如内容物为卵巢,有时可触及实质性轮廓,部分病儿其包块常不显著,仅见外环口有一隆起,直肠指诊,患侧内环较饱满或可以触及索状物。
检查
诊断
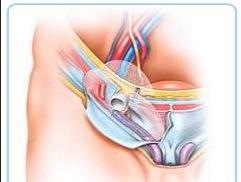 典型斜疝有还纳现象或还纳的历史者诊断无困难,不能还纳或部分还纳者,首先应与睾丸鞘膜积液鉴别,主要鉴别方法可靠透光试验,透光试验的做法是以手电筒灯泡直接照射肿物时,可见卵圆形肿物全部红亮,即系鞘膜积液,如果只是灯泡接触的部位红亮则为阴性,小婴儿诊断困难时,首先可行肛门指诊,试扪腹股沟内环处是否有疝入的肠管,必要时可以照腹股沟肿物切线位X线片,X线透明者为含气的囊可以诊断为疝,禁忌做盲目穿刺试验。
典型斜疝有还纳现象或还纳的历史者诊断无困难,不能还纳或部分还纳者,首先应与睾丸鞘膜积液鉴别,主要鉴别方法可靠透光试验,透光试验的做法是以手电筒灯泡直接照射肿物时,可见卵圆形肿物全部红亮,即系鞘膜积液,如果只是灯泡接触的部位红亮则为阴性,小婴儿诊断困难时,首先可行肛门指诊,试扪腹股沟内环处是否有疝入的肠管,必要时可以照腹股沟肿物切线位X线片,X线透明者为含气的囊可以诊断为疝,禁忌做盲目穿刺试验。
嵌闭疝的诊断多无困难,由于疝的突然不能还纳,小儿立即表现腹痛,哭闹,局部压痛,频频呕吐等,则可确诊,但小儿肺炎或婴儿腹泻等晚期腹胀患儿,也可突然发生呕吐,便秘等功能性肠梗阻症状,此时可因腹压增高而使同时出现的疝不能还纳,但实际上并无嵌闭,必须鉴别,如误诊为嵌闭疝而行手术,则给危重病儿增加不必要的手术和麻醉损害,常可促使病情加重,相反,可因腹胀严重,腹压过高而真的发生嵌闭疝,如未做出诊断,常可延误治疗,嵌闭疝的诊断,除靠全身症状及肠梗阻症状外,还应注意局部压痛,硬度,冲动感及各症状出现的时间程序,以便进行鉴别,绞窄疝晚期,小儿中毒情况严重,局部红,肿,热痛,有时需与腹股沟淋巴结炎鉴别,详细病史及明确的肠梗阻症状常为诊断的关键。
鉴别
1.鞘膜积液(hydrocele of tunica vaginalis) 小儿鞘膜积液与先天性腹股沟斜疝的发病机制有相同之处,均系腹膜鞘状突发育延缓或停顿,出生时仍未闭塞或仅部分闭塞,与腹腔相通所致,其区别不过是未闭的腹膜鞘状突比较狭细而已,近年,依据其闭塞部位将其分为精索鞘膜积液和睾丸鞘膜积液2种类型。
(1)精索鞘膜积液(funicular hydrocele):腹膜鞘状突在睾丸上极闭塞,仅精索部与腹腔相通,液体积聚于睾丸以上的精索部位,肿块呈圆形或椭圆形,位于腹股沟管内或阴囊上方,能随精索移动,透光试验阳性,睾丸可触及,女性鞘膜积液位于腹股沟管内或大阴唇部。
(2)睾丸鞘膜积液(hydrocele testis):整个腹膜鞘状突全程未闭,液体经精索鞘膜进入睾丸固有鞘膜腔,肿块位于阴囊内,囊性,用手挤压后缓慢变小,睾丸被包在鞘膜囊之中,肿块透光试验阳性。
精索鞘膜积液,睾丸鞘膜积液所形成的包块晨起或平卧休息后均可缩小或消失,活动和玩耍后增大。
2.隐睾(cryptorchidism) 睾丸位于腹股沟管内或阴囊上部,为实质性肿块,但较小,挤压胀痛,患侧阴囊发育较小,空虚,瘪缩,阴囊内触不到睾丸,轻挤时有下腹部胀痛,因常合并有鞘状突闭锁不全,故兼有隐睾,斜疝或鞘膜积液体征。
3.腹股沟淋巴结炎(bubo) 嵌顿疝或绞窄疝应与之鉴别,腹股沟淋巴结炎病儿既往无腹股沟区包块史,伴有腹股沟区疼痛,发热,但无肠梗阻的症状和体征,肿块位于外环的外侧,边界清楚,与腹股沟管关系不密切,局部皮肤有红肿,温度升高和压痛等炎症改变,而疝块上界则与腹股沟管,腹股沟内环无明显界限,并呈蒂柄状通向腹腔,此外,一些腹股沟淋巴结炎患儿在腹股沟淋巴引流区域内有时可发现外伤或感染性病灶,B超检查有助于诊断。
4.睾丸肿瘤(orchioncus) 多为无痛性实质性肿块,阴囊有沉重下坠感,不能还纳入腹腔内,部分病儿有性早熟现象,血清甲胎蛋白测定等对诊断有帮助。
5.子宫圆韧带囊肿(cyst of ligmentum teres uteri) 也可促进腹股沟疝的发生,应注意二者的鉴别,但鉴别比较困难。
6.直疝(direct hernia) 小儿腹股沟直疝极少见,解剖上斜疝疝囊颈在腹壁下动脉的外侧进入腹股沟管内口,而直疝则在该动脉的内侧直接向外突出,压迫内环口可阻止斜疝下降,但直疝仍可出现,直疝疝囊颈较宽大,很少发生嵌顿,大多数直疝患儿有同侧斜疝修补的历史,可能在找疝囊时损伤了腹股沟管的后壁,造成腹横筋膜损伤薄弱,当腹压增大时,使腹膜及内脏突出造成,手术治疗主要是修补腹股沟管后壁,缝合腹横筋膜,联合肌腱到耻骨疏韧带(Cooper韧带)上。
并发症
治疗
(一)治疗
从理论上讲,小儿腹股沟疝有自愈的可能,临床上也见到少数自愈的病例,但等待自愈是不可取的。
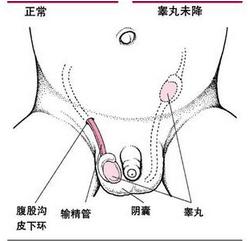 1.非手术疗法
1.非手术疗法
(1)疝带疗法:是应用疝带压迫内环和腹股沟部,进而阻止疝内容物疝出,等待腹膜鞘状突在出生后继续闭塞,以期增加疝“愈合”的机会。据薛璇英等(1989)报告,应用该法治疗腹膜鞘突未闭、无腹股沟管处肌肉薄弱或缺损的小儿腹股沟斜疝100余例,疝闭合率达70%。
此法多用于婴儿,但对较大的疝或年龄在3、4个月以上的小儿,治愈疝的可能性极小。而且婴幼儿棉纱束带或疝带不易固定,易被尿液粪渍浸污,并可压迫或擦伤皮肤;长期使用不仅使疝囊颈经常受到摩擦变得肥厚坚韧而增加嵌顿疝的发生率,甚至影响睾丸血运、或导致腹股沟管局部粘连进而增加手术困难和并发症。对6个月以内的婴儿或有严重疾病不宜手术者,可采用疝带治疗。
①棉纱束带法:使病儿平卧,将疝内容还纳入腹腔;取长棉纱束带对折成双头,折端放置于内环体表投影处及腹股沟管区;双头从髂嵴上方自背后绕到对侧腰部,返回到腹前部后将双头穿过折端,使形成扣环,正好压迫内环;再经过腹股沟部转向后方至臀上方腰部打结。可在内、外环处垫以棉纱或海绵,以加强压迫、减少皮肤擦伤。
②佩戴疝带法:佩戴疝带用尼龙带制成,以具有弹性和拉力的疝盖帽防止小肠;半圆环;疝帽(四周有松紧带牵拉、具有弹性);大腿固定带。
使用时,首先回纳疝内容物入腹腔,将疝帽覆盖于腹股沟管疝内环处,固定腰围,将大腿固定带由会阴部向下绕过大腿后沿臀外缘向上,与同侧半圆环结扎固定。
疝带固定时须注意有无疝内容物疝出及松紧是否适宜。单侧疝先固定患侧,双侧疝可先后固定两侧。佩戴该疝带后,患儿可下地随意行动,不妨碍大小便,若有污染应及时清洗。如佩戴不合适或有疝内容物疝出,须重新固定。每天松解、清洗臀部后再佩戴。
疝带固定时间新生儿、婴儿一般2~3周,不再有疝内容物疝出即视为痊愈,如再疝出,继续佩戴、固定1个月,重复检查;1岁以上小儿2~3个月,松解疝带约1周未疝出即为疝已闭合,如仍有疝出时,可再固定;年龄较大儿童,如伴有腹肌薄弱、疝环大,固定3~4个月后仍有疝出者,宜转手术治疗。
(2)注射疗法:是向腹股沟管内注射黏合剂或硬化剂(如石炭酸甘油、复方奎宁),造成疝囊或疝囊颈周围组织无菌性炎症,形成粘连而致疝囊闭合的方法。
20世纪30~40年代,欧美曾风行一时。周德凯等(1996)报告,我国20世纪80~90年代仍有人应用此法治疗腹股沟斜疝。大量临床资料显示,该方法有以下弊端:①不能从根本上牢固地关闭疝囊颈,随着腹压的增加,闭合的疝囊颈可能被冲开;②硬化剂进入腹腔后易引起腹膜炎、肠粘连或肠坏死;③易导致输精管和血管粘连、损伤;④腹股沟管局部瘢痕组织收缩使睾丸上缩招致医源性隐睾,影响睾丸发育;⑤腹股沟管局部形成瘢痕及组织粘连,注射治疗无效、需手术治疗者,手术的难度和手术并发症的发生率大大增加。故该方法已摒弃不用。
(3)嵌顿疝手法复位:
①适应证和禁忌证:由于小儿腹股沟管短,腹肌薄弱腹股沟管所受腹肌压力小,疝囊颈和内环较成人松软,外环口纤维组织亦较幼嫩,血管弹性好等解剖和生理特点,嵌顿后往往仅发生静脉回流受阻,而动脉血流受影响小,疝内容物从被嵌顿到坏死的病理进程比较缓慢,有利于实施手法复位。再者,嵌顿后疝囊周围组织水肿致使解剖关系不清,使原本就菲薄易撕裂的疝囊壁更加脆弱,增加了手术的难度。故对嵌顿12h以内者,一般不急于手术,可试行手法复位。唐伟椿等报告524例嵌顿性腹股沟斜疝,其中509例(97.1%)门诊手法复位,仅15例急症手术治疗。
但对下列情况应视为手法复位的禁忌:A.嵌顿已超过12h者;B.试行手法复位治疗失败者;C.新生儿嵌顿疝,难于判断嵌顿时间者;D.局部或阴囊红、痛明显者;E.已出现便血等绞窄征象者,或全身情况差,出现严重脱水和酸中毒、腹膜炎体征者;F.嵌顿的疝内容物为实质性脏器,尤其女婴嵌顿疝内容物常为卵巢和输卵管,复位困难且易致其损伤者。
须指出的是,嵌顿时间长短并非是否手法复位的决定性因素,应采取个体化原则,结合病史、局部和全身情况而定。若疝块张力不大,阴囊无水肿、发红,全身情况尚好,虽嵌顿时间已超过12h,仍可试行手法复位;新生儿嵌顿疝并非手法复位之禁忌,是否手法复位,亦应依据局部和全身情况而定。肖兰福等人报告40例新生儿嵌顿疝,其中非手术成功率27.5%。主张如无绞窄坏死征象,可在手术准备的同时,在基础麻醉下试行手法复位,若能成功可在复位后适当时机手术,以减少急症手术之诸多不利因素所导致的并发症的发生。
②操作步骤:A.手法复位前先给予适量的解痉及镇静剂,如苯巴比妥(鲁米那)和山莨菪碱(654-2)等;B.垫高病儿臀部并屈髋屈膝,使腹肌松弛;C.病儿安静或睡眠后,术者用左手拇指及食指在外环处轻柔按摩,以使局部水肿减轻、缓解痉挛和使腹壁肌肉松弛。然后将左手拇指和食指分别放在外环口两侧以固定“疝蒂”,阻止复位时疝内容物被推挤到外环上方,并防止疝内容物在复位时因挤压滑入腹壁组织间隙形成腹壁间疝;D.右手五指握住并托起疝块,手指并拢紧压疝块底部,向外环和腹股沟管方向均匀持续地加压推挤。此时患儿多醒来并哭闹,在其哭闹腹内压增加时,右手应持续用力以保复位压力不减,在病儿换气、腹压降低的短暂时间内,适当增加推挤力,以促使疝内容物复位。在复位的瞬间,术者能清楚地感觉到疝块滑入腹腔而消失,有时可听到肠管回纳腹腔时的“咕噜”声。
复位后,疝块消失,腹股沟管及阴囊外形恢复正常,睾丸位置正常;病儿局部疼痛和腹痛消失,呕吐停止,腹胀减轻,排气或排便。而且由于复位前剧烈哭闹、体力消耗很大,复位后多数病儿非常疲惫,安静入睡。
估计无疝内容物绞窄坏死的病儿,如首次手法不成功,可在做急症手术准备的同时,让病儿安静睡眠、休息,在术前再试行手法复位一次,不少病儿可复位成功。由于疝内容物嵌顿后患儿哭闹剧烈,致使腹内处于持续高压状态,加之腹壁肌肉的反射性痉挛,疝内容物多难以自行还纳。但在镇静睡眠或麻醉后,随着哭闹停止、腹内压下降和腹壁肌肉松弛,有不少病儿自行还纳。
 复位后,应密切观察病情变化,如一般情况良好,2~3天后局部组织水肿消退,可考虑手术治疗。如有A.疝块消失,但腹痛、呕吐、腹胀等症状不见减轻,应及时行X线和B超检查,以明确有无疝内容物在复位时因挤压滑入腹膜与腹壁肌肉间组织隙形成腹壁间疝可能;B.出现发热、腹痛加重、腹膜刺激症状等弥漫性腹膜炎表现,或出现便血或出现气腹,表明已发生绞窄坏死的肠管被复位或并发肠管损伤和破裂,应急症剖腹手术。
复位后,应密切观察病情变化,如一般情况良好,2~3天后局部组织水肿消退,可考虑手术治疗。如有A.疝块消失,但腹痛、呕吐、腹胀等症状不见减轻,应及时行X线和B超检查,以明确有无疝内容物在复位时因挤压滑入腹膜与腹壁肌肉间组织隙形成腹壁间疝可能;B.出现发热、腹痛加重、腹膜刺激症状等弥漫性腹膜炎表现,或出现便血或出现气腹,表明已发生绞窄坏死的肠管被复位或并发肠管损伤和破裂,应急症剖腹手术。
③注意事项:手法复位虽使多数小儿嵌顿性腹股沟斜疝得到缓解,免于急症手术。但若适应证和禁忌证掌握不严、手法不当将会带来严重后果。A.严格适应证和禁忌证,估计已发生肠绞窄坏死者禁用手法复位。B.切忌手法粗暴,以防暴力挤压导致肠管损伤或破裂形成弥漫性腹膜炎。C.防止手法不当导致假性复位或腹壁间疝。D.复位后应密切观察病情及腹部的变化,如出现肠管破裂形成弥漫性腹膜炎、假性复位或腹壁间疝,以及强力挤压造成肠壁损伤、复位后因肠管胀气发生迟发性破裂应急症手术。
④并发症:
A.假性整复或形成腹壁间疝:复位时并未真正将疝内容物还纳腹腔,而是推挤时将其强行挤过内环,疝内容物未能全部还纳而嵌顿在疝囊颈处,疝内容物及疝囊被推挤到腹膜外与腹壁肌肉之间的间隙内形成腹膜前腹壁间疝。此时患儿虽腹股沟区和阴囊肿块消失,但右下腹仍有疼痛、肠梗阻症状可能继续存在,髂窝部有压痛性肿块,睾丸常被提到阴囊根部。必要时行B超检查,有助于诊断。
B.肠穿孔:发生原因包括:家长自行挤捏复位或医生手法粗暴导致肠管破裂穿孔;已绞窄坏死的嵌顿肠管被复位。手法复位后病儿出现便血或气腹,以及发热、腹痛加重、腹膜刺激症状等弥漫性腹膜炎的表现。腹腔穿刺可有助于诊断。
C.肠壁挫伤:多系复位时手法不当或粗暴所致。轻者仅有小的肠壁血肿,无明显临床症状或症状较轻,未引起家长及临床医师的注意和重视。重者可出现肠浆膜下或黏膜血肿,或迟发性肠壁坏死穿孔。
2.手术治疗 目前认为,手术是治疗腹股沟疝的最好方法。随着小儿年龄的不断增长,疝块逐渐增大,可随时发生嵌顿、绞窄,影响睾丸发育,甚至危及生命。因此,从原则上讲,腹股沟斜疝确诊后均应早期手术治疗为宜。
(1)手术时机:近年来,小儿麻醉技术和手术技术已大大提高,包括早产儿在内的腹股沟斜疝手术已非常安全。李秀珍、张金哲报告北京儿童医院10年收治11272小儿腹股沟斜疝,嵌顿疝手术633例,7.8%小于1月,疗效满意。因此,年龄已不再是限制手术的主要因素。大量临床资料分析发现,小儿年龄越小腹股沟斜疝嵌顿率和并发症的发生率越高,年龄小于2月的腹股沟斜疝嵌顿发生率达31%,新生儿嵌顿疝和各种肠管并发症的发生率为34%、肠坏死率高达45%,生后8周内手术者各种并发症(包括反复嵌顿所导致的睾丸萎缩、肠管坏死等)发生率最低。故愈来愈多的学者主张尽早手术为宜。
但多数学者认为,小儿腹股沟斜疝手术系择期手术,最好选择适宜时机手术。患有发绀性先天性心脏病、肺结核、营养不良、传染病等严重疾病以及病后身体虚弱的小儿应暂缓手术。早产儿、新生儿疝囊菲薄,手术极易撕裂疝囊、损伤精索血管和输精管,手术并发症的发生率较高。故主张,手术年龄以6~12个月为宜,凡反复嵌顿者应不受年龄限制。对手法复位失败或不宜行手法复位的嵌顿疝应急症手术。
术前须先治愈影响手术耐受力的原有疾病,矫治业已存在的腹压增高因素,如慢性咳嗽、排尿困难、便秘等,选择适当季节实施手术。
(2)常见手术方法:
①疝囊高位结扎术:婴幼儿腹股沟管短,不切开外环即能高位结扎疝囊。故通常取患侧腹直肌外缘下腹皮横纹处切口,或患侧耻骨结节外侧、外环体表投影处小切口。切开皮肤皮下组织及筋膜,显露精索后切开提睾肌,在精索内前方找到疝囊;切开疝囊探查后将其横断,近端分离至疝囊颈部,荷包缝合或“8”字贯穿结扎,去除多余的疝囊,远端任其开放。止血后分层缝合切口并重建或缩窄外环。由于腹膜鞘状突未闭塞或闭塞不全及腹压增高是小儿腹股沟斜疝的主要发病原因,腹壁薄弱并非其主要病因,只要在疝囊颈部高位结扎即可治愈。尤其婴幼儿,疝囊高位结扎术是最常用的疗法。
②经腹腔疝囊离断术(LaRaque术):取患侧腹直肌外侧缘下腹横纹切口,切开皮肤皮下组织及筋膜并逐层分离肌肉,在内环上方横行切开腹膜,显露内环。在内环下后方横行切断腹膜,使内环上下切线相连、疝囊与腹腔完全离断,分开精索血管及输精管,用丝线连续缝合腹膜(疝囊旷置、留在腹腔外),然后按层缝合切口。该手术寻找疝囊、高位结扎疝囊容易,无疝囊结扎位置低之弊端。但该方法较前一方法对局部和腹腔侵袭性大,有引起腹腔粘连之虞。故仅适用于常规腹膜外途径难以找到疝囊的小型婴幼儿疝和(或)复发疝。
③Ferguson疝修补术:适用于需要加强腹股沟管前壁的巨大疝伴有腹壁薄弱者。
④双侧疝手术:多一期手术处理。可选用横贯两侧外环的一字形切口或两侧分别作切口行疝囊高位结扎手术;若需行双侧疝修补术者,应在两侧分别作斜切口实施手术。
⑤女性腹股沟斜疝的手术:基本与男孩相同。子宫圆韧带与疝囊粘连紧密难以分离者,可不予分离,将其与疝囊一同在疝囊颈部结扎。如为输卵管滑动疝,则沿输卵管远端及两侧剪开疝囊后壁达疝囊颈部,还纳输卵管后缝合剪开疝囊后壁,使之形成完整疝囊后,再高位结扎。
 ⑥腹腔镜下腹股沟斜疝高位结扎术:因小儿腹股沟斜疝为胚胎期睾丸下降过程中腹膜鞘状突未能闭塞所致,腹股沟区薄弱并非其发病因素,故在仅作单纯的疝囊高位结扎即可达到治疗的目的,而不必像成人一样加行疝修补。腹腔镜手术可直接经腹缝合内环口,毋须破坏腹股沟区解剖结构,不破坏提睾肌,不游离精索,同时腹腔镜下内环口及内环口周围的血管、输精管清晰可见,手术可避免因血管、神经损伤及导致缺血性睾丸炎发生,而且能同时检查和发现另一侧是否存在隐性疝,具有常规手术不可比拟的优越性。但在治疗小儿腹股沟斜疝的临床应用中发现,标准的腹腔镜器械粗大(直径10mm),手术时腹壁至少有3个操作孔,应用于小儿腹股沟斜疝,与传统手术相比其优点并不突出。因此,在实际推广应用中临床医生、患儿家长并不乐意接受该方法。近年来一些学者相继开展了微型腹腔镜手术或针式腹腔镜手术治疗小儿腹股沟斜疝的研究。李宇洲等人(1999)报告应用微型腹腔镜行下小儿腹股沟斜疝高位结扎术112例,蔡志明等人(2000)报告用直径仅为2mm的针式腹腔镜治疗小儿腹股沟斜疝23例38侧,与传统的手术方法相比,微型或针式腹腔镜手术以其损伤小,并发症少,术后不留瘢痕,疗效满意等优点更为患儿家长乐意接受和欢迎。
⑥腹腔镜下腹股沟斜疝高位结扎术:因小儿腹股沟斜疝为胚胎期睾丸下降过程中腹膜鞘状突未能闭塞所致,腹股沟区薄弱并非其发病因素,故在仅作单纯的疝囊高位结扎即可达到治疗的目的,而不必像成人一样加行疝修补。腹腔镜手术可直接经腹缝合内环口,毋须破坏腹股沟区解剖结构,不破坏提睾肌,不游离精索,同时腹腔镜下内环口及内环口周围的血管、输精管清晰可见,手术可避免因血管、神经损伤及导致缺血性睾丸炎发生,而且能同时检查和发现另一侧是否存在隐性疝,具有常规手术不可比拟的优越性。但在治疗小儿腹股沟斜疝的临床应用中发现,标准的腹腔镜器械粗大(直径10mm),手术时腹壁至少有3个操作孔,应用于小儿腹股沟斜疝,与传统手术相比其优点并不突出。因此,在实际推广应用中临床医生、患儿家长并不乐意接受该方法。近年来一些学者相继开展了微型腹腔镜手术或针式腹腔镜手术治疗小儿腹股沟斜疝的研究。李宇洲等人(1999)报告应用微型腹腔镜行下小儿腹股沟斜疝高位结扎术112例,蔡志明等人(2000)报告用直径仅为2mm的针式腹腔镜治疗小儿腹股沟斜疝23例38侧,与传统的手术方法相比,微型或针式腹腔镜手术以其损伤小,并发症少,术后不留瘢痕,疗效满意等优点更为患儿家长乐意接受和欢迎。
A.微型腹腔镜行下小儿腹股沟斜疝高位结扎术:在脐窝处作一个小切口,长度为0.4cm,穿刺Veress针充气形成人工气腹,置套管、进腹腔镜;在脐旁3cm处作另一个切口,长度亦为0.4cm,置套管、进操作钳;腹腔镜下找到患侧内环口,并探查另一侧有无隐性疝;在患侧内环口的体表投影处作一小戳孔,长度0.2cm;先后从同一戳孔穿入带线针和针钩;在操作钳的配合下分别缝合内环口内半圈腹膜和外半圈腹膜,各3针左右,带线针把缝线带入腹腔,针钩缝合时又把缝线从腹腔带出,使内环口成一荷包缝合,线结打在戳口处皮下,内环口即被高位结扎。切口无需缝合。
该手术虽然有3个切口,但是因为镜鞘和操作钳的口径小,切口只需0.4cm长,脐窝处的切口与脐窝重叠,术后难看出切口的痕迹,内环口的体表投影处的戳孔因只进0.15cm直径的带线针和针钩,切口只有0.2cm长,因此术后亦不易看到有切口痕迹,惟一可见的只有脐旁进操作钳的切口,但也只是0.4cm长,血痂脱落后亦不会见到瘢痕。
B.针式腹腔镜下小儿腹股沟斜疝高位结扎术:针式腹腔镜手术分为有取出物和无取出物两种。前者必须有一个较大的取物切口,如腹腔镜下胆囊切除、阑尾切除等,在一定程度上限制了针式镜的广泛应用。后者仅行局部组织缺损的修复,无需切除组织并从镜鞘取出,使用针式腹腔镜及针式器械完成手术,创伤和创口小,皮肤免予缝线。而且,该手术创伤十分轻微,发生脐孔疝、切口疝、切口感染的可能性也微乎其微,其微创的优点极其明显的,但滑动疝、巨大疝及嵌顿疝则不宜采用该方法。
手术步骤大致为:气管插管,静脉复合麻醉,取平卧位;脐窝处切一2mm小切口,Veress针穿刺充气形成人工气腹,气腹压力定为6~10mmHg。年龄小者压力可偏低,以视野暴露满意为限;由脐窝处切口刺入2mm针式Trocar,再插入针式镜;明确疝内环口的位置,并探查另一侧是否有隐性疝存在;在脐左或脐右3cm处再作一切口,由此切口刺入2mm针式Trocar后入针式操作钳;于内环口体表投影处刺孔进雪撬针(2-0无针线)至腹腔,在视镜监视下,使针从内环口的12点~1点的位置穿出部分针体,在针式操作钳的协助下,将疝环内半或外半圈腹膜穿缝于针上后,将针体夹出腹腔外,线尾留于腹壁外,操作钳夹此缝合针退出体外待用;再将操作钳进入鞘管内,用同样方法将疝环处线尾另侧缝针于原孔处,再次刺入腹腔,缝合疝环另外半圈腹膜,再将此针线也沿操作钳的鞘管夹出体外;两根由同一孔夹出的线在体外打结后,抽拉疝环处体表进针的两根线尾,直视下使现环口紧缩至满意为止,再在体外将两根线尾打结并埋于皮下。
应用雪撬针直接刺入腹腔后,利用另一操作钳持针缝合,减少了一个切口,腹壁仅有2个直径2mm的切口,其中一个在脐窝的隐蔽处,皮肤免予缝合,术后不遗留瘢痕。体外打结改变了以往需要持针在腹腔内的操作,使打结更简化,效果更确切。
(3)术后并发症:
①阴囊水肿或血肿:术后第2天即可发生,多因疝囊大、手术时分离面广、止血不完善引起。手术时应仔细检查疝囊断端及精索的出血情况,严格结扎止血。阴囊水肿和小的血肿均可自然吸收,不需特殊处理,有时至术后2~3个月方吸收完全。如血肿进行性增大、疼痛,阴囊青紫、张力大,应立即打开切口,清除血肿,止血引流,缝合切口,全身应用抗生素,防止继发感染。
②肠管损伤迟发坏死:肠管损伤可发生在嵌顿疝手术切开外环时,或盲肠滑疝切开疝囊时,应立即修补。为预防肠管损伤,在切开嵌顿疝的外环时,应先在外环口处放入一支撑物,如血管钳或带槽的探针,然后再切开外环,切开疝囊时应提起疝囊。有时嵌顿肠管复位时生机正常,但因局部肠系膜血管栓塞而发生还纳肠管的片状或节段坏死,患儿临床表现发热、腹胀、腹部压痛、血便,应开腹探查。
③斜疝复发:患儿手术麻醉清醒后,腹内压增高,腹股沟肿物又复现为即刻复发,多为错将其他组织误为疝囊结扎,疝囊未作处理,应立即再手术。术后1~2周复发称近期复发。疝囊结扎过低,留有盲袋、疝囊颈结扎不牢、单线结扎线结脱落、结扎的疝囊因荷包缝合针距过大留有空隙、疝囊分离时撕裂未发现、疝外环口宽大未修补、滑疝误为一般斜疝以及切口感染等均可造成复发。复发后需再次修补。国内统计复发率为1%~2.5%,嵌顿疝术后复发率较高。
④睾丸高位固定:斜疝手术时游离疝囊,往往将睾丸提至切口外,术毕未复位或在重建外环时将精索缝在一起,造成精索缩短,睾丸移至阴囊上方,因此处理疝囊后,缝合切口前,应将睾丸置于阴囊底部,并用手适当牵拉睾丸1~2次,以使睾丸和精索恢复原位。如在术毕发现睾丸高位,应立即拆开切口将睾丸复位,如在围术期以后发现,亦应择期手术。
⑤睾丸萎缩:斜疝修补术时精索血管损伤、睾丸复位发生扭转、睾丸血供受压时间过长,远期均有发生患侧睾丸萎缩的危险,发生率约为2.6%~5%,嵌顿疝术后发生率较高。如嵌顿疝手术时发现睾丸缺血、发绀、针刺有蓝紫色血液流出,虽对其生机可疑,亦应将睾丸放回阴囊。小儿血管弹性好,大多数睾丸血供均能恢复,部分患儿发现患侧睾丸逐渐缩小变软,即睾丸萎缩。
(二)预后
一般可复性疝并不影响小儿的生长发育,6个月以内婴儿的小型疝有自愈可能。无并发症的疝一般无病死率。如不能自愈或未予治疗则逐渐增大,妨碍病儿行动,并且随时有嵌闭的可能,年龄越小,嵌闭率越高,危险性越大。
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。

 小儿的
小儿的