小肠血管畸形
简介
 小肠血管畸形是引起急,慢性消化道出血重要原因之一,常无特殊的临床症状和体征,早期为隐匿性出血或慢性出血,常因反复消化道出血或消化道大出血而就诊。因常规检查及剖腹探查难以发现病灶部位,以致得不到治愈,或者给予错误的手术治疗。1960年Magulis首次报道应用术中动脉造影证实胃肠道血管畸形,1965年Baum首次应用经皮选择性肠系膜血管造影诊断此病变,使本病的发现率日渐增加,但亦有认为内镜检查是对本病诊断的首选方法。 本病病因复杂,有先天因素,亦有后天性因素。故命名与分类尚未统一,国内外文献报道中使用的名称有:小肠血管发育不良(angiodysplasia)、小肠动静脉畸形(arteriovenous malformation)、小肠血管扩张(vascular ectasia),小肠毛细血管扩张(telangiectasia)、小肠血管瘤(hemangioma)等,但大多数学者认为血管畸形的名称可以描述各种病变而较常应用,且易为人接受。
小肠血管畸形是引起急,慢性消化道出血重要原因之一,常无特殊的临床症状和体征,早期为隐匿性出血或慢性出血,常因反复消化道出血或消化道大出血而就诊。因常规检查及剖腹探查难以发现病灶部位,以致得不到治愈,或者给予错误的手术治疗。1960年Magulis首次报道应用术中动脉造影证实胃肠道血管畸形,1965年Baum首次应用经皮选择性肠系膜血管造影诊断此病变,使本病的发现率日渐增加,但亦有认为内镜检查是对本病诊断的首选方法。 本病病因复杂,有先天因素,亦有后天性因素。故命名与分类尚未统一,国内外文献报道中使用的名称有:小肠血管发育不良(angiodysplasia)、小肠动静脉畸形(arteriovenous malformation)、小肠血管扩张(vascular ectasia),小肠毛细血管扩张(telangiectasia)、小肠血管瘤(hemangioma)等,但大多数学者认为血管畸形的名称可以描述各种病变而较常应用,且易为人接受。
病因
发病原因:
肠道动静脉畸形的病因不明,可能为后天性获得性血管退行性变,先天性血管发育异常和慢性黏膜缺血有关,Boley等认为是一种慢性,间断的黏膜下静脉轻度阻塞导致的退行性变,这种解释较为人们接受,该病随年龄的增长而发生血管退行性变,由于肠腔内压增高,使肠壁肌肉紧张而压迫静脉,故使静脉回流受阻,小静脉和毛细血管逐渐淤血,扩张,进而累及毛细血管前括约肌,使动-静脉交通支开放。
发病机制:
1.分型目前多数同意Moore的分类法,即根据血管造影结果,将肠道血管畸形分为3种类型:Ⅰ型(孤立型):病变呈局限性,发病年龄常大于55岁,好发于右半结肠,手术时往往未能发现,病变多属后天获得性;Ⅱ型(弥漫型):病变较大,且较广泛,发病年龄小于50岁,可位于肠道任何部位,手术时偶可发现,病变由厚壁和薄壁血管组成,可能系先天性病变;Ⅲ型(斑点样血管瘤):此型包括遗传性毛细血管扩张症(Osler-Weber-Rendu综合征),较少见,病变可位于胃肠道任何部位,伴皮肤毛细血管扩张,有遗传型基础。
Dentuis提出第Ⅳ型,认为有些血管畸形是继发于肠道其他病变的,尤其是炎症性肠病,由于炎症纤维化引起静脉回流障碍所致,Lewislt则根据组织学的变化则将Ⅰ型又分为Ⅰa型和Ⅰb型,前者为局限性多量薄壁型血管;后者呈局限性,多量扩张为厚壁型血管,然而在诊断治疗方面这些亚型的分类并没有太大的意义。
2.病理
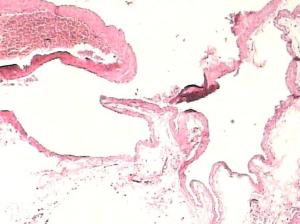
大体标本可见到病变为单发或多发,呈暗红色,圆形或卵圆形,稍隆起,与周围灰红色黏膜分界尚清,多有浅表性溃疡糜烂,有呈假息肉改变;有的呈多灶性,节段性分布或成片分布,显微镜下可见到胃肠黏膜下层的畸形动脉增粗,增多,弯曲,但无动脉瘤样改变,伴随静脉明显扩张,充血,血管壁稍厚,HE染色畸形血管在组织学上并无异常改变,血管的内外膜及肌层均完好无损,病理检查也无血管炎症或血管硬化的证据,网状纤维及弹力纤维染色,畸形动脉之弹力组织亦完好无损,血管横径为1.44~10.89mm,平均为3.46±2.03mm。
预防
选择健康的食物和饮料代替高脂肪、高糖分和高热量的食物,多吃不同种类的蔬菜水果、全谷物和豆类食物,减少进食红肉(牛肉、猪肉和羊肉),避免食用加工的肉类,限制食用高盐的食物。为了肿瘤预防,尽量不要饮酒。如果饮酒,则应该限制每日的饮酒量,男士每天不应多于2杯,女士不应多于1杯。
并发症
常见症状
肠道血管畸形可以没有症状,惟一的临床表现是胃肠道出血,一般反复间断便血,量中等,可呈现贫血,少数病例因出血量大,可发生休克,症状可持续发生,也可呈间歇性或阶段性。
临床特点可归纳如下:①病程迁延,呈无症状性出血,血管畸形不累及肠道功能,无疼痛,临床不易被重视,且诊断困难,故造成病史冗长,可达20年之久;②出血多为间断,少量,有自限性,出血常来自扩张的毛细血管和小静脉,出血后局部压力降低而多易自止,少数也可有急性大出血;③多伴有慢性贫血;④诊断困难,误漏诊率高,多经临床反复检查才得出诊断。
检查
1.大便隐血试验阳性。
2.血红蛋白降低。
影像学检查
1.X线
胃肠道钡剂检查:常规的钡餐及钡灌肠是无法获得正确诊断的,但它可以排除其他疾病,特别是胃十二指肠溃疡病,肿瘤或结肠的溃疡,肿瘤疾患所致的出血。
2.内镜检查
胃镜及纤维结肠镜特别适用于胃,结肠的动-静脉血管畸形病变,Moreto等在46500例胃镜中检出49例,检出率为0.1%,Riemann等在1782例胃镜中检出24例,检出率为1.3%,在1368例结肠镜检出31例,检出率2.4%,丁士刚等1976~1993年进行内镜检查52047例,检出胃肠道血管畸形123例,内镜检出率为0.24%,其中行胃镜检查39207例,检出血管畸形46例(0.12%),行全大肠镜检查3494例,检出血管畸形49例(1.4%),胃,结肠镜检查检出胃,结肠的动-静脉血管瘤诊断较易,但对小肠的病变则无法应用,因而小肠镜便应运而生,韩光曙等使用小肠镜(推进式SIF-B型和SIF-10),检查100例患者中隐匿性出血58例,明确为血管畸形的有3例,近年来应用小肠镜可使26%~77%患者的胃肠道隐匿性出血作出判断,有多种疾病均可引起小肠出血,其中动静脉畸形为最常见,Lewislt应用探条式小肠镜在33%(20/60)胃肠道隐匿性出血患者的小肠内检出出血灶,其中16人为动静脉畸形所致,占80%,位于近端空肠者7例,但由于小肠镜进入小肠深度受到一定的限制,韩光曙行小肠镜检查多只能达到空肠50~60cm处。
3.血管造影
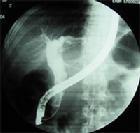
目前认为血管造影诊断该病是最可靠的方法,确诊率可达75%~90%。
(1)造影方法:选择性肠系膜动脉造影可选任何一侧的股动脉进行,以 Seldinger法穿刺插管,分别行选择性肠系膜上,下动脉造影,每次造影19s中摄片12张。
(2)造影征象:Boley,Fowler等报道血管畸形的血管造影征象有:①肠壁内有密度增高,排空延迟的扩张,扭曲的静脉为本病早期最常见的X线表现,提示黏膜下静脉扩张;②动脉相可见供血动脉的分支末端呈不正常的丛簇样血管,形似烛台样或卵圆形,显影可持续至静脉相,出现率70%~80%,提示病变范围扩大并累及黏膜下小静脉;③静脉早期充盈(6~8s即出现),提示动静脉瘘的存在;④造影剂外溢持续存在,为急性出血的表现。
李博青等报道血管造影征更为详细,表现为:①畸形血管:粗细不规则的污点,污斑状或蔓状直小血管,小动脉或小静脉瘤,动静脉瘘,边界不清的簇状血管团,②直小血管增多,动脉期显示末梢血管排列密集,肠段扭曲时血管呈乱麻状,作者对照了31例手术明确无肠血管畸形或无便血病史者的肠系膜动脉造影片,认为可用单位面积的直小动脉数目来区别有无肠血管畸形,即每1cm2同方向行走的血管数目在5条以上,连续或不连续5cm2以上,则可认为有血管畸形,在实质期,病变肠段染色中见密集排列的模糊条纹状血管影,直小血管增多常为手术时病变肠段仅有的外观异常,③实质期染色浓密:在周围正常肠段衬托下病变肠段呈一轮廓清楚的浓染区,其中异常血管中滞留的点状,斑状造影剂显影更浓,肠段染色为片状或带状,边缘无受压推移的血管,与肿瘤染色可区别,怀疑本病时应积极施行动脉造影。
(3)造影指征:李博青提出造影指征:①反复消化道出血而无确切原因者;②常规的X线造影检查无阳性发现,临床可排除出血性胃炎,肿瘤等原因的消化道出血;③内镜下病灶轻微局限与出血量不符或与出血部位不符者;④出血在手术后仍不停止,又排除吻合口病变者。
诊断鉴别
诊断
目前内镜检查和血管造影检查是本病的诊断依据,下列临床特点诊断小肠血管畸形。
可表现为反复发生的阳性出血,或急性大量出血;病程数天至数10年不等;部分病人可伴有缺铁性贫血。
2.大便隐血试验阳性
多次大便隐血试验检查为阳性反应,或持续阳性。
显影征象示:静脉相早期充盈,不正常的血管丛,肠壁内有密度增高,排空延迟的扩张迂曲的静脉,活动性出血期间(出血速度>0.5ml/min)可以看到造影剂外溢。
4.小肠镜检查
鉴别诊断
本病应与消化性溃疡出血相鉴别,前者出血呈无痛性,间歇性,慢性小量等特点,而消化性溃疡出血前多有溃疡病史,或上腹疼痛,出血后疼痛减轻。
疾病治疗
1.常规治疗 包括输血、输液、保持水电解质平衡,胃肠道减压,应用止血、抗生素药物,有休克时则行抗休克治疗。
2.内镜治疗 当明确诊断及获得定位后,可选择下列治疗方法,但仅适用于胃十二指肠或结肠的血管畸形疾患。林庚全报道24例应用如下治疗均获得痊愈。
(1)硬化剂治疗:可用于治疗Ⅱ型和Ⅰa型血管畸形,硬化剂可选用Aethoxysklerol,根据病灶大小决定剂量与疗程,将硬化剂注射于病变血管及血管旁,每点1ml,每次用量5~10ml,每隔1~2周治疗1次。直至病灶完全消失。
(2)激光治疗:用于治疗Ⅲ型及Ⅰb型血管畸形共6例,选用Nd-YAG激光器,功率40~60W,光纤对准病灶,距离1~2cm,采用脉冲法,每次照射4~6s,每隔2周治疗1次,直到病灶根除。
(3)电凝治疗:用于治疗Ⅰ型血管畸形共4例,采用单极电凝,对准病灶,电凝指数为2.5~3.0档,根据病灶大小决定电凝次数,每2周重复1次,直到病灶消除。
(4)综合治疗:可先后应用激光、硬化剂与电凝治疗。然而,另一些报道应用这些方法有一定的并发症。Richter等应用电凝治疗19例,观察在1年内再出血的发生率为34%,治疗后3年内再出血的发生率为53%。1例因电凝致肠道穿孔而行急诊手术。Naveau等应用激光治疗47例,治疗后平均随访19个月,其中3例患者治疗1周后失访。再次出血15例,再出血率为31.9%,其原因为第1次治疗不完全或病变遗漏以及出现新的病变,但再经用激光治疗而愈,有2例发生穿孔,分别为十二指肠和乙状结肠穿孔。
3.导管治疗
(1)灌注:经选择性动脉造影确定出血部位后,而患者并无休克体征,可试行灌注治疗。肠系膜上动脉灌注垂体后叶素10U,氨甲环酸(止血环酸)200mg,分10min注完;肠系膜下动脉灌注垂体后叶素5U,氨甲环酸(止血环酸)100mg,分10min注完,灌注时均需作血压和心率监测。对特殊患者作心电监护。
(2)栓塞:将吸收性明胶海绵剪成2mm左右的小块,与造影剂混合,在透视下经导管注入病变供血动脉,注入量依据病变范围、栓塞程度及患者反应决定,原则是不要太多。
李博青报道5例应用上法,但有3例复发,指出有止血效果,但缺点是不能防止再次出血。有作者认为栓塞可能导致脏器大动脉栓塞,有一定的危险性。
 4.手术治疗 目前认为手术切除血管畸形的肠段是最有效而又确切的治疗方法,关键在进行手术前及术中的准确定位,不要遗漏病变的肠段。
4.手术治疗 目前认为手术切除血管畸形的肠段是最有效而又确切的治疗方法,关键在进行手术前及术中的准确定位,不要遗漏病变的肠段。
(1)定位方法:无论国内或国外的报道,主张在血管造影的指引下进行手术,术中选择性经肠系膜动脉注射1%亚甲蓝2~5ml,对进一步确定病变部位和受累肠段的范围是有帮助的。根据术前选择性血管造影的提示和术中注射亚甲蓝的定位显色深染的范围,且消退慢或相应肠腔内有淡蓝色血性液,而正常黏膜的染蓝,则很快消退,用丝线缝合一针,认定病变之所在。
(2)肠段切除:主要是彻底切除病变肠段,防止遗漏及症状复发。在手术中应注意全面仔细地观察、确定切除的肠段的部分,主要观察肠壁,系膜血管的形态,其病变部位的血管往往增多,密集,其引流静脉段较一般正常者为粗。如此可大大地避免遗漏病变的肠段。切除范围必须离病变的远、近端各10cm。切除的肠段均采用端端吻合术。
附件列表
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。